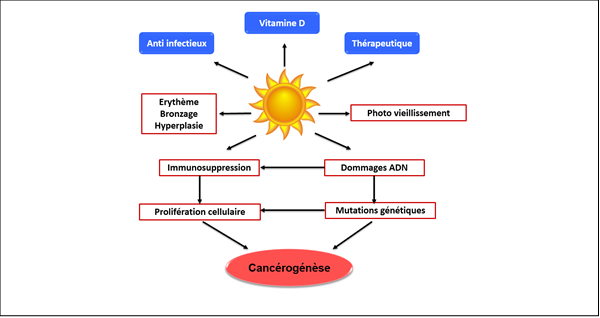
Parmi les cancers les plus fréquents, le cancer colorectal a l’une des plus grandes proportions de cas familiaux. Approximativement 30% des cancers colorectaux sont des formes familiales de la maladie et près de 10% sont associés à des mutations héréditaires hautement pénétrantes avec des présentations cliniques bien caractérisées.
- Belabdi, M. Oukkal, Service d’Oncologie Médicale, CHU Issaad Hassani, Beni Messous, Alger.
Date de soumission : 31 Janvier 2020.
Abstract: Among the most common cancers, colorectal cancer has one of the largest proportions of familial cases. About 30% of colorectal cancers are an inherited form of the disease, and almost 10% are associated with highly penetrating hereditary mutations with well characterized clinical presentations. The aetiologies of the remaining 20% are not completely understood. A good understanding of the genetics of the various hereditary colorectal cancer syndromes is important to identify patients at risk, improve surveillance and prevention strategies, and develop better diagnostic and therapeutic approaches. This article reviews the most common hereditary syndromes, their genetics as well as the principle of their management.
Keywords: Hereditary colorectal cancer, genetic mutation, prevention.
Résumé : Parmi les cancers les plus fréquents, le cancer colorectal a l’une des plus grandes proportions de cas familiaux. Approximativement 30% des cancers colorectaux sont des formes familiales de la maladie et près de 10% sont associés à des mutations héréditaires hautement pénétrantes avec des présentations cliniques bien caractérisées. Les étiologies des 20% restants ne sont pas complètement comprises. Une bonne compréhension de la génétique des différents syndromes héréditaires du cancer colorectal est importante pour identifier les patients à risque, améliorer les stratégies de surveillance et de prévention et développer de meilleures approches diagnostiques et thérapeutiques. Cet article revoit les syndromes héréditaires les plus fréquents, leurs génétiques ainsi que les principes de leur prise en charge.
Mots clés : Cancer colorectal héréditaire, mutation génétique, prévention.
Introduction
Les altérations génétiques jouent un rôle important dans le développement des cancers colorectaux. Dans la majorité des cas, ces mutations génétiques sont somatiques et n’ont aucune implication sur les générations futures. Approximativement 5 à 10% des cancers colorectaux sont associés à une mutation germinale qui confère une prédisposition héréditaire au cancer colorectal (CCR) [1].
Ces syndromes de CCR héréditaires sont plus agressifs avec un plus mauvais pronostic puisqu’ils peuvent être associés à d’autres cancers. Le diagnostic précoce est un vrai challenge, vu l’absence de signes cliniques pathognomoniques et spécifiques de ces syndromes. La compréhension de leurs bases génétiques, bien qu’imparfaite a amélioré significativement les stratégies de dépistage et de prévention et améliorera sans doute les options thérapeutiques.
Les syndromes héréditaires de CCR peuvent être divisé en deux catégories en se basant sur la présence ou pas de polypes colorectaux. La présence de nombreux et multiples polypes définit les syndromes polyposiques, qui peuvent aussi être divisés en fonction des critères histologiques en polypose adénomateuse et hamartomateuse.
La polypose adénomateuse familiale (PAF) et le cancer colorectal héréditaire non polyposique (HNPCC) ou syndrome de Lynch sont les syndromes héréditaires les plus fréquents. D’autres sont plus rares comme le syndrome de polypose hamartomateuse (syndrome de Cowden, syndrome de Peutz-Jeghers et la polypose juvénile).
Le cancer colorectal héréditaire sans polypose
Le CCR héréditaire sans polypose, ou le syndrome de Lynch est la forme héréditaire la plus fréquente comptant près de 1 à 6% des CCR [2,3,4].
Ce syndrome est caractérisé par le risque d’association à d’autres cancers comme le cancer de l’endomètre, de l’ovaire, de l’estomac et du tractus génito-urinaire. L’hétérogénéité de ce syndrome complique les stratégies de diagnostic et de surveillance mais les avancées en recherche génétique ont amélioré l’identification des patients et leur prise en charge.
Il s’agit d’une maladie à transmission autosomique dominante associée à des mutations germinales des gènes MLH1 de réparation des mésappariements de l’ADN (MMR), MSH2, MSH6, PMS2 et EPCAM/TACSTD1. Ces altérations véhiculent une prédisposition à développer des tumeurs avec phénotype de l’instabilité des microsatellites de l’ADN (MSI) [5], qui correspond à la perte d’expression de la protéine MMR détecté par les techniques d’immunohistochimie (IHC) [6].
Contrairement au profil des polypes dans les syndromes polyposiques, le syndrome de Lynch se caractérise par l’absence ou la présence d’un nombre modéré de polypes. Ces derniers sont difficiles à différencier à l’endoscopie des polypes sporadiques.
Les caractéristiques les plus frappantes du syndrome de Lynch, sont la survenue à un âge précoce. En effet, les patients avec syndrome de Lynch ont 80% de risque de développer un CCR avec un âge moyen de survenue de 44 ans, soit 20 ans plus tôt que pour le CCR sporadique [7]. Les tumeurs du CCR dans le syndrome de Lynch sont souvent multiples (soit synchrones dans 18% des cas ou métachrones dans 24%). Le siège est plus fréquemment proximal (70%), avec un aspect peu différencié, très riche en mucines avec un excès de lymphocytes infiltrant la tumeur [8]. Le statut MSI est retrouvé dans la majorité des tumeurs du syndrome de Lynch [9].
Le cancer de l’endomètre représente la deuxième localisation la plus fréquente, 30 à 50% des femmes sont atteintes à l’âge de 70 ans [10]. Les patients ont aussi une prédisposition à développer à un âge précoce, un cancer de l’ovaire, de l’urètre, du rein, de l’estomac, du grêle et du carrefour hépatobiliaire [2].
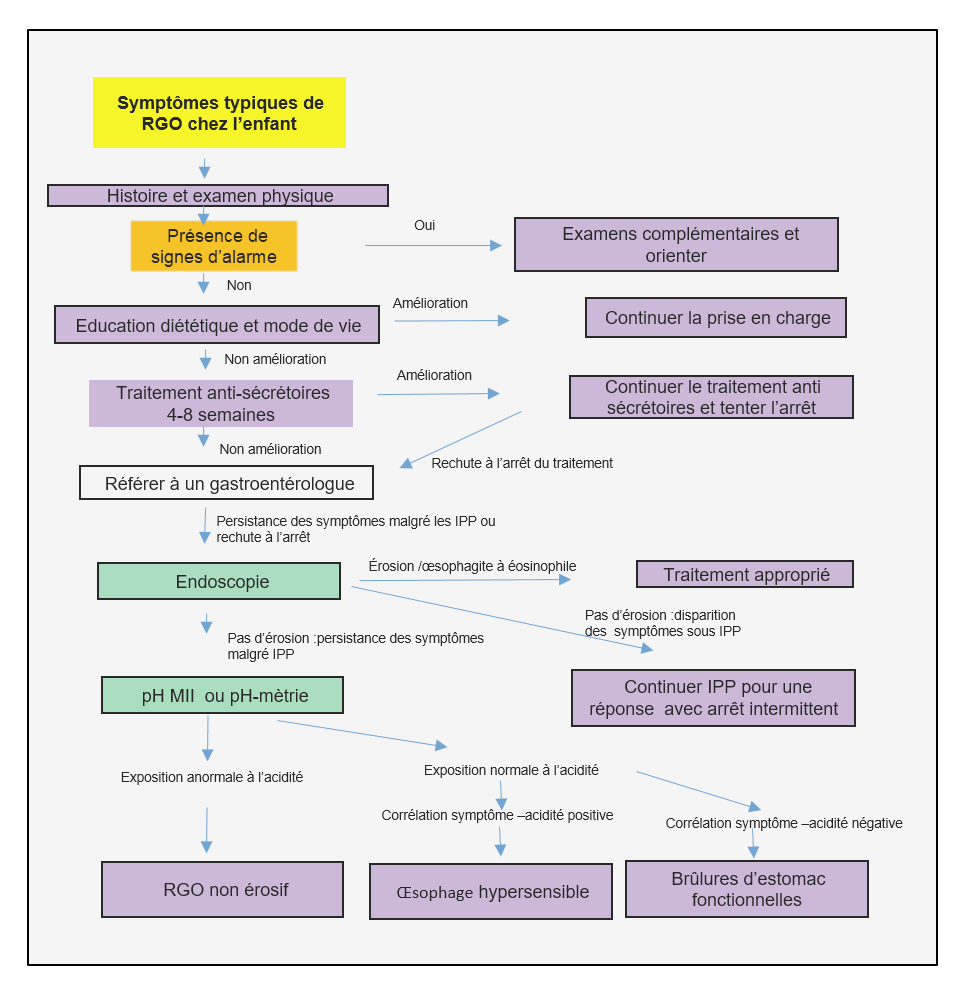
Le diagnostic précoce des patients à risque de syndrome de Lynch est primordial, mais souvent pas simple. Avec l’amélioration de la compréhension et la caractérisation de l’hétérogénéité de ce syndrome, les critères diagnostiques continuent d’évoluer. Plusieurs outils sont disponibles pour faciliter le diagnostic du syndrome de Lynch, basés essentiellement sur l’analyse des antécédents personnels et surtout familiaux, mais aussi sur des tests tumoraux et génétiques. Les critères d’Amsterdam I ont été initialement développés à des fins de recherche pour permettre d’identifier les familles susceptibles d’avoir un syndrome de Lynch. Cependant plus de 50% des familles atteintes du syndrome de Lynch ne répondent pas à ces critères. Pour augmenter la sensibilité, les critères d’Amsterdam II et de Bethesda ont été développés (Tableau 1) [11].
Tableau 1 : Critères d’Amsterdam II et Bethesda ( Kory W. Jasperson , Theresa M. Tuohy, Deborah W. Neklason , Randall W. Burt: Gastroenterology, 2010 Jun; 138(6): 2044-2058)
Une des approches pour identifier les patients atteints du syndrome de Lynch, consiste à effectuer des tests génétiques, lorsque les individus répondent aux différents critères diagnostiques. Étant donné que les mutations germinales de hMLH1 et hMSH2 sont présentes dans la majorité des cas, les tests génétiques commencent généralement par l’analyse de ces gènes. Les limites de cette stratégie incluent des coûts élevés et une sensibilisé réduite.
Une deuxième approche pour identifier le syndrome de Lynch, consiste à effectuer des tests de tumeurs lorsque l’un des critères de Bethesda est présent. Plusieurs tests tumoraux existent, le plus utilisé est l’analyse du statut MSI et/ou immunohistochimies des tumeurs colorectales. Environ 90% des CCR associés au syndrome de Lynch auront un MSI-H, ce qui rend cette analyse très sensible. La spécificité est beaucoup plus faible ; vu qu’environ 15% des CCR sporadiques sont également MSI-H [11,12].
Les patients avec un diagnostic définitif ou même suspecté de syndrome de Lynch, doivent bénéficier d’une surveillance rapprochée dans le cadre du dépistage qui a démontré son efficacité. En effet, la surveillance rapprochée réduit l’incidence de CCR et de décès associés. Après un suivi médian de cinq ans chez 178 personnes atteintes de syndrome de Lynch, ceux ayant subi une coloscopie de dépistage d’une façon régulière avaient une incidence de CCR de 11%, et de mortalité associée de 2%, plus faible que ceux qui avaient refusé la surveillance ; 27% et 12% respectivement [13].
Les coloscopies à trois ans d’intervalle ont montré une diminution du risque de CCR de plus de 50% et la prévention des décès par CCR [14]. Cette réduction devrait être plus grande lorsque les intervalles de dépistage sont réduits à tous les un à deux ans. Enfin, il a été démontré que l’utilisation à long terme de l’aspirine diminue l’incidence des CCR dans le syndrome de Lynch et peut être recommandée dans un proche avenir [15].
Une coloscopie complète est recommandée tous les uns à deux années et doit être initiée entre de 20-25 ans. Une colectomie subtotale avec anastomose iléo-rectale est recommandée dès l’apparition du CCR, avec surveillance rectale endoscopique d’une façon annuelle après chirurgie.
Le dépistage du cancer de l’endomètre, doit être aussi effectué d’une façon annuelle entre 25 et 30 ans souvent par échographie endo-vaginale et curetage biopsique, suivi d’une chirurgie prophylactique à l’âge de 40 ans [16]. Concernant les autres cancers, à ce jour, aucune stratégie de dépistage n’a prouvé son efficacité. Cependant, certains recommandent de faire des fibroscopies gastriques pour le dépistage du cancer de l’estomac ; échographie rénale pour le carcinome rénal, cytologie urinaire pour carcinome urothélial [17].
Polypose adenomateuse familiale
La polypose adénomateuse familiale (PAF) est le deuxième syndrome héréditaire de CCR le plus fréquent avec une prévalence de 1 pour 10.000 individus [18]. Seulement 1% des CCR sont dus à une PAF, cette entité est en nette diminution, en rapport avec l’amélioration des mesures diagnostiques et de prévention.
La PAF est caractérisée par un mode de transmission autosomique dominant, avec une mutation germinale du gêne adenomatous polyposis coli (APC) qui est un gène suppresseur de tumeur.
Les caractéristiques de la PAF comprennent le développement de centaines, voire de milliers d’adénomes au début de l’adolescence, et la survenue de CCR est inévitable chez les patients non traités. En effet, 95% des patients développeront un CCR à l’âge de 50 ans. La PAF atténuée est une forme moins agressive et moins grave de la maladie, caractérisée par la présence d’un nombre moins important d’adénomes, ne dépassant pas une centaine, avec un risque moyen de 69% de survenue de CCR et à un âge plus avancé que la PAF [19]. La PAF, la PAF atténuée et le syndrome de Gardner résultent tous de mutations germinales de l’APC.
La polypose du tractus gastro-intestinal supérieur se produit fréquemment avec la PAF ou la PAF atténuée. Les polypes de siège gastrique sont présents chez près de 50% des patients, avec un risque de cancer gastrique d’environ 1% [20,21]. Des polypes adénomateux du duodénum sont observés chez 50% des patients, le cancer duodénal constitue la deuxième tumeur maligne la plus courante dans la PAF et PAF atténuée, avec un risque de 4 à 12% [22]. D’autres cancers peuvent survenir dans les PAF comme l’adénocarcinome ampullaire, mais aussi d’autres tumeurs bénignes comme les tumeurs desmoïdes, les ostéomes, des kystes épidermoïdes, des fibromes, des anomalies dentaires et des tumeurs cérébrales.
Les patients avec un diagnostic de PAF confirmé ou suspecté, doivent subir une surveillance régulière par coloscopie chaque 1 à 2 ans, à partir de l’âge de 10-12 ans. Une colo-protectomie totale prophylactique doit être réalisée dès que le nombre de polypes est supérieur à 20, avec une taille supérieure à 1 cm ou le diagnostic de CCR est établi. Si la colectomie n’est pas totale, une surveillance annuelle du rectum laissé en place doit être effectuée. Une surveillance endoscopique du tractus gastro-intestinal haut doit être réalisée et poursuivie même après colectomie.
Autres
La polypose adénomateuse associée à MUTYH (MAP) est caractérisée par plusieurs polypes colorectaux avec un mode de transmission autosomique récessif [23]. Cliniquement elle peut ressembler à une PAF ou une PAF atténuée, avec un âge moyen d’apparition des polypes de 50 ans, avec souvent une centaine d’adénomes. La prise en charge est similaire à la PAF, avec colectomie et/ou surveillance endoscopique en fonction de la charge colorectale des polypes.
Les polyposes hamartomateuses sont un groupe hétérogène de syndrome de CCR héréditaire rare. Les plus importants sont le syndrome de Peutz-Jeghers (PJS) qui résulte d’une mutation du gène STK11, le syndrome de polypose juvénile (JPS) qui résulte d’une mutation du gène SMAD4 ou BMPR1A et le syndrome de Cowden résultant d’une mutation du gène PTEN [24]. Ces syndromes sont tous associés à un risque accru de CCR et d’autres tumeurs malignes ; avec un risque de survenue de cancers digestifs de 70% pour le PJS, et 60% pour le JPS. Les patients doivent être référés à des centres spécialisés, en raison de leur rareté et la complexité de leur prise en charge.
Conclusion
La recherche des formes héréditaires du CCR doit être incluse dans la pratique courante, une analyse détaillée de l’histoire familiale est une étape importante et fondamentale pour cette recherche. Il est non seulement important d’identifier les patients à haut risque de CCR et qui devrait recevoir des conseils génétiques, mais aussi d’identifier les patients à risque modéré qui devraient bénéficier d’un dépistage plus agressif. Des tests génétiques sont disponibles pour la plupart des syndromes héréditaires des CCR et doivent être utilisés pour confirmer le diagnostic. Bien que le risque de CCR soit augmenté dans tous ces syndromes, la plupart présentent un risque de développer un cancer extra-colique, ceci doit être pris en compte pour déterminer les stratégies de prise en charge.
Liens d’intérêts : Les auteurs déclarent ne pas avoir de liens d’intérêts.
Référence
- Elena M. Stoffel, Pamella B. Mangu: Hereditary colorectal cancer syndromes. JCO 2015 volume 33, N°2:209-217.
- L Strate and S. Syngal: Hereditary colorectal cancer syndromes. Cancer causes and control 200.16:201-213.
- Aaltonen LA, Salovaara R, Kristo P, Canzian F, Hemminki A, Peltomaki P, et al. (1998) Incidence of hereditary non-polyposis colorectal cancer and the feasibility of molecular screening for the disease. N Eng J Med 21: 1481–1487.
- Lynch HT, de la Chapelle A: Hereditary colorectal cancer. N Engl J Med 348:919-932, 2003.
- Umar A, Boland CR, Terdiman JP, et al: Revised Bethesda guidelines for hereditary non-polyposis colorectal cancer (Lynch syndrome) and microsatellite instability. J Natl Cancer Inst 96:261-268, 2004
- Hampel H, Frankel WL, Martin E, et al: Screening for the Lynch syndrome (hereditary non polyposis colorectal cancer). N Engl J Med 352: 1851-1860, 2005.
- Aarnio M, Sankila R, Pukkala E, Salovaara R, Aaltonen LA, de la Chapelle A, et al. (1999) Cancer risk in mutation carriers of DNA mismatch-repair genes. Int J Cancer 81(2): 214–218.
- Jass JR, Stewart SM (1992) Evolution of hereditary non-polyposis colorectal cancer. Gut 33(6): 783–786.
- Henry T. Lynch, Jane F. Lynch, Patrick M. Lynch, Thomas Attard: Hereditary colorectal cancer syndromes: molecular genetics, genetic counseling, diagnosis and management. Familial Cancer (2008) 7:27–39
- Watson P, Vasen HF, Mecklin JP, Jarvinen H, Lynch HT (1994) The risk of endometrial cancer in hereditary nonpolyposis colorectal cancer. Am J Med 96(6): 516–520.
- Kory W. Jasperson, Theresa M. Tuohy, Deborah W. Neklason, Randall W. Burt: Gastroenterology 2010 Jun; 138(6): 2044-2058.
- Hampel H, et al. Screening for Lynch syndrome (hereditary nonpolyposis colorectal cancer) among endometrial cancer patients. Cancer Res. 2006;66(15):7810–7.
- Stupart DA, et al. Surveillance colonoscopy improves survival in a cohort of subjects with a single mismatch repair gene mutation. Colorectal Dis. 2009;11(2):126–30.
- Järvinen HJ, et al. Controlled 15-year trial on screening for colorectal cancer in families with hereditary nonpolyposis colorectal cancer. Gastroenterology. 2000;118:829–834.
- Burn J, et al. Aspirin prevents cancer in Lynch syndrome. European Journal of Cancer Supplements. 2009;7(2):320–321.
- Kwon JS, et al. Cost-effectiveness analysis of prevention strategies for gynecologic cancers in Lynch syndrome. Cancer. 2008;113(2):326–35.
- Lynch HT, Lynch J (2000) Lynch syndrome: genetics, natural history, genetic counseling, and prevention [In process citation]. J Clin Oncol 18(21 Suppl): 19S-31S.
- Bulow S, Faurschou Nielsen T, Bulow C, Bisgaard ML, Karlsen L, Moesgaard F (1996) The incidence rate of familial adenomatous polyposis. Results from the Danish Polyposis Register. Int J Colorectal Dis 11(2): 88–91.
- Burt RW, et al. Genetic testing and phenotype in a large kindred with attenuated familial adenomatous polyposis. Gastroenterology. 2004;127(2):444–51.
- Burt RW. Gastric fundic gland polyps. Gastroenterology. 2003;125(5):1462–9.
- Bianchi LK, et al. Fundic gland polyp dysplasia is common in familial adenomatous polyposis. Clin Gastroenterol Hepatol. 2008;6(2):180–5.
- Bulow S, et al. Duodenal adenomatosis in familial adenomatous polyposis. Gut. 2004;53(3):381–6.
- Balaguer F, Castellví-Bel S, Castells A, et al.: Identifification of MYH mutation carriers in colorectal cancer: A multicenter, case-control, population-based study. Clin Gastroenterol Hepatol 5:379-387, 2007.
- Schreibman IR, et al. The hamartomatous polyposis syndromes: a clinical and molecular review. Am J Gastroenterol. 2005;100(2):476–90.