S. MOUAKI BENNANI, A. ZEMMARI, Service d’Ophtalmologie, CHU Mustapha Bacha, Alger.
Abstract : Lyme disease, also known as Lyme Borreliosis, is an emerging multisystem disease due to climate change in our planet. it is transmitted by ticks living in humid and hot regions, infected with bacteria of the Borrelia group. It spreads from a sting point to multiple organs (joints, nervous systems, eye). Its ophthalmologic expression is polymorphic ranging from conjunctivitis to blindness. The diagnosis is clinical confirmed by serological tests and PCR. The management depends on the phase of the disease and the affected organs. It is a curable disease if it is managed in time from where the interest of the sensitization and the prevention in endemic areas.
Key-words : Multisystem, sting, polymorphic, serology, prevention.
Résumé : La maladie de Lyme, encore appelée Borréliose de Lyme est une maladie multisystémique émergeante à cause du changement climatique que subit notre planète. Elle est transmise par des tiques vivant en régions humides et chaudes, infectés par des bactéries du groupe Borrelia. Elle se dissémine à partir d’un point de piqure pour atteindre plusieurs organes (articulations, systèmes nerveux, œil). Son expression clinique ophtalmologique est polymorphe allant de la conjonctivite à la cécité. Le diagnostic est clinique, confirmé par des tests sérologiques et la PCR. La prise en charge dépend de la phase de la maladie et des organes atteints. Il s’agit d’une maladie guérissable, si elle est prise en charge à temps, d’où l’intérêt de la sensibilisation et de la prévention en zones endémiques.
Mots-clés : Multisystémique, piqure, expression polymorphe, sérologie, prévention.
Introduction
La borréliose de Lyme (BL) est la plus fréquente des maladies transmises par tiques dans les régions tempérées de l’hémisphère nord (1).
C’est une infection bactérienne, causée par des bactéries du groupe Borrelia burgdorferi sensu lato, transmise à l’homme par une piqûre de tique (genre Ixodes) (2).
Découverte en 1975, suite à une pandémie d’arthrite chronique chez les enfants de la ville de Lyme de Connecticut (USA), ce n’est que 7 ans après que le biologiste Wiliam Burgdorfer met en évidence la source de ces symptômes en isolant des spirochètes de la salive et estomac de la tique Ixodes ricinus. Longtemps négligée, la borréliose de Lyme occupe aujourd’hui une place dans les débats publics, son incidence augmente, en France 33.202 nouveaux cas ont été recensés en 2015 contre 26.146 en 2014, par le réseau de médecins Sentinelles, selon Santé publique France (3).
En 1995, un peu plus de 10.000 nouveaux cas ont été signalés aux USA alors qu’en 2014, environ 30.000 nouveaux cas (probables et confirmés combinés), ont été rapportés. Également au Canada une augmentation exponentielle du nombre de cas a été signalée avec 144 nouveaux cas en 2009 et 917 nouveaux cas en 2015
(ASPC, 2016)(4).
Épidémiologie et transmission :
Depuis la reconnaissance de la maladie de Lyme, son incidence a considérablement augmenté dans une grande partie de l’Europe et de l’Asie Selon la Lyme Disease Association (2017), elle a maintenant été signalée dans plus de 80 pays.
Depuis les années 1980, la densité des tiques a augmenté et s’est étendue aux altitudes plus élevées en Europe, probablement en partie en raison du changement climatique. la chaleur et l’humidité au début du printemps et à l’automne, sont des facteurs importants de l’augmentation de la population de tiques (4).
En Europe, le vecteur le plus répandu est une tique dure hématophage : Ixodes ricinus qui vit dans les zones boisées et humides, les herbes hautes des prairies, les jardins et les parcs forestiers ou urbains (5). On comptabilise plus de 300 espèces animales susceptibles d’être piquées par Ixodes ricinus, dont des lézards, des rongeurs, des oiseaux et des grands mammifères (6).
La maladie de Lyme n’est pas une maladie contagieuse (pas de transmission interhumaine). Ainsi, d’une manière générale, la transmission par le lait maternel, par voie sexuelle ou via les produits sanguins et les greffes est à ce jour non documentée chez l’homme. Seule l’infection par voie materno-fœtale a pu être suspectée dans une dizaine de cas en trente ans (7).
Manifestations cliniques
Il s’agit d’une maladie multisystémique touchant plusieurs organes (la peau, les articulations, le système nerveux ) ; l’atteinte oculaire est polymorphe, elle dépend du stade de la maladie.
La borréliose de Lyme évolue généralement en trois phases, lesquelles ne sont pas toutes obligatoirement observées :
1. Phase précoce et localisée :
Anciennement appelée primaire, dominée par une lésion papulo maculeuse érythémateuse, peu ou pas prurigineuse, centrée par un point de piqure et évoluant de façon centrifuge : « érythème migrant » (EM), signe pathognomonique de ce stade, apparaissant entre 03 et 30 jours après la piqure.
L’érythème migrant est souvent localisé dans les plis (creux axillaires, poplités, aine, périnée, dos,fesses) ainsi qu’au niveau de la tête, en particulier chez les enfants (nuque, cuir chevelu, région rétro-auriculaire).
Des symptômes systémiques (myalgies, arthralgies, fièvre modérée, fatigue, adénopathies) peuvent accompagner l’érythème migrant dans 10 à 30% des cas (8).
2. Phase précoce disséminée :
Anciennement appelée secondaire, survient quelques semaines à quelques mois après la piqure chez un patient non traité. Les manifestations sont la conséquence d’une dissémination hématogène du spirochète et peuvent atteindre les organes suivants : la peau, le système nerveux, le cœur, les articulations et exceptionnellement d’autres localisations (atteinte oculaire, hépatique, …) (8).
- Manifestations cutanées :
Les manifestations cutanées sont principalement l’érythème chronique migrant multiple qui peut être présent sur tout le corps et évoluer par poussées. Il s’agit d’une atteinte fréquente aux USA, rare en Europe.
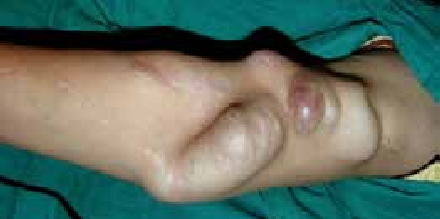
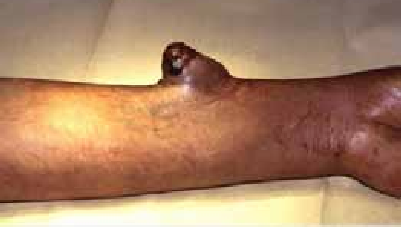
Un lymphocytome cutané bénin peut également survenir à ce stade. Il s’agit d’une petite lésion saillante de la peau (nodule) de 1 à 2 cm de diamètre et rouge-violacé siégeant principalement sur le lobe de l’oreille, le mamelon, le scrotum (9).
- Manifestations neurologiques :
Elles peuvent être classées en fonction de l’implication des systèmes nerveux périphérique et central. Elles se manifestent principalement par une paralysie faciale périphérique (le plus souvent), atteinte des autres nerfs crâniens (observée approximativement dans 5 % à 10 % des cas), une radiculonévrite hyperalgique ou méningite lymphocytaire, qui touchent toutes 10 % à 15 % des personnes infectées.
L’atteinte centrale (parenchyme cérébral ou de la moelle épinière) est devenue rare, en partie grâce au diagnostic et au traitement rapides de la maladie relativement tôt dans le processus pathologique (10).
- Manifestations articulaires :
La maladie de Lyme peut se manifester par des arthralgies fugaces et migratrices, mais souvent elle se présente sous forme de monoarthrite ou oligoarthrite affectant le plus souvent le genou.
D’autres grosses et petites articulations peuvent être touchées telles que la cheville, l’épaule, le coude ou le poignet. L’inflammation est généralement importante au niveau des articulations affectées, tandis qu’elles ne sont pas particulièrement douloureuses (11).
- Manifestations cardiaques :
La manifestation cardiaque la plus courante est le bloc auriculo-ventriculaire, qui peut fluctuer entre les premier, deuxième et troisième degrés. Un bloc auriculo-ventriculaire du deuxième ou du troisième degré survient dans environ 0,8 % des cas de maladie de Lyme
signalés aux CDC (Centers of disease control and prevention). Des symptômes de bloc auriculo-ventriculaire, notamment des vertiges, des palpitations, un essoufflement,des douleurs thoraciques et une syncope peuvent survenir de 4 à 7 mois après le début de la maladie, avec une médiane de 21 jours (12).
Avec un traitement approprié, le pronostic est excellent, et les signes d’atteinte cardiaque disparaissent généralement en 1 à 6 semaines, selon le degré de perturbation de la conduction.
Certains cas de bloc cardiaque complet peuvent nécessiter une stimulation temporaire (12).
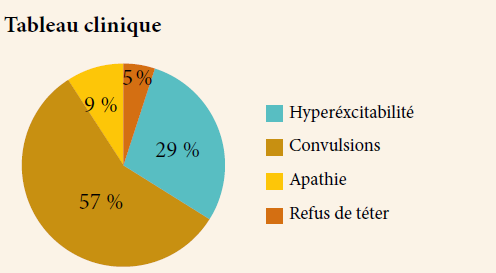
- Manifestations oculaires :
Rare, décrite pour la première fois en 1985 chez un patient souffrant de panophtalmie, où le spirochète a été retrouvé dans le vitré (Steere et al., 1985).
Toutes les structures de l’œil peuvent être concernées.
Dans les premières semaines suivant l’infection, une conjonctivite folliculaire a été décrite survenant chez environ 10% des patients. Une photophobie ainsi qu’un œdème périorbitaire ont été rapportés (13).
Les cas de kératite observés ont été décrits comme des opacités stromales nummulaires sans atteinte épithéliale sus-jacente, ne seraient pas infectieux et répondraient aux corticostéroïdes topiques (14). La sclérite et l’épisclérite ont été rarement décrites (15).
Un strabisme paralytique peut se voir au cours de la maladie de Lyme, dû à l’atteinte des paires crâniennes III, IV et VI. Le VI est plus fréquemment touché (16).
Les uvéites peuvent survenir. L’uvéite intermédiaire est la plus fréquente, quand elle est antérieure, elle se présente sous forme d’une uvéite granulomateuse avec des précipités retro cornéens et synéchies irido-cristalliniennes. La forme postérieure est plus rarement rapportée (17).
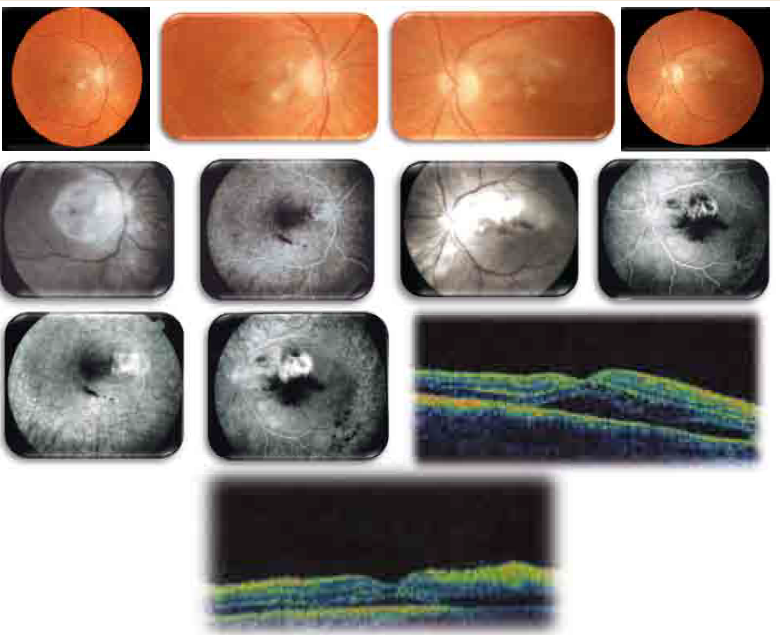
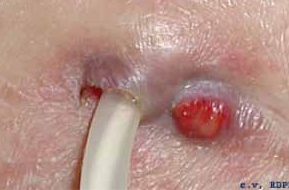
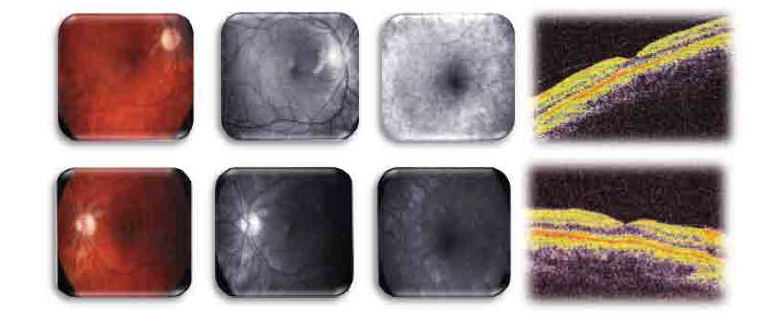
FO : Choroïdite Multifocale avec atteinte de l’épithélium pigmentaire. Angiographie : fluorescence tardive de la choriocapillaire. OCT : Œdème maculaire avec décollement séreux rétinien. (Source iconographie : auteur).
Des cas de vascularites rétiniennes ont été décrits avec au fond d’œil, un engorgement veineux, des hémorragies, des infiltrats périveineux, des taches blanches rétiniennes. L’angiographie à la fluorescéine montrait une diffusion à partir des veines, des taches rétiniennes et du nerf optique. Parfois on retrouve des signes d’uvéite chronique avec œdème maculaire cystoïde, vitrite et vascularite rétinienne pouvant se compliquer de néo-vascularisation (18).
Les atteintes neuro ophtalmologiques sont aussi fréquentes (névrite optique, neuro-rétinite), elles représentent des signes précoces de neuroborréliose.
La diplopie et la déficience visuelle, avec ou sans méningite, en sont les signes évocateurs. Les occlusions veineuses sont moins courantes (19).
1. Phase tardive :
Encore appelée tertiaire, survient quelques mois à quelques années après la piqure, en l’absence de traitement. Elle s’exprime par les lésions dermatologiques, articulaires et neurologiques.
- Manifestations cutanées :
Caractérisées par L’acrodermatite chronique atrophiante (ACA ou maladie de Pick-Herxeimer), qui se présente sous forme de lésions cutanées touchant initialement les zones d’extension des extrémités ; au départ, rouge-bleuâtres et œdématiées, mais deviennent ensuite atrophique « peau en papier à cigarette» (9).
- Manifestations neurologiques :
Rare, se caractérisant par une encéphalomyélite ou radiculomyélite évoluant depuis plus de 6 mois (myélopathie lentement progressive, ataxie, tétraparésie spastique, perte de l’audition, …) (9).
- Manifestations articulaires :
Dans la phase tardive, l’arthrite devient chronique et touche principalement les grosses articulations. Elle occasionne des douleurs durables avec des anomalies à la radiographie (9).
- Post treatment Lyme disease syndrome (PTLDS) ou Syndrome post borréliose de Lyme :
Il associe de multiples symptômes chroniques ou intermittents tels que : des douleurs musculo-squelettiques, des troubles de concentrations, des céphalées et des troubles mnésiques (20).
Aucune étude n’a pu démontrer le bénéfice du traitement, qui au contraire, augmente le risque de résistance, toxicité et effets secondaires. Également, la responsabilité de Borrelia ainsi que sa persistance après un traitement bien mené n’est pas démontrée (21).
Diagnostic :
Le diagnostic de la maladie de Lyme est avant tout clinique. Il se base sur l’interrogatoire (notion d’exposition aux tiques ), un examen clinique complet à la recherche des signes cliniques et atteintes des différents organes cibles. Selon le cas, une sérologie sanguine et des examens complémentaires ainsi qu’un avis d’un médecin spécialiste seront demandés.
La stratégie diagnostique varie selon la phase de la maladie, mis à part l’érythème migrant pour lequel le diagnostic est purement clinique (sérologie non recommandée), la HAS (haute autorité de santé) recommande pour les autres phases de la maladie une sérologie sanguine : ELISA dans un premier temps ; puis, en cas de résultat positif ou douteux, réalisation du Western Blot. Pour les atteintes neurologiques une ponction lombaire concomitante à la moindre suspicion d’atteinte infectieuse accessible à un traitement spécifique (infection virale, VIH, ou autre) avec cytologie et biochimie du LCS et établissement de l’index anticorps anti-Bbsl (comparatif LCS/sérum) (LCS : liquide cérébro spinal) selon un protocole validé.
La présence d’une méningite lymphocytaire et d’une hyperprotéinorachie doit faire évoquer le diagnostic de borréliose de Lyme, ainsi que les autres étiologies. La positivité de l’index anticorps confirme le diagnostic de borréliose de Lyme.
La sérologie est généralement positive lors des atteintes oculaires. Une PCR à la recherche de Bbsl dans l’humeur aqueuse et une recherche d’anticorps dans le LCS sont recommandées en seconde intention en cas de doute diagnostique. La ponction de l’humeur aqueuse sera faite en milieu spécialisé et sur avis d’un ophtalmologue (22).
Des méthodes de diagnostic prometteuses sont en cours de travail : les dosages basés sur les lymphocytes T (cellules impliquées dans la réponse immunitaire), ou les cytokines (molécules impliquées dans la réponse immunitaire), des dosages métaboliques aussi (ensemble des composés exprimés par les cellules), et sur des tests sérologiques avec des antigènes spécifiques de Borrelia persistantes (23).
Prise en charge :
Une fois diagnostiquée, la borréliose de Lyme est traitée par antibiotiques, pendant 14, 21 ou 28 jours selon la situation. Selon les formes de la maladie, il faut y associer des traitements complémentaires et des traitements symptomatiques (24).
Les molécules utilisées sont multiples : doxycycline, amoxicilline / ceftriaxone ou azithromycine, dont le choix et le schéma thérapeutique dépendent du type de l’atteinte et des contre-indications de certaines molécules.
Un avis ophtalmologique spécialisé est indispensable en cas d’atteinte ophtalmologique, particulièrement si l’atteinte est postérieure ou accompagnée d’une neuropathie Malgré l’absence de protocole consensuel à ce jour pour le traitement des atteintes ophtalmologiques ; comme au cours de la syphilis, les uvéites et les atteintes neuro- ophtalmologiques sont considérées comme des atteintes neurologiques de borréliose de Lyme.
Le traitement repose sur l’antibiothérapie recommandée en cas d’atteinte neurologique de borréliose de Lyme à savoir : la ceftriaxone (2g/j par voie parentérale chez l’adulte ; 100mg/kg/j chez l’enfant sans dépasser 2g/j) ou la doxycycline per os (200mg/j chez l’adulte ; 4mg/kg par jour chez l’enfant sans dépasser 200mg/j), pendant 21 jours ; associée à un traitement corticoïde, à discuter par les spécialistes (22).
Un traitement corticoïde local est recommandé en cas de conjonctivite, épisclérite, sclérite et uvéite, surtout antérieure. Un traitement corticoïde systémique est proposé dans les formes sévères postérieures et neuro-ophtalmologiques. Un agent cycloplégique peut être ajouté si l’inflammation est importante, ainsi que la vitamine A.
L’évolution dépend de la structure anatomique oculaire touchée et de l’intensité de l’atteinte initiale. Elle est g néralement favorable sous traitement mais des baisses d’acuité visuelle séquellaires peuvent persister.
La prévention de la maladie de Lyme :
La meilleure prévention consiste à se protéger contre les piqûres de tiques lors d’une activité professionnelle ou de loisir de plein air en zone boisée et humide, prairies avec des herbes hautes et parcs : port de vêtements longs, fermés et de couleur claire, et d’un chapeau.
La piqûre est indolore et peut passer inaperçue, un examen soigneux de tout le corps est recommandé après le retour de toute activité en nature.
Une tique doit généralement rester attachée au moins vingt quatre heures pour que le spirochète se transmette. Si la tique peut être enlevée rapidement, un traitement n’est pas nécessaire (18).
L’antibioprophylaxie systématique après piqûre de tique n’est pas indiquée car la plupart des tiques ne sont pas contaminantes et 95 % des piqûres infectantes aboutissent à une séroconversion sans maladie à cinq ans (seuls 5 % des personnes infectées développeront une infection active) (25).
Un vaccin est actuellement disponible aux États- Unis basé sur l’OspA (Outer surface protein A) de B. burgdorferi sensu stricto. Il a démontré une bonne efficacité, mais nécessitera sans doute un rappel annuel.
En Europe, des expériences ont montré l’inefficacité de ce vaccin sans réaction croisée entre les différentes OspA des souches européennes de Borrelia. Un vaccin est actuellement en développement avec un cocktail des OspA des trois principales espèces (B. burgdorferiss, B. afzelii et B. garinii) (26).
Conclusion
La maladie de Lyme est une maladie multisystémique transmise par des tiques d’incidence croissante de nos jours, compte tenu de sa large médiatisation, nécessitant un diagnostic précoce et une prise en charge adéquate afin d’éviter son évolution potentiellement cécitante sur le plan ophtalmologique.
Références
- Steere AC, Strle F, Wormser GP, Hu LT, Branda JA, Hovius JWR, et al. Lyme borreliosis. Nat Rev Dis Primers.2016; 2:16090. doi: 10.1038/ nrdp.2016.90.
- Borchers AT, Keen CL, Huntley AC, Gershwin ME. Lyme disease: A rigorous review of diagnostic criteria and treatment. J Autoimmun. 2015; 57:82-115.
- La maladie de Lyme reste bien mystérieuse. Le Monde, 23 mai 2017. http://www.lemonde.fr/sciences/article/2017/05/23/la-maladie-de- lyme-reste-bien-mysterieuse_5132274_1650684.html
- Lyme Disease Epidemic Increasing Globally Due to Climate Change and Human Activities DA DellaSala, M Middelveen and KB Liegner,, Bethesda, MD, United States J Luche-Thayer, 2017 Elsevier Inc.
- Prévention de la borréliose de lyme, santé publique France Rédaction: K. Chemlal, C. Jestin (Santé publique France). Ont contribué à ce document: F. Blanchet, M. Boubour, E. Caumes, I. Chevalier, R. Courcol, E. Couturier, G. Galan, T. Jacques, B. Jaulhac, C. Ortmans, H. Partouche, M.-C. Paty Avril 2017.
- Nathalie Boulanger et coll. Centre national de référence des Borre- lia, CHU de Strasbourg, France Borréliose de Lyme et autres maladies transmises par les tiques BEH 19-20 | 19 juin 2018 | 401
- Haut Conseil de la santé publique AVIS relatif à la borréliose de Lyme 19 février 2016 https://www.hcsp.fr/Explore.cgi/Telecharger?N omFichier=hcspa20160219_borreliosedelymemodestransmiss.pdf
- Borréliose de Lyme (infection à Borrelia) 2016 par Leïla Belkhir, Bénédicte Delaere, Geert De Loof, Paul De Munter, Frédéric Frippiat,
- Frédérique Jacobs, Benoît Kabamba Mukadi, Patrick Lacor, Tinne Lernout, Koen Magerman, Sophie Quoilin, Hector Rodriguez-Villa- lobos, Camelia Rossi, Veroniek Saegeman, Steven Van Den Broucke, Dimitri Van der Linden, Yves Van Laethem, Erika Vlieghe, Dirk Vogelaers. https://organesdeconcertation.sante.belgique.be/sites/default/files/ documents/gids_lyme_borreliose_fr_march2017.pdf
- Encyclopédie Orphanet www.orpha.net/data/patho/Pub/fr/Lyme- FRfrPub12159v01.pdf | Mars 2008
- Texas Occurrence of Lyme Disease and Its Neurological Manifestations Jad A Dandashi,1,# Damir Nizamutdinov,1,2,*# Samantha Dayawansa,1,2 Ekokobe Fonkem,1,2 and Jason H Huang1,2 Published online 2016 Jun
- Diagnosis and Treatment of Lyme Arthritis Sheila L. Arvikar, M.D. and Allen C. Steere, M.D.*Author manuscript; available in PMC 2016 Jun 1.
- Centers for Disease Control and Prevention (CDC). Three sudden cardiac deaths associated with Lyme carditis – United States, Novem- ber 2012-July 2013. MMWR Morb Mortal Wkly Rep. 2013; 62:993-6.
- Wormser GP. Clinical practice. Early Lyme disease. N Engl J Med. 2006;354(26):2794-2801.
- American Academy of Ophthalmology, Ocular Involvement in Lyme Disease By Robert S. Weinberg, MD NOV 05, 2008
- Krist D., Wenkel H. Posterior scleritis associated with Borrelia burgdorferi (Lyme disease) infection Ophthalmology 2002 ; 109 : 143-145
- Sauer A., Hansmann Y., Jaulhac B., Bourcier T., Speeg-Schatz C. Five cases of paralytic strabismus as a rare feature of lyme disease Clin Infect Dis 2009 ; 48 : 756-759
- Bodaghi B. New etiological concepts in uveitis J Fr Ophtalmol 2005 ; 28 : 547-555
- Société française d’ophtalmologie, pathologies vasculaires ocu- laires 2008 par Constantin J. Pournaras
- Mora P, Carta A. Ocular manifestations of Lyme borreliosis in Europe. Int J Med Sci 2009; 6(3):124-125. doi:10.7150/ijms.6.124. Availablefromhttp://www.medsci.org/v06p0124.htm
- Wormser GP, Dattwyler RJ, Shapiro ED, et al. The clinical assess- ment, treatment, and prevention of lyme disease, human granulocytic anaplasmosis, and babesiosis: clinical practice guidelines by the Infectious Diseases Society of America. Clin Infect Dis 2006; 43: 1089-134.
- Klempner MS, Baker PJ, Shapiro ED, et al. Treatment trials for post-Lyme disease symptoms revisited. Am J Med 2013; 126: 665-
- Berende A, ter Hofstede HJ, Vos FJ, et al. Randomized Trial of Longer-Term Therapy for Symptoms Attributed to Lyme Disease. N Engl J Med 2016; 374: 1209-20. / Oliveira CR, Shapiro ED. Update on persistent symptoms associated with Lyme disease. Curr Opin Pediatr 2015; 27: 100-4.
- HAS haute autorité de santé Recommandation de bonne pratique Borréliose de Lyme et autres maladies vectorielles à tiques Borréliose de Lyme Juin 2018
- Maladie de Lyme: un spécialiste américain décrypte la controverse à l’Institut Pasteur Par Olivier Hertel le 03.10.2018
- Borréliose de Lyme: comment diagnostiquer & soigner ( webzine de la HAS)09.07.2018
- Santé publique France Prévention de la borréliose de Lyme par K. Chemlal, C. Jestin (Santé publique France). Ont contribué à ce document: F. Blanchet, M. Boubour, E. Caumes, I. Chevalier, R. Courcol, E. Couturier, G. Galan, T. Jacques, B. Jaulhac, C. Ortmans, H. Partouche, M.-C. Paty
- La borréliose de Lyme O. Péter G. Praz Rev Med Suisse 2002; volume -2.22452