F. Atoui ; R. Yakoubi ; H.H. Cherkaski ; R. Benali Service de Pneumophtisiologie du CHU Dorban, Annaba.
Abstract :
Allergy, since relatively recent word imagined in 1906 by Clemens Von Pirquet, derives from the Greek words «Allos» and «Ergos» which mean «another way to react.» Yet, allergy history dates back to ancient times with multiple anecdotes that of King Richard III and Pharaoh Menes. The interest of the medical world for allergy continually grow over the years; and for good reason, the more a country becomes industrialized, a people emancipated, most allergies appear to be gaining ground ; particularly since this pathology, because of the adverse effects on the balance and social lives of patients can lead to an alteration of the quality of life of the latter. We try to go around the topic by answering ten key issues of allergic diseases, without, however, all aspects of allergy have not been elucidated.
Key words : allergen, rhinitis, eczema, immunotherapy
Résumé :
L’allergie, mot relativement récent imaginé en 1906 par Clemens Von Pirquet, dérive des mots grecs «Allos » et « Ergos » qui signifient « autre façon de réagir ». Et pourtant, l’histoire de l’allergie remonterait aux anciens temps avec de multiples anecdotes dont celle du roi Richard II et du pharaon Menes. L’intérêt du monde médical pour l’allergie ne cesse de croitre au fil des ans ; et pour cause, plus un pays s’industrialise, plus un peuple s’émancipe, plus les allergies semblent gagner du terrain ; d’autant que cette pathologie, de part les conséquences néfastes sur l’équilibre et la vie sociale des patients peut aboutir à une altération de la qualité de vie de ces derniers. Nous tenterons de faire le tour du sujet en répondant à dix questions clés en matière de pathologies allergiques, sans que toutefois tous les aspects de l’allergie n’aient encore été élucidés.
mots clés : allergène, rhinite, eczéma, immunothérapie
Introduction :
L’allergie, mot relativement récent puisque imaginé en 1906 par Clemens Von Pirquet, dérive des mots grecs «Allos » et « Ergos » qui signifient « autre façon de réagir ».
Et pourtant, l’histoire de l’allergie remonterait aux anciens temps avec de multiples anecdotes dont celle du roi Richard II et du pharaon Ménès.
L’intérêt du monde médical pour l’allergie ne cesse de croitre au fil des ans; et pour cause, plus un pays s’industrialise, plus un peuple s’émancipe, plus les allergies semblent gagner du terrain ; d’autant que cette pathologie, de par les conséquences néfastes sur l’équilibre et la vie sociale des patients peut aboutir à une altération de la qualité de vie de ces derniers.
Nous tenterons de faire le tour du sujet en répondant à dix questions clés en matière de pathologies allergiques, sans que toutefois tous les aspects de l’allergie n’aient encore été élucidés.
1. L’allergie, c’est quoi ?
L’allergie est une réaction anormale, inadaptée et excessive du système immunitaire face à une substance généralement étrangère, habituellement bien tolérée par l’organisme, qui, pour une raison inexpliquée est considérée à tort par notre système immunitaire comme ennemie.
2. Quel est le poids de l’allergie ?
Les maladies allergiques sont une des causes les plus fréquentes de maladies chroniques dans le monde et prédominent dans les pays développés. L’étude ISAAC, en particulier, confirme cette observation pour l’asthme, la rhinite, la conjonctivite allergique et l’eczéma atopique.
Selon l’OMS, la prévalence de cette affection est en hausse constante dans le monde.
Selon les statistiques de la Société algérienne d’immunologie clinique, d’allergologie et d’asthmologie, la rhinite allergique touche quelque trois millions d’Algériens.
3. Pourquoi fait-on de l’allergie ?
Pour qu’une allergie se manifeste, il faut être génétiquement prédisposé, sensibilisé, puis ensuite rencontrer l’allergène déclenchant.
Deux conditions sont donc essentielles : l’organisme doit être sensible à une substance (allergène) et cette substance doit se trouver dans l’environnement de la personne.
L’allergie implique une réaction, en deux étapes, entre l’organisme et l’allergène :
– 1er contact :
Phase de reconnaissance de l’allergène par l’organisme.
– 2ème contact :
Phase de réaction contre cet allergène : c’est la réaction allergique.
Elle correspond, selon la classification de Gell et Coombs, à l’ Hypersensibilité de type 1 dépendant de la reconnaissance par les IgE. Aussi appellée hypersensibilité immédiate, elle regroupe l’ensemble des phénomènes d’anaphylaxie décrite par Richet et Portier (1902) et des maladies dites «atopiques» (Coca et Cooke 1923)
4. Quels sont les facteurs incriminés dans la survenue des allergies ?
On en sait encore peu sur l’origine des allergies. Les experts s’entendent à dire que les allergies sont causées par une variété de facteurs.
Par conséquent, bien qu’il existe une prédisposition génétique, d’autres facteurs sont impliqués, parmi lesquels : la fumée du tabac, la modernisation du mode de vie et l’environnement.
Aussi, les allergènes les plus fréquemment incriminés dans la survenue des allergies sont :
- Des allergènes aériens : pollen, déjections des acariens et squames et salives d’animaux domestiques,…
- Des allergènes alimentaires : arachides, lait de vache, œufs, blé, soja, noix, sésame, poissons, crustacés, …
- D’autres allergènes : médicaments, latex, venin d’insectes (abeilles, guêpes, bourdons, frelons). D’autres d’hypothèses sont envisagées :
– L’hypothèse hygiéniste :
Le fait que les enfants contractent moins d’infections virales en bas âge contribuerait aux allergies.
– Le délaissement de l’allaitement : relation inverse entre consommation de lait maternel et risque d’allergies.
- La faible consommation de fruits et légumes et l’excès d’oméga 6 rendraient les individus plus sensibles aux allergies.
- Pourquoi la prévalence des allergies est-elle en continuelle augmentation ? Il n’est pas possible d’attribuer l’augmentation de la fréquence des maladies allergiques à des causes exclusives ; c’est de la conjonction de plusieurs facteurs que nait l’allergie, à savoir :
- Les facteurs génétiques : risque allergique de 30% si un des parents est allergique et de 60 à 70 % si les deux parents le sont.
- L’environnement (pollution atmosphérique, qualité de l’air intérieur, modification des modes de vie, pollution domestique)
- L’exposition professionnelle (boulangerie, peinture, coiffure, professionnels de santé, ….)
- Les comportements à risque (tabagisme, cuisinières et cheminées à gaz, parfum d’ambiance, encens, ….) Autant de facteurs qui contribuent à la pérennisation voire à la recrudescence de la pathologie allergique avec potentialisation d’un effet sur l’autre.
5. Pourquoi la prévalence des allergies est-elle en continuelle augmentation ?
Il n’est pas possible d’attribuer l’augmentation de la fréquence des maladies allergiques à des causes exclusives ; c’est de la conjonction de plusieurs facteurs que nait l’allergie, à savoir :
- Les facteurs génétiques : risque allergique de 30% si un des parents est allergique et de 60 à 70 % si les deux parents le sont.
- L’environnement (pollution atmosphérique, qualité de l’air intérieur, modification des modes de vie, pollution domestique)
- L’exposition professionnelle (boulangerie, peinture, coiffure, professionnels de santé, ….)
- Les comportements à risque (tabagisme, cuisinières et cheminées à gaz, parfum d’ambiance, encens, ….) Autant de facteurs qui contribuent à la pérennisation voire à la recrudescence de la pathologie allergique avec potentialisation d’un effet sur l’autre.
6. Comment se manifeste l’allergie ?
La présentation clinique d’un phénomène allergique n’est pas toujours typique.
Les expressions cliniques de l’allergie sont aussi multiples et variées que les organes concernés sont divers et nombreux et les allergènes ubiquitaires et abondants. Les principales expressions allergiques sont :
Les allergies alimentaires :
Plaques cutanées, démangeaisons, enflure des yeux, de la langue et du visage apparaissant dans les 30 minutes suivant la consommation de l’aliment. Les principaux aliments incriminés étant : le blanc d’œuf, l’arachide, le lait de vache, les légumineuses, le poisson, les aliments du « groupe noix », les aliments du «groupe latex », les céréales et les ombellifères.
L’urticaire :
Éruption passagère de papules rosées ou blanchâtres, avec démangeaisons et sensation de brûlure.
L’eczéma atopique :
Plaques rouges avec croûtes de peaux sèches et squames, démangeaisons, siégeant avec prédilection au niveau du visage et du cou; mais aussi au niveau des pieds et mains (dyshidrose) et plis des coudes et genoux.
Bien que disparaissant le plus souvent dans les premières années de vie, environ 30% des patients présenteront encore des signes à l’âge adulte, ce qui a un impact psychologique indéniable.
L’asthme allergique :
Respiration sifflante, oppression thoracique, toux sèche de survenue épisodique.
La rhinite allergique :
À évoquer devant l’acronyme « PAREO » pour : Prurit (nez qui démange), Anosmie, Rhinorrhée, Eternuements, Obstruction nasale.
A noter que 20 % des rhinites allergiques souffraient d’asthme et que 80% des asthmatiques souffraient de rhinite allergique.
Une conjonctivite allergique :
S’accompagne souvent d’une rhinite et de paupières gonflées ; la démangeaison et le larmoiement dominent, les sécrétions sont peu abondantes.
Le choc anaphylactique est :
La manifestation la plus grave de l’allergie, le plus souvent secondaire à l’ingestion d’un aliment ou à la piqûre d’un insecte. Il débute souvent par une sensation de malaise, avec démangeaisons suivies d’urticaire, d’une gêne respiratoire, parfois d’une perte de connaissance associée à une chute de tension. C’est une extrême urgence médicale nécessitant une prise en charge immédiate en unité de soins intensifs.
7. Comment fait-on le diagnostic d’allergie ?
L’hypothèse allergique doit être évoquée devant des situations cliniques parfois complexes. La confirmation du lien de causalité entre les symptômes et le ou les allergènes soupçonnés est la règle.
L’association des symptômes et des marqueurs biologiques (tests cutanés, IgE) permet le plus souvent d’affirmer le diagnostic d’une allergie. La présence d’IgE détectées par tests cutanés ou dans le sang n’a aucune signification si elle n’est pas accompagnée de signes cliniques d’allergie.
Le diagnostic est donc tributaire de :
- Un interrogatoire minutieux, à la recherche d’antécédents personnels ou familiaux d’allergie, des circonstances de survenue de l’allergie, des symptômes rapportés, des différents allergènes auxquels le patient aurait pu être exposé au cours des derniers jours, du délai entre l’exposition au dit allergène et l’apparition des symptômes.
- Des tests cutanés d’allergie : Prick-test, tests intra-dermiques , Patch test .
- Un prélèvement sanguin dosant les anticorps (IgE) totaux ou spécifiques à un allergène donné.
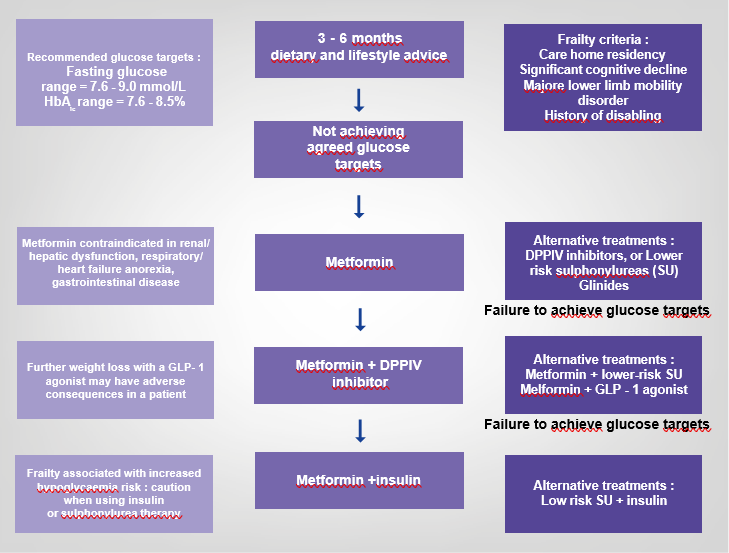
8. Quel est le traitement de l’allergie ?
La première étape du traitement contre les allergies consiste à identifier l’allergène et à l’éviter autant que faire se peut, obligatoirement en cas d’allergie alimentaire pouvant entrainer un choc anaphylactique.
Certains médicaments peuvent néanmoins atténuer les symptômes d’allergies et ainsi améliorer la qualité de vie. Les médicaments utilisés dépendent de la fréquence des symptômes et de leur intensité :
- Les antihistaminiques
- Les décongestionnants nasaux, actifs uniquement sur l’obstruction nasale, ne doivent être utilisés qu’en cure courte (maximum 5 à 7 jours de suite)..
- Les anti-leucotriènes utilisés pour traiter les patients asthmatiques ayant une rhinite allergique associée.
- Les corticoïdes nasaux actifs sur tous les symptômes de la rhinite allergique et en particulier sur l’obstruction nasale.
- Les dermocorticoïdes pour l’eczéma atopique
- Les corticostéroïdes per os, réservés aux allergies plus graves.
- La douche nasale avec solution saline qui soulage de la congestion naso-sinusienne.
- L’auto-injecteur d’épinéphrine : pour les allergies alimentaires afin de prévenir les chocs anaphylactiques.
9.Comment peut-on prévenir ou limiter l’exposition allergénique ?
Le meilleur traitement est la prévention. Certaines mesures permettraient de limiter l’exposition allergénique et de prévenir la survenue des crises allergiques : Pour les allergies aux acariens : Utiliser une housse anti-acariens au niveau du matelas, des oreillers et de la couette, éviter de poser le matelas à même le sol, laver régulièrement la literie, traiter régulièrement la moquette ou tapis par un acaricide avant de passer l’aspirateur. Eviter les tissus muraux, les doubles rideaux, les descentes de lit en peau d’animal, et réduire dans une chambre d’enfant le nombre de peluches.
Pour l’allergie aux moisissures :
Aérer régulièrement les pièces et maintenir une humidité faible dans les pièces propices au développement des moisissures (salle de bain) diminue leur développement.
Pour l’eczéma atopique :
L’hydratation cutanée pluriquotidienne avec utilisation de produits d’hygiène adaptés non détergents et sans savon ; le port de vêtements en coton, l’habillement léger pour limiter la transpiration.
Dans tous les cas,
les purificateurs d’air avec filtre réduisent la densité des allergènes dans l’air et la fumée de tabac est à bannir.
Depuis qu’il a été établi que les allergènes pouvaient traverser le placenta et atteindre le fœtus, les chercheurs insistent sur l’importance d’intervenir avant que le système immunitaire ne devienne mature et que l’exposition aux allergènes (aliments, pollen, herbe à puce, etc.) ne provoque d’allergies.
En effet, certaines mesures pourraient aider à prévenir les allergies chez les enfants à risque (dont un parent ou les 2 souffrent d’allergies) ; parmi ces règles, nous citerons :
L’allaitement maternel exclusif :
Pratiqué durant les 3 à 6 premiers mois de vie, il réduirait le risque d’allergies durant la petite enfance; sans certitude sur l’effet préventif à long terme.
La diète hypoallergène
(lait de vache, œufs et noix), sous suivi médical, pendant l’allaitement pourrait contribuer à la réduction du risque d’allergie.
L’utilisation de médicaments pro-biotiques
(micro-organismes vivants, ajoutés comme compléments à certains produits alimentaires) favoriserait une saine maturation du système immunitaire de l’enfant, en défaveur des réactions allergiques.
Lorsque pris par la femme enceinte, puis par le nouveau-né, ils préviendraient l’apparition des allergies chez l’enfant, significativement, pendant les 2 premières années de vie de l’enfant et pourraient contribuer à prévenir l’eczéma atopique chez les enfants à risque.
– L’anthroposophie (moins d’antibiotiques, moins de vaccination et une plus grande consommation de légumes « lacto-fermentés », réduirait la prévalence des allergies chez les enfants qui vivaient selon ces principes.
10. Quelle est la place de la désensibilisation ?
La désensibilisation ou immunothérapie spécifique (I.T.S.) selon le consensus de l’O.M.S, est indiquée dans l’hypersensibilité IgE dépendante (conjonctivite, rhinite, asthme, …).
Introduite dés 1911 par Noon et Freeman pour le traitement des pollinoses, elle consiste à administrer des doses croissantes d’allergène auquel le sujet est sensibilisé ; l’objectif étant d’induire une tolérance à l’allergène incriminé.
L’I.T.S représente avec les mesures d’éviction allergénique le seul traitement étiologique des maladies allergiques.
L’I.T.S. est efficace lorsqu’elle est administrée de façon optimale : mono sensibilisation, utilisation d’allergène standardisé, mise en route aussi précocement que possible mais seulement à partir de cinq ans chez l’enfant. Les dernières études font état d’une efficacité de l’I.T.S. par voie sublinguale comparable à celle de la voie sous cutanée, en particulier dans les rhinites et/ou conjonctivites polliniques ou allergiques aux acariens. Une désensibilisation efficace doit être prolongée au moins 3 ans.
Bibliographie :
- Vervloet D, Magnan A. Traité d’allergologie. Paris : Médecine-Sciences Flammarion ; 2003.
- De Blay F, Lieutier-Colas F, Lefevre-Balley- dier A. Allergies et Environnement intérieur. Editions Margaux Orange 2003, 134 pages.
- Bessot JC, Pauli G. L’asthme professionnel. Editions Margaux Orange 1999, 571 pages.
- Demoly P, Bousquet J. Epidemiology of drug allergy. Current Opinion Allergy Clin immunol. 2001 ;1 :305-310.
- Bousquet J. Allergy as a global problem ; think globally act globally. Allergy 2000 ;57 :661-662.
- Rajan T.V, « The Gell–Coombs classification of hypersensitivity reactions: a re-interpretation » Trends in Immunology 2003;24(7):376-9.
- Report of the Nomenclature Review Commit- ter of the World Allergy Organization. J Allergy Clin immunol. 2004 ;113 :832-36.
- Birnbaum J, Vervloet D. Indications de la désensibilisation en fonction des données épi- démiologiques récentes. Rev Fr Allergol et Im- munol Clin 2004;44:270-275.
- Etude CHILD (Canadian Healthy Infant Lon- gitudinal Development), conduite sur 2.500 en- fants canadiens, visant à identifier les facteurs environnementaux et génétiques favorisant l’allergies.
- Haute Autorité de santé (HAS). Indication du dosage des IGE spécifiques dans le diagnos- tic et le suivi des malades allergiques. Site in- ternet : HAS. Saint-Denis La Plaine (France) ; 2005
- Société française de dermatologie. L’urti- caire. Site internet : dermato-info. Paris ; 2015 [consulté le 7 octobre 2015].
- Étude ISAAC : http://www.invs.sante.fr/ beh/1999/9913/index.html