Le COVID-19 affecte essentiellement les adultes. De ce fait les données concernant les cas pédiatriques sont peu nombreuses. A partir d’une revue de littérature portant sur 54 publications, il ressort essentiellement que la transmission est intra familiale le plus souvent, que le COVID-19 a une expression clinique modérée, voire asymptomatique
R.A. BOUHASS, Pédiatre, Service d’Hématologie et Thérapie Cellulaire. EHU Oran.
Date de soumission : 07 Mai 2020.
Résumé : Le COVID-19 affecte essentiellement les adultes. De ce fait les données concernant les cas pédiatriques sont peu nombreuses. A partir d’une revue de littérature portant sur 54 publications, il ressort essentiellement que la transmission est intra familiale le plus souvent, que le COVID-19 a une expression clinique modérée, voire asymptomatique, chez l’enfant comparativement à l’adulte, la symptomatologie la plus commune associe toux sèche avec fièvre, atteinte des voies aériennes supérieures parfois diarrhée. Les signes évoluent peu vers une forme sévère. Chez l’enfant, l’aspect tomodensitométrique peut également être assez évocateur lorsqu’il est fait de condensations avec signe du halo et d’opacités en verre dépoli. Il semble que biologiquement des taux élevés de la Procalcitonine (PCT), de la Créatinine Kinase MB, des D-Dimères soient significativement associés à une forme sévère du COVID-19. Les options thérapeutiques font encore l’objet de questionnement. Les nouveau-nés et les enfants atteints de tumeurs ou hémopathies malignes font l’objet de protocoles de prise en charge spécifiques.
Mots clés : COVID-19 + enfants ; SARS-COV-2 + enfants ; Coronavirus + enfants + 2020.
Abstract: COVID-19 mainly affects adults. As a result, data concerning paediatric cases are scarce. From a review of the literature covering 54 publications, it essentially appears that transmission is intra-familial most often and that COVID-19 has a moderate, even asymptomatic, clinical expression in children compared to adults. The most common symptomatology associates dry cough with fever, involvement of the upper airways and sometimes diarrhoea. The signs do not progress much to a severe form. In children, the CT scan aspect can also be quite suggestive when it is made of consolidation with surrounding halo sign and ground‐glass opacities. Biologically it seems that high levels of Procalcitonin (PCT), Creatinine Kinase MB, D-Dimers might significantly be associated with a severe form of COVID-19. Therapeutic options are still being questioned. Newborns and children with malignant tumours or hemopathies are subject to specific management protocols.
Keywords: COVID-19 + Children; SARS-COV-2 + Children; Coronavirus + Children + 2020.
Introduction
En décembre 2019 est apparue une maladie infectieuse d’origine virale à Wuhan, province de Hubei en Chine. Le virus responsable s’est avéré être le Coronavirus SARS-CoV-2 du syndrome respiratoire aigu sévère. La maladie COVID-19 (pour Corona Virus Disease-2019) d’abord épidémie localisée à la province chinoise, se propage très rapidement hors de Chine dès janvier 2020.
En Mars 2020 il y a plus de 200.000 cas confirmés de par le monde et plus de 8.000 décès dus au COVID-19, soit 4% d’évolutions fatales. L’OMS qualifie l’épidémie de pandémie.
Le COVID-19 affecte essentiellement les adultes, et de ce fait, les cas pédiatriques très peu nombreux, ne font pas initialement l’objet de publications spécifiques.
Méthode
Ce travail consiste en une revue de littérature, non exhaustive, concernant les particularités du COVID-19 chez les enfants décrites à ce jour.
La recherche bibliographique a été faite sur PubMed (https://www.ncbi.nlm.nih.gov/pubmed), (limitée au 17-04-2020). Au total 54 publications. Mots-clés : COVID-19 + Children ; SARS-COV-2 + Children ; Coronavirus + Children + 2020.
Résultats
La très grande majorité des articles concerne les cas enregistrés en Chine. Parmi les plus importantes séries, celle de Dong Y & al. Il s’agit d’une étude épidémiologique rétrospective concernant 2.143 cas pédiatriques, âgés de moins de 18 ans, dont 731 cas (34,1%) confirmés et 1.412 cas (65,9%) suspectés COVID-19 rapportés par le Chinese Center for Disease Control and Prevention (CCfDaP) entre le 16 janvier et le 8 février 2020 (1). Pour un total de 72.314 cas, enregistrés au 11 février 2010. La population pédiatrique représentait 2% cas enregistrés (2).
Très peu d’études rapportant des cas pédiatriques ont été publiées hors de Chine.
Aux USA 149.760 patients COVID-19 confirmés ont été enregistrés entre le 12 février et le 2 avril 2020. Les âges étaient connus pour 149.082 (99,6%) d’entre eux, dont 2.572 (1,7%) étaient des enfants âgés de moins de 18 ans (3).
En Espagne (Madrid) un registre des cas testés a été tenu par les pédiatres dans 30 hôpitaux secondaires et tertiaires, entre le 2 et le 16 mars 2020. Parmi les 365 enfants testés 41 (11,2%) étaient positifs, représentant 0,8% d’enfants de moins de 18 ans pour l’ensemble des 4.695 cas confirmés dans la région de Madrid (4).
Au Royaume Uni, sur un total de 68 patients âgés de 0 à 76, diagnostiqués positifs pour le SARS-CoV-2, entre le 29 janvier et le 24 février il y avait seulement 2 enfants (5).
Épidémiologie
Dans l’ensemble des différentes publications, la transmission a toujours été liée soit à un contact direct intrafamilial, soit à un séjour en zone endémique.
Dans une étude de Qiu. H & al, chez 36 enfants présentant un syndrome respiratoire aigu sévère dû au COVID-19, la transmission était due à un contact étroit intrafamilial pour 32 d’entre eux (89%) ou la notion d’exposition dans une zone endémique pour 12 (32%), enfin 8 enfants (22%) ont été soumis aux deux modes d’exposition (6).
Cai Jiehao XJ rapporte sur une série de 10 enfants, 80% de contact direct avec des adultes infectés par le 2019-nCOV qui avaient séjourné à Wuhan ou eu un contact avec une personne de Wuhan. Le mode d’exposition était intrafamilial pour 7 enfants (70%), séjour en zone endémique pour 2 enfants (20%) et exposition lors d’un voyage en autobus pour 1 enfant (10%) (7).
Easom. N, dans un article concernant les 68 premiers cas confirmés SARS-CoV-2 au Royaume Uni, rapporte que 10 patients (15%) avaient séjourné en Chine dans les 14 jours précédant l’apparition des symptômes, et 26 (38%) avaient visité la Thaïlande. Huit patients n’avaient pas quitté le Royaume-Uni au cours des 14 jours précédents et ont contacté des cas confirmés ou soupçonnés (5).
Ces modes de transmission ont été rapportés et retenus par d’autres auteurs (8-14).
Clinique
- Dong Y, sur les 2.143 cas pédiatriques rapportés par le CDC (Center for Disease Control) chinois en date du 8 février 2020 ; 34,1% ont été confirmés biologiquement et 65,9% considérés comme suspects. L’âge médian était de 7 ans (intervalle interquartile 2 à 13 ans). Il n’y avait pas de différence significative entre le nombre de garçons et celui des filles. Plus de 90% des patients étaient soit asymptomatiques, soit présentaient des signes minimes ou modérés. Le délai médian entre le début des signes et le diagnostic était de 2 jours (intervalle interquartile 0 à 42 jours) (1).
- Qiu H, rapporte une série de 36 enfants (âge moyen de 8,3 ± 3,5 ans ; extrêmes 1 à 16 ans) identifiés comme étant infectés par le coronavirus du syndrome respiratoire aigu sévère, recrutés du 17 janvier au 1er mars 2020. Sur ces 36 enfants, 53% d’entre eux présentaient des signes cliniques modérés de pneumonie, 47% avaient un tableau clinique léger et étaient soit asymptomatiques (28%) ou avaient des symptômes aigus des voies respiratoires supérieures (19%).
Les symptômes les plus courants à l’admission étaint la fièvre chez 36% des enfants (25% avec une température corporelle de 37,5 à 38,5 °C ; 11% avec une température corporelle égale ou supérieure à 38,5 °C), et la toux sèche 19% des patients (6).
- Pour Xia W, Les caractéristiques cliniques, de 20 patients pédiatriques atteints d’une infection à COVID 19 confirmée par un prélèvement pharyngé, ont été analysées rétrospectivement. La fièvre (12/20, 60%) et la toux (13/20, 65%) étaient les symptômes les plus courants. Une co-infection a été diagnostiquée chez 8 des 20 patients (40%) (14).
- Ji LN, rapporte 2 cas concernant, un enfant âgé de 9 ans admis pour une diarrhée modérée sans fièvre ni toux, un examen clinique et un bilan biologique normaux, et un adolescent de 15 ans avec fièvre à 37,9°C et uniquement une congestion pharyngée, l’auscultation pulmonaire étant normale par ailleurs. Tous deux étaient SARS-CoV-2 positifs sur le prélèvement oro-pharyngé (15).
- En Espagne, sur les 41 enfants testés positifs, l’âge médian était de 1 an. Les diagnostics cliniques initiaux étaient dominés par une symptomatologie respiratoire (68%) : infection des voies respiratoires supérieures (34%), pneumonie virale (15%), bronchiolite (12%), pneumonie bactérienne (5%), crise d’asthme (2%) ; une fièvre inexpliquée (27%), une gastroentérite ou des vomissements (5%). Deux patients (5%) ont présenté une co-infection avec la grippe B. Parmi ces 41 enfants, 4 (9,7 %) ont été admis dans une unité de soins intensifs pédiatriques et 4 des 41 (9,7 %) ont eu besoin d’une assistance respiratoire Tagarro. A (4).
Ainsi, la symptomatologie clinique du COVID-19 pédiatrique, polymorphe, le plus souvent modérée, peut cependant évoluer vers une phase critique chez les enfants (2, 3, 7, 12, 14, 16-21). Ceci a conduit à établir une stratification des cas en trois stades, en fonction de l’évolution de l’état clinique : modéré, pneumonie grave, ou critique.
- Stade modéré
Inclut les patients ayant une infection asymptomatique, une infection des voies aériennes supérieures et une pneumonie légère. Les symptômes comprennent la fièvre, la toux, le mal de gorge, la fatigue, les maux de tête ou la myalgie. Certains patients présentent des signes de pneumonie sur l’imagerie thoracique. Ces patients ne présentent aucun des symptômes et complications graves ou critiques décrits ci-dessous.
- Stade de Pneumonie grave
La maladie s’aggrave avec apparition de l’un, quelconque, de ces signes :
- Augmentation significative de la fréquence respiratoire : FR 70/min (1 an), FR 50/min (> 1 an).
- Hypoxie : SpO2 93% (90% chez les nourrissons prématurés) ou jetage nasal, tirage sus-sternal, inter-costal et sous-costal, geignement et cyanose, apnée.
- Gazométrie sanguine : PaO2 60 mmHg, PaCO2 > 50 mmHg.
- Troubles de la conscience : agitation, léthargie, coma, convulsion.
- Mauvaise alimentation, mauvais appétit voire déshydratation.
- Autres manifestations : troubles de la coagulation (temps de Quick allongé, D-dimères augmentés), lésions du myocarde (augmentation de la Créatine Kinase MB [myocardique], modifications de l’électrocardiogramme ST-T, insuffisance cardiaque et cardiomégalie dans les cas graves), troubles gastro-intestinaux, taux élevé des enzymes hépatiques et rhabdomyolyse.
- Stade Critique
Aggravation rapide et apparition d’une défaillance viscérale avec l’un, quelconque, de ces signes :
- Une défaillance respiratoire nécessitant une ventilation mécanique : les patients atteints de syndrome de détresse respiratoire aiguë (SDRA) présentent une hypoxémie réfractaire, qui ne peut être atténuée par une oxygénothérapie conventionnelle, comme un cathéter nasal ou un masque à oxygène.
- Associée à d’autres défaillances d’organes nécessitant une surveillance et un traitement en unité de soins intensifs
- Un choc septique : en cas de défaillance extra-pulmonaire, circulatoire, hématologique, digestive, la possibilité de septicémie et de choc septique doit être prise en considération car le taux de mortalité augmente considérablement (22).
Tomodensitométrie
La plupart des patients pédiatriques présentent une symptomatologie bénigne, de ce fait les radiographies thoraciques ordinaires ne permettent pas d’évaluer correctement les lésions pulmonaires et peuvent aboutir à des erreurs diagnostiques. Par conséquent, une TDM précoce est fortement indiquée (14).
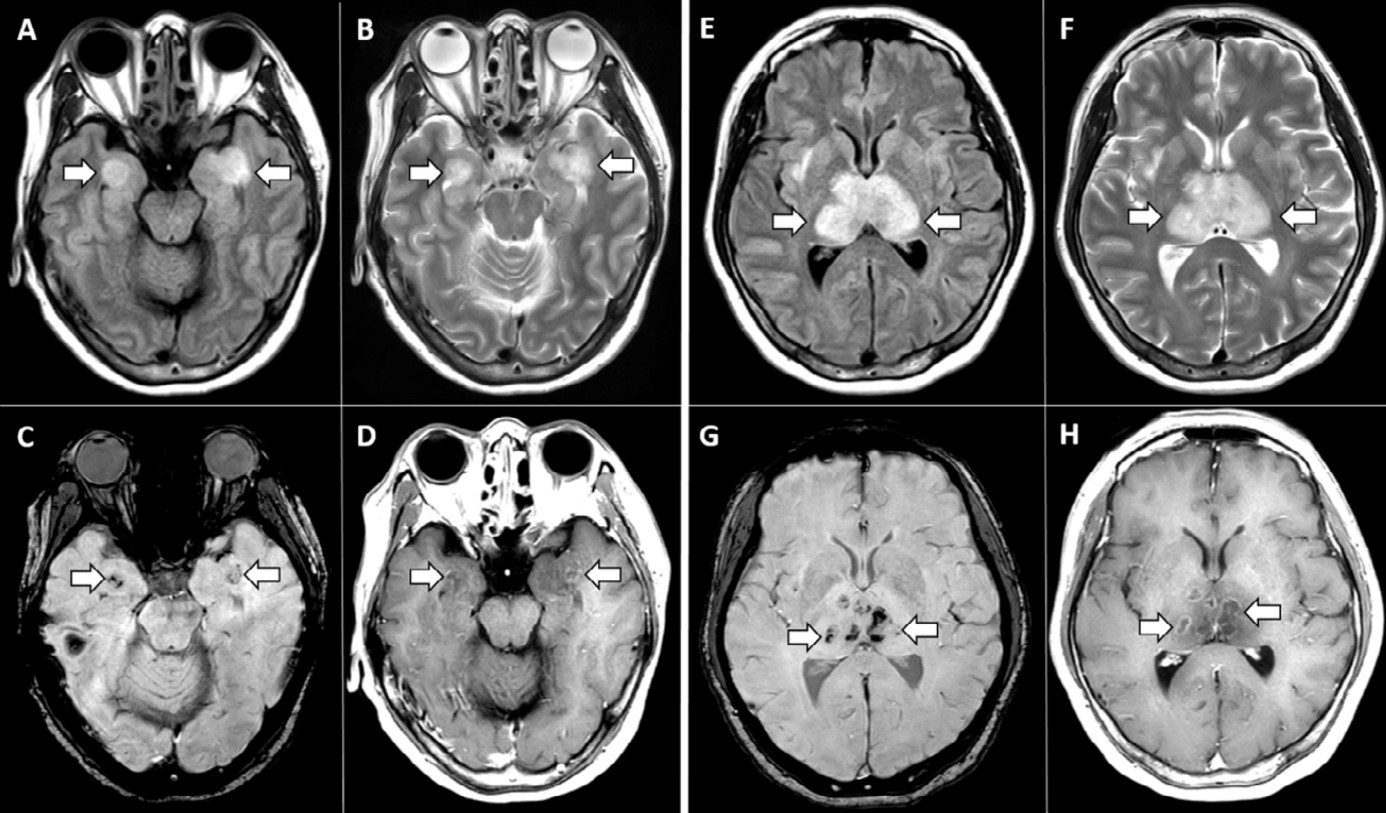
L’aspect TDM thoracique est très variable. Il peut être normal (15), ou encore présenter différentes lésions uni- ou plus souvent bilatérales telles que des opacités en verre dépoli dans environ 60% des cas, des condensations avec signe de halo dans environ 50% des cas, des lésions micronodulaires, une atteinte sous-pleurale, une scissurite interlobaire, ou encore une accentuation de la trame bronchovasculaires (6, 14, 15, 22-24) et (figures 1 à 4).
Figure 1 in Ref. (6) : Scanner thoracique de deux patients pédiatriques atteints de coronavirus 2019.À gauche : TDM d’un garçon de 10 ans montrant de multiples opacités dans les lobes inférieurs des deux poumons (flèche). À Droite : TDM d’une fille de 1,5 ans montrant de multiples opacités en verre dépoli avec une grande opacité irrégulière dans le poumon gauche (flèches).
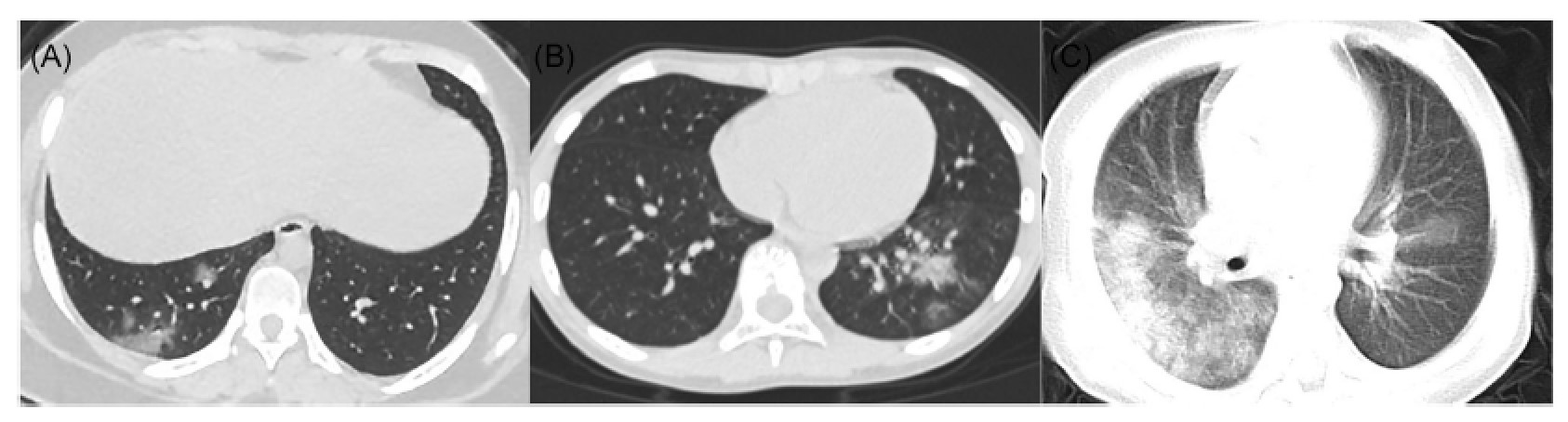
Figure 2 in Réf. (14) : A : patiente de sexe féminin, 14 ans. La TDM thoracique a objectivé des opacités en verre dépoli dispersées dans le lobe inférieur du poumon droit, localisation sous-pleurale ou étendue à partir de lésions sous-pleurales. B : patient de sexe masculin, 10 ans. La TDM thoracique a objectivé une condensation avec un signe du halo dans le lobe inférieur du poumon gauche entouré d’opacités en verre dépoli. C : patient de sexe masculin, 1 an. La TDM thoracique a objectivé des condensations diffuses et des opacités en verre dépoli dans les deux poumons, avec un aspect de « poumon blanc » du poumon droit. (TDM = tomodensitométrie)

Figure 3 in Réf. (15) : a : TDM sans produit de contraste chez un garçon de 15 ans montrant des résultats normaux. b : TDM sans produit de contraste du père du patient montrant une pneumonie bilatérale avec opacités en verre dépoli, en particulier dans le poumon gauche.
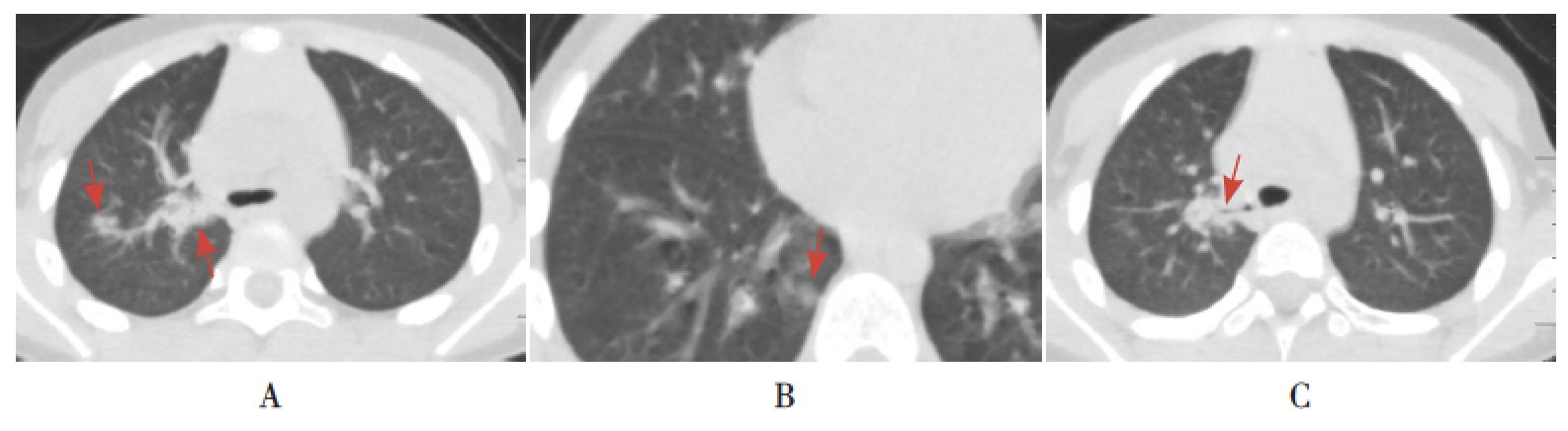
Figure 4 in Réf. (22) : Patiente fille de 2 ans avec TDM thoracique (fenêtre pulmonaire) à l’admission. A : Les lésions du lobe supérieur droit sont réparties le long des faisceaux vasculaires bronchiques, montrant une condensation nodulaire et inhomogène (flèches) ; B : Opacités en verre dépoli de petites plaques sous le segment basal de la base postérieure du lobe inférieur droit (flèche) ; C : Des bronchogrammes aériens sont observés dans
la lésion, et aucun épaississement des parois bronchiques (flèches).
Selon le “General Office of the National Health Commission of China. Diagnosis and Treatment Protocol for 2019‐nCoV. 5th ed. Beijing, China: National Health Commission of China; 2020” ; rapporté par Xia. W. in (14), les aspects tomodensitométriques peuvent être classés en trois stades : précoce, avancé et critique
Stade précoce : ne comporte parfois aucune anomalie à la TDM thoracique, mais le plus souvent des lésions uni- ou bilatérales faites de condensation avec signe du halo, d’opacités en verre dépoli ou des micronodules. Des lésions sous-pleurales avec infiltration inflammatoire localisée sont également observées (figure 2A).
Stade avancé : La TDM thoracique objective une augmentation de taille et de la densité des lésions qui peuvent s’étendre aux deux lobes pulmonaires. Les opacités en verre dépoli et la condensation coexistent et peuvent s’accompagner d’épaississement septique interlobaire, de lésions de fibrose ou de signes de bronchogramme aérien (figure 2B).
Stade critique : A un stade ultérieur, les lésions de condensation sont diffuses et impliquent les deux poumons, aboutissant à un aspect de “poumon blanc”, accompagné d’un signe de bronchogramme aérien. La densité des lésions est hétérogène, accompagnée d’opacités en verre dépoli et d’épaississement pleural (figure 2C).
Les lésions tomodensitométriques persistent au-delà des symptômes cliniques et de la négativité des tests de détection de l’acide nucléique viral. Elles pourraient être encore visibles sur la TDM, même après deux tests négatifs consécutifs (14).
Biologie
De nombreux paramètres biologiques ont été testés chez les enfants attients ou suspects de COVID-19. Les valeurs des données hématimétriques (leucocytes, neutrophiles, lymphocytes, plaquettes, hémoglobine) sont variables. Le plus souvent normales, elles peuvent être perturbées dans le sens d’une augmentation ou d’une baisse parfois associées à une co-infection virale ou bactérienne qu’il faudra rechercher.
Les bilans, hépatique et rénal sont en général normaux. Les valeurs des marqueurs inflammatoires CRP (C Réactive Protéine) et PCT (Procalcitonine) ainsi que les D-Dimères et la Créatine Kinase MB (myocardique) peuvent être normaux ou élevés.
Il semble cependant que, outre les aspects tomodensitométriques, la lymphopénie, des taux élevés de la PCT, de la Créatinine Kinase MB, des D-Dimères soient significativement associés à une forme sévère du COVID-19 (6, 14, 25-27).
Une méta-analyse concise de la littérature (mais rapportant essentiellement des cas d’adultes) montre que des taux élevés de PCT sont associés à une risque 5 fois plus élevé d’évolution vers une forme sévère d’une infection au SARS-CoV-2 (OR, 4.76 ; 95% CI, 2.74-8.29). Ceci suggère que le dosage de la PCT pourrait avoir un rôle prédictif de l’évolution vers une forme sévère de l’affection (26).
Prise en charge et traitement
Principes généraux :
La prise en charge doit répondre aux quatre principes suivants : « identification précoce », « isolement précoce », « diagnostic précoce » et « traitement précoce ».
Les cas suspects doivent être isolés individuellement jusqu’à confirmation ou non du COVD-19. L’évaluation clinique doit être continue.
Pour les cas confirmés, la stratégie générale comprend le repos au lit, les traitements de soutien, l’apport suffisant en calories et en eau, le maintien de l’équilibre hydro-électrolytique et, au besoin, un support psychologique pour les enfants plus âgés. L’utilisation irrationnelle d’antibiotiques devrait être évitée. La surveillance bactériologique devrait être renforcée. S’il existe des preuves d’une infection bactérienne secondaire, des antibiotiques appropriés devraient être utilisés en temps opportun.
- Cas légers : Évitez d’utiliser des antibiotiques à large spectre et des corticostéroïdes, surveiller régulièrement les signes vitaux, la SpO2 et porter une attention particulière aux changements de l’état des enfants afin d’identifier les cas graves et critiques le plus tôt possible,
- Cas grave et critique : Les antibiotiques, les corticostéroïdes, la ventilation mécanique, la dialyse et autres interventions plus invasives, doivent être appliqués avec prudence, en fonction de l’évaluation du rapport bénéfice/risque. Une coopération multidisciplinaire pour le suivi et les options thérapeutiques est indispensable (21),
- En dehors de ces règles générales et des techniques de soins de réanimation, les options thérapeutiques évoluent continuellement. Selon les auteurs et le degré de sévérité du COVID, elles font appel à l’Hydroxychloroquine et l’Azithromycine ; à l’Interféron-α2b, aux antiviraux, immunoglobulines, héparine (28) et autres (4, 6, 15, 21, 28-37)
De ce fait il convient de se référer à des protocoles issus de consensus multidisciplinaires régionaux et/ou nationaux.
Pourquoi les enfants présentent une forme modérée
L’autre aspect important est de savoir pourquoi les enfants présentent une forme modérée, voir bénigne du COVID-19, par rapport aux adultes. De multiples hypothèses ont été avancées.
- Une des raisons possibles est que les enfants ont moins d’activités de plein air et entreprennent moins de voyages locaux ou internationaux, ce qui les rend moins susceptibles de contracter le virus.
- D’autres raisons suggérées incluent les enfants ayant une réponse immunitaire innée plus active, des voies respiratoires plus saines parce qu’ils n’ont pas été exposés à autant de fumée de cigarette et de pollution atmosphérique que les adultes, et également moins de troubles sous-jacents (une réponse immunitaire plus vigoureuse chez les adultes peut également expliquer une réponse immunitaire néfaste associée au syndrome de détresse respiratoire aiguë) (1, 50),
- Une autre possibilité est que la présence d’autres virus simultanés dans la muqueuse des poumons et des voies respiratoires, qui sont communs chez les jeunes enfants, pourrait limiter la croissance du SARS-CoV2 par les interactions directes et la compétition de virus à virus. Cela correspond aux nouvelles données de la pandémie actuelle, qui indiquent un lien entre la quantité de copies virales et la gravité du COVID-19 (51),
- Une explication possible de la présentation plus modérée de la maladie COVID-19 chez les enfants est que les enfants ont une réponse qualitativement différente au virus SARS-CoV-2 par rapport aux adultes.
- Une différence dans la distribution, la maturation et le fonctionnement des récepteurs viraux est souvent mentionnée comme une raison possible de la différence d’incidence liée à l’âge (50, 51),
- Une autre théorie possible pour les infections bénignes de COVID-19 chez les enfants, est liée aux différences dans l’expression du récepteur de l’enzyme de conversion de l’angiotensine (ACE)2, nécessaire pour la liaison et l’infection de SARS-CoV-2. Ce récepteur est exprimé dans les voies respiratoires, le poumon et les intestins, mais pas dans les cellules immunitaires. On suppose que les enfants sont moins sensibles au nCoV 2019 parce que la maturité et la fonction (p. ex., capacité de liaison) de l’ACE2 chez les enfants peuvent être plus faibles que chez les adultes (1, 51).
Cependant, d’autres études montrent que l’ACE2 est impliqué dans les mécanismes de protection du poumon. Il peut protéger contre les agressions pulmonaires graves induites par une infection à virus respiratoire dans un modèle de souris expérimental et les patients pédiatriques (50).
Le traitement par des inhibiteurs de l’ACE ou des inhibiteurs des récepteurs de l’angiotensine induit l’expression de l’ACE2. Les deux thérapies sont courantes chez les adultes atteints d’hypertension et beaucoup moins fréquentes chez les enfants. Cela a conduit certains à croire que l’expression ACE2 élevée pourrait expliquer les mauvais résultats chez les adultes infectés par le SRAS-Cov-2, mais d’autres ont rapporté des effets protecteurs de ACE2 pendant les infections pulmonaires (51, 52).
Par conséquent, les mécanismes à l’origine des manifestations cliniques différents entre enfants et adultes restent à déterminer. Le rôle de l’ACE2 dans la gravité du COVID-19 doit également être précisé tant chez l’enfant que chez l’adulte. Chez ce dernier, un débat tourne autour du lien entre les Inhibiteurs de l’Enzyme de Conversion (IEC), les Antagonistes des Récepteurs de l’Angiotensine II (ARAII) et la gravité du COVID-19 ; et de leur maintien chez les patients hypertendu traités par ces molécules (53, 54).
Situations particulières
Des mesures spécifiques sont propres à la prise en charge des nouveau-nés et des enfants atteints de tumeurs ou hémopathies malignes
Période néonatale : Dans 4 publications d’origine chinoise, colligeant un total de 69 nouveau-nés (dont 2 jumeaux, 7 prématurés), nés de 59 mères COVID confirmées et 9 mères diagnostiquées cliniquement. 4 nouveau-nés étaient SARS-CoV-2 positifs. Trois nés à terme ont présenté un tableau modéré avec fièvre et pneumonie, un prématuré de 31 semaines a présenté un tableau de COVID-19 typique (fièvre, pneumonie, détresse respiratoire avec cyanose nécessitant une assistance ventilatoire) et aucun n’est décédé.
Concernant les 6 autres prématurés, les principaux symptômes observés ont consisté en pneumonie, essoufflement ± détresse respiratoire, fièvre, tachycardie. L’un d’entre eux est décédé. Cependant tous les nouveau-nés étaient SARS-CoV-2 négatifs, écartant à priori une transmission verticale mère-enfant durant la grossesse et le décès comme attribuable au COVID-19 (38-41).
Propositions de la Société Française de Néonatalogie & de la Société Française de Pédiatrie concernant les nouveau-nés dans le contexte d’épidémie à COVID-19
- En salle de naissance
- Protection des soignants et mesures d’isolement : « Précautions complémentaires gouttelettes et contact renforcée » incluant port du masque chirurgical, port d’une blouse à manches longues, de lunettes couvrantes, de gants en nitrile, lavage des mains avant et après tout soin, bio nettoyage des surfaces avec détergent/désinfectant virucide.
- Effectuer les soins au nouveau-né dans la pièce où sa mère aura accouché.
- Si des manœuvres de réanimation sont nécessaires, le choix du lieu où elles sont effectuées doit tenir compte du risque de contamination des soignants et des autres patients.
- Après la salle de naissance
Nous distinguerons 4 situations :
- En maternité, prise en charge d’un nouveau-né asymptomatique d’une mère pauci symptomatique (qui retournera à domicile) porteuse du COVID-19 ou suspecte d’atteinte par le COVID.
- La séparation de la mère et de son enfant n’est pas souhaitable. L’analyse bénéfice/risque d’une séparation conduit à recommander d’éviter la séparation mère-enfant (surement délétère), et dont le bénéfice n’est pas évident selon les données disponibles à ce jour. Il semble toutefois nécessaire d’informer les parents de la possibilité de formes néonatales graves, très rarement observées dans l’expérience chinoise et de permettre la séparation si c’est le choix des parents.
- L’enfant peut être mis, dès la naissance, en contact avec sa mère qui porte un masque dit chirurgical. Maintien du masque durant la surveillance post-accouchement et lors du transfert en suites de couches. Par contre ne jamais mettre de masque au bébé et le dire aux parents, pour le retour à domicile.
- Isolement de la mère et de son enfant dans une chambre seule, porte fermée.
- Respect des volontés d’allaitement. L’allaitement maternel est recommandé pour les femmes qui désirent allaiter (AJOG[1] 2020 Feb. 24). En cas de séparation mère-enfant, un guide pour la gestion du lait maternel est disponible sur le site de la Société Française de Néonatalogie.
- Protection des soignants et mesures d’isolement : « Précautions complémentaires gouttelettes et contact renforcée » incluant port du masque chirurgical, port d’une blouse à manches longues, de lunettes couvrantes, de gants en nitrile, lavage des mains avant et après tout soin, bio nettoyage des surfaces avec détergent/désinfectant virucide.
- Les visites en maternité sont limitées au père, avec port du masque chirurgical dès l’entrée de l’hôpital, à condition qu’il soit asymptomatique.
- Durant le sommeil, mettre le berceau à plus de deux mètres, pour éviter les particules si la mère ne met pas, ou déplace involontairement son masque, ou placer l’enfant en incubateur fermé (attention alors à la température du nouveau-né). Ne jamais mettre de masque au bébé.
- En néonatalogie, prise en charge d’un nouveau-né asymptomatique dont la mère porteuse du COVID-19 (ou suspecte d’en être atteinte) est hospitalisée du fait de sa propre pathologie en réanimation adulte médicale ou chirurgicale, soins intensifs ou tout autre service ne pouvant accueillir le nouveau-né.
- L’enfant est hospitalisé dans une chambre seule en néonatalogie pour surveillance et préparation à son retour à domicile.
- Protection des soignants et mesures d’isolement : « Précautions complémentaires gouttelettes et contact renforcée » incluant port du masque chirurgical, port d’une blouse à manches longues, de lunettes couvrantes, de gants en nitrile, lavage des mains avant et après tout soin, bio nettoyage des surfaces avec détergent/désinfectant virucide.
- Visites limitées au père ou au représentant légal qui prendra en charge l’enfant à domicile qui porte un masque chirurgical, et à condition qu’il soit asymptomatique.
- Préparer le retour à domicile avec isolement de 14 jours. Favoriser l’accompagnement à domicile en sollicitant une sage-femme libérale. Prévoir contact téléphonique régulier pour s’assurer de l’absence d’aggravation (de la mère notamment). L’enfant sera examiné le 1er mois avec précautions contacts (masque, hygiène des mains par les professionnels de santé).
- En Réanimation néonatale/pédiatrique, soins intensifs ou néonatalogie, prise en charge d’un nouveau-né malade (prématurité, pathologie congénitale ou tout autre pathologie), et dont la mère ou le père est/sont porteurs du COVID-19 ou suspects d’en être atteints.
- L’enfant est hospitalisé dans une chambre seule, avec mesures d’isolement et de protection des soignants type « Précautions complémentaires gouttelettes et contact renforcée » (cf. ci-dessus)
- Visites souhaitables pour les 2 parents s’ils sont asymptomatiques, en respectant rigoureusement les mesures d’hygiène. La décision d’autoriser les visites des parents présentant des symptômes respiratoires ou COVID+ (et leurs modalités), est à prendre par chaque service en concertation avec le référent EOH/REB[2] local, en tenant compte du caractère exceptionnel de certaines situations (ex. fin de vie).
- L’allaitement est possible, en respectant les règles d’hygiène pour le recueil en cas de don de lait personnalisé (cf. recommandations ADLF[3]).
- Cas des enfants porteurs d’une pathologie congénitale ne nécessitant pas une hospitalisation, dont l’état de santé pourrait être dégradé par une infection à COVID-19.
- En l’absence de données, la séparation mère-enfant est à discuter au cas par cas selon le type de pathologie (42, 43).
Hémato-oncologie pédiatrique
Il existe peu de rapports publiés sur le COVID-19 chez les enfants atteints de tumeurs ou hémopathies malignes. Bouffet E. (44), rapporte l’évolution clinique du COVID-19 chez un enfant atteint d’une leucémie aiguë lymphoblastique à haut risque, décrite par Chen et Coll., (45) (publication en chinois). Cet enfant sous chimiothérapie d’entretien a développé une neutropénie fébrile et une toux à la fin de janvier 2020, 8 jours après une cure de cyclophosphamide et de cytarabine à dose modérée. Testé positif pour Influenza A, il a été traité par des antibiotiques à large spectre et oseltamivir sans amélioration. Un scanner thoracique répété 11 jours après l’apparition des symptômes a montré une progression et les tests revenus positifs pour le nCoV 2019.
L’enfant a été isolé et traité par nébulisations à l’umifenovir, ribavirine et interféron recombinant ?-1b, en plus de la méthylprednisolone et des immunoglobulines. Sept jours plus tard, sa numération formule s’est normalisée, et le test du nCoV 2019 est devenu négatif, cependant son état général s’est détérioré. Quatre jours plus tard, le test du nCoV 2019 s’est de nouveau révélé positif et il a dû être transféré à l’unité de soins intensifs en raison de l’aggravation de l’hypoxie.
Hrusak. O (46), une enquête simple sur l’incidence du COVID-19, les mesures diagnostiques et préventives a été réalisée par formulaire envoyé par courriel à 89 destinataires, exerçant dans des départements d’hématologie/oncologie pédiatrique (H/OP) de nombreux pays. Les données ont été recueillies un jour plus tard. Au total, 32 centres ou pays ont fourni des données sur l’incidence du COVID-19 chez les enfants traités par chimiothérapie ou immunosuppression intensive dans leurs établissements ou à l’échelle du pays.
Sur plus de 200 patients qui ont été testés pour le SRAS-Cov-2 dans ces départements H/OP, s’occupant de près de 10.000 patients à risque, seuls 8 cas d’infection avérée ont été identifiés.
Étant donné qu’il n’y a pas de recommandation générale concernant le dépistage des personnes asymptomatiques, de nombreux centres n’ont testé que les patients symptomatiques, de sorte que le taux réel d’infection n’est pas connu. Aucun des cas signalés n’a nécessité de soins intensifs en raison du COVID-19
Balduzzi A. (47), au moins 5 patients atteints de cancer pédiatrique ont été identifiés en Lombardie dans la région de Bergame et en Émilie-Romagne, à savoir un jeune adulte fébrile en phase d’entretien pour une leucémie lymphoblastique aiguë en seconde rémission, un adolescent fébrile ayant subi une radiothérapie médiastinale pour ostéosarcome, un hépatoblastome fébrile, une tumeur fébrile rhabdoïde et un hépatoblastome asymptomatique. Tous étaient en phase stable modérée gérée, sans traitement antiviral spécifique ; pour trois d’entre eux à domicile et pour deux autres à l’hôpital. Parmi les rares cas hémato-oncologiques pédiatriques signalés en Italie jusqu’à présent, aucun d’entre eux n’a eu une évolution sévère et aucun décès lié au COVID-19 n’a été signalé.
Mesures générales pour les unités d’hématologie/oncologie pédiatriques
Jusqu’à présent, aucune recommandation détaillée n’a été émise concernant la prise en charge des enfants atteints de cancer pendant cette pandémie. Cependant, certains principes sont primordiaux et doivent être pris en compte pour l’ensemble des enfants atteints de cancer. Ceci de manière à adopter une approche anticipative de la reconfiguration rapide des services, de la mise en œuvre d’équipements de protection individuelle (EPI) stricte et supervisée (pour protéger tous les patients et tout le personnel) et maintenir des soins cliniques sûrs mais flexibles.
D’une manière générale : (44, 47-49)
- Mettre en place un comité d’experts COVID-19 à l’hôpital pour prendre des décisions médicales lors de réunions de consultation multidisciplinaires. Les membres du comité devraient comprendre les pneumologues, infectiologues, hématologues et oncologues ; les radiologues, les pharmaciens et personnel médical du service d’hygiène hospitalière.
- Élaborer des protocoles standards de traitement évolutifs pour le service,
- Faire un dépistage viral du SRAS-CoV-2 de tout le personnel et de tous les patients avant toute procédure ou admission,
- Suivre les principes de base du contrôle des infections afin d’éviter tout risque de contamination croisée : une surveillance stricte du lavage des mains et de l’utilisation, par le personnel soignant, d’équipements de protection individuelle (EPI) appropriés ; mesures essentielles pour la prise en charge, en toute sécurité, des patients dans les unités d’oncologie pédiatrique, et pour réduire les risques de transmission. Leur utilisation par les membres de leur famille et le personnel hospitalier en général fait toujours débat.
- Limiter l’accès aux espaces pédiatriques et cliniques à un seul parent. Dans ces domaines, promouvoir, respecter et appliquer les règles de distanciation sociale : au moins 1,8 mètres entre les individus et aucun regroupement.
- Dans la mesure du possible délimiter 4 zones pour réduire l’incidence des contaminations croisées
- La zone 1 (zone de surveillance et de dépistage) pour les patients qui sont considérés comme nécessitant une surveillance car pouvant potentiellement être infectés par le SRAS-CoV-2 ; chaque patient doit être isolé dans une seule pièce,
- La zone 2 (zone de quarantaine présumée) est réservée aux cas suspects de COVID-19 ; chaque patient doit être isolé dans une seule pièce.
- La zone 3 (zone de quarantaine confirmée COVID-19) est utilisée pour traiter les patients atteints de COVID-19 confirmée. Ce domaine pourrait être difficile à mettre en place si l’hôpital ne dispose pas des conditions appropriées pour traiter les patients confirmés, auquel cas les patients peuvent être transférés vers des hôpitaux spécialisés avec une capacité de traitement.
- La zone 4 (service d’oncologie hématologique) « COVID-19 Free » est réservée pour le traitement des patients atteints de tumeurs malignes hématologiques mais qui n’ont pas de COVID-19.
- Séparer physiquement le personnel oncologique « COVID-19 free » du personnel travaillant dans les zones COVID-19
- Organiser des équipes du personnel en rotation, périodes de travail et de repos,
- Dans le cas où un professionnel de la santé a été infecté, la réadmission au travail nécessite deux écouvillonnages PCR-négatifs.
Unités d’hospitalisation de jour/consultation
- Sauf urgence comme par exemple les aplasies, les thalassémies, les anémies sévères, les drépanocytoses sévères, la plupart des consultations chez les patients atteints d’hématologie bénigne sont différés et les rendez-vous programmés,
- Une seule personne accompagnante/parent pour chaque enfant est autorisée à la fois dans les unités d’hôpital de jour et d’hospitalisation, sauf nécessité (entretiens médicaux/consentement)
- Des masques chirurgicaux faciaux doivent être portés par des professionnels de la santé, les patients et les parents en tout temps,
- Le lavage fréquent des mains et l’utilisation de gel alcoolique ont été encouragés et fréquemment rappelés,
- L’isolement des patients doit être extrêmement strict,
- Transférer autant de types de prise en charge que possible en surveillance à distance à la maison ou dans la communauté de l’enfant (télémédecine).
Unités d’hospitalisation conventionnelle
Appliquer l’isolement physique pour tous les enfants atteints de cancer qui sont actuellement en cours de traitement. Cela comprend le confinement à domicile entre les traitements et l’admission en chambre individuelle pendant le séjour à l’hôpital, si possible. Les visites ambulatoires doivent être limitées et les autres moyens de communication (téléphone, communication numérique et vidéo) doivent être prioritaires.
- Dépister les patients présentant des symptômes évocateurs de l’infection. Ce dépistage doit être réalisé quelle que soit la structure : pédiatrique, hôpitaux généraux ou centres d’oncologie.
- La chimiothérapie dans les hôpitaux locaux pourrait être envisagée afin de réduire le mouvement de la population.
- La question de savoir si la chimiothérapie doit être retardée chez les patients asymptomatiques positifs reste controversée. Le délai de traitement peut varier entre 8 et 14 jours ou la détection de deux écouvillons négatifs dans les cas asymptomatiques, ou la résolution des symptômes dans les cas symptomatiques (44, 47-49)
Conclusion
Les points importants à retenir actuellement sont :
- La contamination est inter humaine, elle se fait par contact proche intrafamilial ou lors d’un séjour en zone endémique.
- Les enfants de tous âges semblent sensibles au COVID-19, et il n’y a pas de différence significative entre les sexes.
- Les nourrissons et les jeunes enfants atteints de COVID-19 ont tendance à présenter des symptômes cliniques légers et des aspects d’imagerie moins typiques que ceux des adultes.
- La TDM thoracique met en évidence des aspects de condensation avec signe de halo qui paraissent fréquents chez les enfants. Elle a une importance déterminante pour le diagnostic précoce chez les enfants asymptomatiques.
- Par conséquent, le diagnostic de COVID-19 devrait être fondé sur les résultats d’imagerie ainsi que sur les antécédents épidémiologiques et les tests de détection.
- La lymphopénie, des taux élevés de la PCT (procalcitonine), de la Créatinine Kinase MB, des D-Dimères pourraient être considérés comme facteurs prédictifs d’une évolution vers une forme sévère du COVID-19.
- Une co-infection sous-jacente, bactérienne ou virale, est probablement plus fréquente en pédiatrie, et des infections graves peuvent survenir, nécessitant alors une admission en unité de soins intensifs.
Cependant, la proportion de patients confirmés par rapport à ceux présentant des symptômes compatibles reste faible dans certaines études et, de ce fait, l’impact de cette pandémie sur la population pédiatrique ne peut être évalué avec suffisamment de précision d’autant plus que, par ailleurs, il semble que la majorité des enfants infectés soit asymptomatique ou pauci symptomatique ce qui pourrait introduire un biais dans les études épidémiologiques.
Liens d’intérêts : Les auteurs déclarent ne pas avoir de liens d’intérêts.
Références :
- Dong Y, Mo X, Hu Y, Qi X, Jiang F, Jiang Z, et al. Epidemiological Characteristics of 2143 Pediatric Patients With 2019 Coronavirus Disease in China. Pediatrics. 2020.
- Zunyou Wu JMM. Characteristics of and Important Lessons Fromthe Coronavirus Disease 2019 (COVID-19) Outbreak in China. JAMA. 2020.
- Morbidity CfDCaP. Coronavirus Disease 2019 in Children — United States, February 12–April 2, 2020. 2020;Early Release / Vol. 69.
- Tagarro A, Epalza C, Santos M, Sanz-Santaeufemia FJ, Otheo E, Moraleda C, et al. Screening and Severity of Coronavirus Disease 2019 (COVID-19) in Children in Madrid, Spain. JAMA Pediatr. 2020.
- Easom N, Moss P, Barlow G, Samson A, Taynton T, Adams K, et al. Sixty-eight consecutive patients assessed for COVID-19 infection: Experience from a UK Regional infectious diseases Unit. Influenza Other Respir Viruses. 2020.
- Qiu H, Wu J, Hong L, Luo Y, Song Q, Chen D. Clinical and epidemiological features of 36 children with coronavirus disease 2019 (COVID-19) in Zhejiang, China: an observational cohort study. Lancet Infect Dis. 2020.
- Cai J, Xu J, Lin D, Yang Z, Xu L, Qu Z, et al. A Case Series of children with 2019 novel coronavirus infection: clinical and epidemiological features. Clin Infect Dis. 2020.
- Amrane S, Tissot-Dupont H, Doudier B, Eldin C, Hocquart M, Mailhe M, et al. Rapid viral diagnosis and ambulatory management of suspected COVID-19 cases presenting at the infectious diseases referral hospital in Marseille, France, – January 31st to March 1st, 2020: A respiratory virus snapshot. Travel Med Infect Dis. 2020:101632.
- Bernard Stoecklin S, Rolland P, Silue Y, Mailles A, Campese C, Simondon A, et al. First cases of coronavirus disease 2019 (COVID-19) in France: surveillance, investigations and control measures, January 2020. Euro Surveill. 2020;25(6).
- Li Q, Guan X, Wu P, Wang X, Zhou L, Tong Y, et al. Early Transmission Dynamics in Wuhan, China, of Novel Coronavirus–Infected Pneumonia. New England Journal of Medicine. 2020;382(13):1199-207.
- Lillie PJ, Samson A, Li A, Adams K, Capstick R, Barlow GD, et al. Novel coronavirus disease (Covid-19): The first two patients in the UK with person to person transmission. J Infect. 2020.
- Su L, Ma X, Yu H, Zhang Z, Bian P, Han Y, et al. The different clinical characteristics of corona virus disease cases between children and their families in China – the character of children with COVID-19. Emerg Microbes Infect. 2020;9(1):707-13.
- Chan JF-W, Yuan S, Kok K-H, To KK-W, Chu H, Yang J, et al. A familial cluster of pneumonia associated with the 2019 novel coronavirus indicating person-to-person transmission: a study of a family cluster. The Lancet. 2020;395(10223):514-23.
- Xia W, Shao J, Guo Y, Peng X, Li Z, Hu D. Clinical and CT features in pediatric patients with COVID-19 infection: Different points from adults. Pediatr Pulmonol. 2020.
- Ji LN, Chao S, Wang YJ, Li XJ, Mu XD, Lin MG, et al. Clinical features of pediatric patients with COVID-19: a report of two family cluster cases. World J Pediatr. 2020.
- Choi SH, Kim HW, Kang JM, Kim DH, Cho EY. Epidemiology and Clinical Features of Coronavirus disease 2019 in Children. Clin Exp Pediatr. 2020.
- Cao Q, Chen YC, Chen CL, Chiu CH. SARS-CoV-2 infection in children: Transmission dynamics and clinical characteristics. J Formos Med Assoc. 2020;119(3):670-3.
- Lu XZ, L.; Y.Y. Li, D. Liu, Shen, Xu, Wong. SARS-CoV-2 Infection in Children. N Engl J Med. 2020.
- Ludvigsson JF. Systematic review of COVID-19 in children shows milder cases and a better prognosis than adults. Acta Paediatr. 2020.
- Sinha IP, Harwood R, Semple MG, Hawcutt DB, Thursfield R, Narayan O, et al. COVID-19 infection in children. Lancet Respir Med. 2020.
- Chen Z-M, Fu J-F, Shu Q, Chen Y-H, Hua C-Z, Li F-B, et al. Diagnosis and treatment recommendations for pediatric respiratory infection caused by the 2019 novel coronavirus. World Journal of Pediatrics. 2020.
- Zhou Y, Yang GD, Feng K, Huang H, Yun YX, Mou XY, et al. Clinical features and chest CT findings of coronavirus disease 2019 in infants and young children. Zhongguo Dang Dai Er Ke Za Zhi. 2020;22(3):215-20.
- An P, Zhang M. Novel coronavirus SARS-CoV-2: familial spread resulting in COVID-19 pneumonia in a pediatric patient. Diagn Interv Radiol. 2020.
- Li W, Cui H, Li K, Fang Y, Li S. Chest computed tomography in children with COVID-19 respiratory infection. Pediatr Radiol. 2020.
- Henry BM, Lippi G, Plebani M. Laboratory abnormalities in children with novel coronavirus disease 2019. Clin Chem Lab Med. 2020.
- Lippi G, Plebani M. Procalcitonin in patients with severe coronavirus disease 2019 (COVID-19): A meta-analysis. Clin Chim Acta. 2020;505:190-1.
- Zhang T, Cui X, Zhao X, Wang J, Zheng J, Zheng G, et al. Detectable SARS-CoV-2 Viral RNA in Feces of Three Children during Recovery Period of COVID-19 Pneumonia. J Med Virol. 2020.
- Asakura H, Ogawa H. Potential of Heparin and Nafamostat Combination Therapy for COVID-19. J Thromb Haemost. 2020.
- Marraro GA, Spada C. Consideration of the respiratory support strategy of severe acute respiratory failure caused by SARS-CoV-2 infection in children. Zhongguo Dang Dai Er Ke Za Zhi. 2020;22(3):183-94.
- Rasmussen SA, Thompson LA. Coronavirus Disease 2019 and Children: What Pediatric Health Care Clinicians Need to Know. JAMA Pediatr. 2020.
- Shen K, Yang Y, Wang T, Zhao D, Jiang Y, Jin R, et al. Diagnosis, treatment, and prevention of 2019 novel coronavirus infection in children: experts’ consensus statement. World Journal of Pediatrics. 2020.
- Shen KL, Yang YH. Diagnosis and treatment of 2019 novel coronavirus infection in children: a pressing issue. World J Pediatr. 2020.
- Tang N, Bai H, Chen X, Gong J, Li D, Sun Z. Anticoagulant treatment is associated with decreased mortality in severe coronavirus disease 2019 patients with coagulopathy. J Thromb Haemost. 2020.
- Tang N, Li D, Wang X, Sun Z. Abnormal coagulation parameters are associated with poor prognosis in patients with novel coronavirus pneumonia. J Thromb Haemost. 2020;18(4):844-7.
- Thachil J. The versatile heparin in COVID-19. J Thromb Haemost. 2020.
- Wang Y, Zhu LQ. Pharmaceutical care recommendations for antiviral treatments in children with coronavirus disease 2019. World J Pediatr. 2020.
- Zimmermann P, Curtis N. Coronavirus Infections in Children Including COVID-19: An Overview of the Epidemiology, Clinical Features, Diagnosis, Treatment and Prevention Options in Children. Pediatr Infect Dis J. 2020;39(5):355-68.
- Hong H, Wang Y, Chung HT, Chen CJ. Clinical characteristics of novel coronavirus disease 2019 (COVID-19) in newborns, infants and children. Pediatr Neonatol. 2020.
- Liu W, Wang J, Li W, Zhou Z, Liu S, Rong Z. Clinical characteristics of 19 neonates born to mothers with COVID-19. Front Med. 2020.
- Zeng L, Xia S, Yuan W, Yan K, Xiao F, Shao J, et al. Neonatal Early-Onset Infection With SARS-CoV-2 in 33 Neonates Born to Mothers With COVID-19 in Wuhan, China. JAMA Pediatr. 2020.
- Zhu H, Wang L, Fang C, Peng S, Zhang L, Chang G, et al. Clinical analysis of 10 neonates born to mothers with 2019-nCoV pneumonia. Translational Pediatrics. 2020;9(1):51-60.
- Société Française de Néonatologie SFdP. Propositions de la Société Française de Néonatologie & de la Société Française de Pédiatrie Concernant les Nouveau-Nés dans les Contextes d’Épidémie 2020 [16 mars]. Available from: https://www.societe-francaise-neonatalogie.fr/.
- Rasmussen SA, Smulian JC, Lednicky JA, Wen TS, Jamieson DJ. Coronavirus Disease 2019 (COVID-19) and pregnancy: what obstetricians need to know. Am J Obstet Gynecol. 2020.
- Bouffet E, Challinor J, Sullivan M, Biondi A, Rodriguez-Galindo C, Pritchard-Jones K. Early advice on managing children with cancer during the COVID-19 pandemic and a call for sharing experiences. Pediatr Blood Cancer. 2020:e28327.
- Chen Z, Xiong H, Li JX, Li H, Tao F, Yang YT, et al. COVID-19 with post-chemotherapy agranulocytosis in childhood acute leukemia: a case report. Zhonghua Xue Ye Xue Za Zhi. 2020;41(0):E004.
- Hrusak O, Kalina T, Wolf J, Balduzzi A, Provenzi M, Rizzari C, et al. Flash survey on severe acute respiratory syndrome coronavirus-2 infections in paediatric patients on anticancer treatment. Eur J Cancer. 2020;132:11-6.
- Balduzzi A, Brivio E, Rovelli A, Rizzari C, Gasperini S, Melzi ML, et al. Lessons after the early management of the COVID-19 outbreak in a pediatric transplant and hemato-oncology center embedded within a COVID-19 dedicated hospital in Lombardia, Italy. Estote parati. Bone Marrow Transplant. 2020.
- He Y, Lin Z, Tang D, Yang Y, Wang T, Yang M. Strategic plan for management of COVID-19 in paediatric haematology and oncology departments. The Lancet Haematology. 2020;7(5):e359-e62.
- Michael Sullivan EB, Carlos Rodriguez-Galindo, Sandra Luna-Fineman, Muhammad Saghir Khan, Pam Kearns, Douglas S. Hawkins, Julia Challinor, Lisa Morrissey, Jörg Fuchs, Karen Marcus, Adriana Balduzzi, Luisa Basset-Salom, Miguela Caniza, Justin N. Baker, Rejin Kebudi, Laila Hessissen, Richard Sullivan, Kathy Pritchard-Jones. The COVID-19 PANDEMIC: A Rapid Global response for Children with Cancer from SIOP, COG, SIOP-E, SIOP-PODC, IPSO, PROS, CCI and St Jude Global. Pediatr Blood Cancer. 2020.
- Lee PI, Hu YL, Chen PY, Huang YC, Hsueh PR. Are children less susceptible to COVID-19? J Microbiol Immunol Infect. 2020.
- Brodin P. Why is COVID-19 so mild in children? Acta Paediatr. 2020.
- Gu H, Xie Z, Li T, Zhang S, Lai C, Zhu P, et al. Angiotensin-converting enzyme 2 inhibits lung injury induced by respiratory syncytial virus. Sci Rep. 2016;6:19840.
- Sommerstein R, Kochen MM, Messerli FH, Grani C. Coronavirus Disease 2019 (COVID-19): Do Angiotensin-Converting Enzyme Inhibitors/Angiotensin Receptor Blockers Have a Biphasic Effect? J Am Heart Assoc. 2020;9(7):e016509.
- Zores F, Rebeaud ME. COVID and the Renin-Angiotensin System: Are Hypertension or Its Treatments Deleterious? Frontiers in Cardiovascular Medicine. 2020;7.
[1] AJOG = American Journal of Obstetrics & Gynecology.
[2] EOH = Équipe Opérationnelle d’Hygiène / REB = Risque Épidémique et Biologique.
[3] ADLF = Association des Lactariums de France.
Télécharger le PDF de cet article