L’épistaxis est une situation clinique fréquente dans la population générale, souvent bénigne, et spontanément résolutive, mais parfois grave, du fait de son abondance, de sa répétition ou de son étiologie.
S. Kharoubi, Service ORL, Hôpital Dr Dorban, CHU de Annaba, Faculté De Médecine, Université Badji Mokhtar, Annaba.
Date de soumission : 06 Juin 2020.
Résumé : L’épistaxis est une situation clinique fréquente dans la population générale, souvent bénigne, et spontanément résolutive, mais parfois grave, du fait de son abondance, de sa répétition ou de son étiologie. La prise en charge doit être réfléchie, adaptée au cas par cas, et graduelle, parfois pluridisciplinaire. L’omnipraticien est souvent en première ligne, et son rôle est important pour le diagnostic, la reconnaissance de sa gravité, et la sélection des cas qui nécessitent le recours au spécialiste. La tendance actuelle se fait vers l’identification de causes inflammatoires, vasculaires et tumorales, et l’utilisation de moyens d’hémostase peu invasifs (sondes à ballonnets) ; et parfois spécialisés (embolisation et ligatures endoscopiques).
Mots Clés : épistaxis, embolisation, capillarite tâche vasculaire, artériographie, cancer nasopharynx, tamponnement nasal.
Abstract: Epistaxis is a frequent pathology in global population, benign and spontaneously resolving but sometimes serious by abundance or repetition or by aetiology’s forms. Management must be considered, adapted on a case-by-case with gradual procedure and multidisciplinary in some times. General practitioner is important in this algorithm for the diagnosis, gravity evaluation and cases selection that require the ENT specialist. The current trend is towards the identification of inflammatory, vascular and tumour causes and the use of minimally invasive haemostasis tools (balloon catheters) and sometimes specialized one (embolization and endoscopic ligations).
Key Words: epistaxis, embolization, Kiesselbach capillaritis, arteriography, nasopharyngeal carcinoma, nasal packing.
Introduction
L’épistaxis est une extériorisation de sang par le nez. Elle peut prendre son origine dans les cavités nasales, les sinus ou le rhinopharynx. C’est une situation fréquente en pratique médicale, et est le plus souvent bénigne. On considère que 60% des adultes ont eu au moins une épistaxis au cours de leur vie et 10% nécessitent une prise en charge spécialisée.
Dans certains cas elle peut réaliser, par son abondance, sa répétition ou une fragilité du terrain, une situation délicate d’urgence médico-chirurgicale. L’épistaxis résume parfois à elle seule toute la pathologie réalisant le concept d’épistaxis-maladie (épistaxis essentielle ou primitive). Elle est parfois un épiphénomène pouvant révéler des affections graves (tumeurs malignes ou maladies hématologiques).
L’attitude du praticien face à une épistaxis doit obéir à deux phases :
- Première phase : le plus souvent sous une procédure d’urgence en assurant l’hémostase de façon graduelle et de rétablir si nécessaire la spoliation sanguine.
- Deuxième phase : la recherche étiologique obligatoire à distance avec un examen ORL complet (endoscopie) et des examens spécialisés selon le contexte clinique.
Au cours de cette démarche, il ne faut pas perdre de vue la charge émotionnelle (angoisse extrême) engendrée par l’hémorragie nasale et l’apport de la neuroradiologie interventionnelle qui a bouleversé la prise en charge des épistaxis graves, en particulier d’origine vasculaire.
Vascularisation des cavités nasales
L’importance du réseau vasculaire des cavités nasales explique la fréquence des épistaxis. La vascularisation artérielle est sous la double dépendance du système carotidien externe (surtout), et interne. Ce système réalise un véritable maillage en particulier au niveau de la cloison nasale avec une organisation anastomotique très développée.
- Artères : L’artère sphéno-palatine, branche terminale de l’artère maxillaire interne, constitue l’apport essentiel. Les artères ethmoïdales antérieures et postérieures branches collatérales de l’artère ophtalmique provenant de l’artère carotide interne et l’artère nasale inférieure, branche collatérale de l’artère faciale, assurent secondairement cette vascularisation.
- Anastomoses : Le réseau vasculaire (artériel) des cavités nasales est richement anastomosé en particulier au niveau de la partie antérieure et inférieure réalisant la tache vasculaire ou plexus de Kiesselbach.
Épistaxis : l’approche diagnostique.
L’exploration d’une épistaxis en phase aiguë (hémorragie), et surtout à distance (après hémostase), repose sur un trépied : l’endoscopie nasale, l’imagerie du massif facial et la biologie.
- Endoscopie nasale : Elle permet un examen global des cavités nasales, précise le siège du saignement et son caractère (en nappe) ou localisé, et contribue parfois au diagnostic (angiomes, tumeurs des cavités nasales), voire au geste thérapeutique (coagulation, cautérisation, ligature vasculaire sous contrôle endoscopique). L’endoscopie est parfois impossible à réaliser devant un saignement important et bilatéral. Elle est différée dans ces cas après hémostase (2 à 3 jours).
L’endoscopie nécessite une préparation simple, aspiration des caillots et application d’un vaso-constricteur local (xylocaïne naphtazolinée à 5%). Elle peut se faire indifféremment par une optique rigide (0 ou 30°) ou un fibroscope souple.
- Imagerie: L’apport de l’imagerie est surtout étiologique le plus souvent en phase inter-critique. Certaines épistaxis de grande abondance, ou dans certaines circonstances particulières (anévrysme carotide interne, fistule carotido-caverneuse), nécessitent le recours à des explorations radiologiques spécialisées en première intention.
L’angiogramme permet de visualiser le ou les pédicule(s) artériel(s) à l’origine, ou qui alimente le saignement, et permettant une hémostase endovasculaire.
Les techniques d’imagerie sont variables et dépendent des circonstances de survenue, des données de l’examen clinique et des hypothèses étiologiques envisagées. Il peut s’agir d’un examen tomodensitométrique avec angio-scan, d’une IRM et Angio-IRM ou d’une angiographie [2].
- Biologie: Un bilan biologique dit « de routine » est souvent de mise. Son but étant d’apprécier le retentissement de l’hémorragie sur certains paramètres sanguins, de rechercher un dysfonctionnement de l’hémostase primaire ou de la coagulation.
Ce bilan comporte en général un groupage sanguin, hématocrite, un taux d’hémoglobine, une numération plaquettaire, un temps de saignement et un bilan de la coagulation.
En cas d’anomalies du bilan initial une étude complète et spécialisée est réalisée, faisant appel à des tests plus ou moins élaborés.
Classifications
Plusieurs classifications ont été proposées et sont utilisées pour identifier, qualifier, et répertorier une épistaxis. En plus de la connotation académique ces classifications ont également un intérêt dans la prise en charge de cette épistaxis : reconnaitre son siège, sa gravité, son étiologie et les modalités de prise en charge. On définit ainsi :
- Les épistaxis selon l’origine :
- Primaires (causes ORL).
- Secondaires (générales).
- Les épistaxis selon la topographie :
- Hautes : artères ethmoïdales.
- Basses ; artère grande palatine.
- Antérieures tache vasculaire de Kisselbach.
- Postérieures : artère sphéno palatine.
- Les épistaxis selon la gravité :
- Épistaxis bénignes ou de faible abondance.
- Épistaxis graves ou de grandes abondance.
- Les épistaxis selon l’âge :
- Épistaxis chez l’adulte.
- Épistaxis chez l’enfant.
- Épistaxis chez le vieillard.
Diagnostic clinique d’une épistaxis
Il y a deux circonstances de diagnostic d’une épistaxis. Une épistaxis aiguë active, qui arrive aux urgences qui nécessite prioritairement une hémostase, et l’épistaxis spontanément tarie qui réclame une démarche clinique étiologique et un traitement adapté [1].
Selon l’importance de l’hémorragie nasale, il est classique de décrire deux tableaux cliniques : l’épistaxis bénigne et l’épistaxis grave.
- Épistaxis bénigne: C’est la situation la plus fréquent se traduisant par un écoulement brutal de sang rouge par la narine unilatéral au début. Cette hémorragie cède spontanément, ou par simple compression bidigitale. L’état général est satisfaisant. L’examen endonasal montre l’origine du saignement très souvent au niveau de la tache vasculaire. Cette situation nécessite rarement des explorations (il est rassurant souvent de faire juste un bilan sanguin surtout d’hémostase), et relève essentiellement de conseils hygiéniques avec un traitement médical (local).
- Épistaxis grave: La gravité résulte de l’abondance du saignement ou de son caractère répétitif. Le saignement est important d’emblée, bilatéral, fait de sang rouge avec écoulement antérieur et postérieur (extériorisation buccale). Il existe des signes de mauvaise tolérance générale : pâleur cutanéomuqueuse, asthénie, un pouls rapide et faible et une hypotension artérielle.
Cette situation nécessite d’abord de s’occuper de l’état général ; installation en position demi-assise (prévenir l’inhalation de sang), mise en place d’une voie d’abord veineuse et une hémostase est rapidement entreprise. Une hémostase est faite selon les données étiologiques avec une modélisation au cas par cas.
Diagnostic différentiel
Il faut pouvoir différencier une épistaxis des autres causes de saignement des voies aériennes supérieures ou à extériorisation bucco-nasale. Ces situations peuvent être difficiles et nécessitent parfois de recourir à des explorations complémentaires (biologiques et imagerie).
- Hémoptysie: Le saignement s’extériorise par voie buccale et on retrouve souvent une toux prévalente voire des signes respiratoires associés.
- Hémorragie digestive: Une hémorragie digestive haute importante et en jet (ulcère gastroduodénal, rupture de varices œsophagiennes) peut entrainer un reflux nasal sanguin avec extériorisation buccale. Une épistaxis déglutie (en position couchée) peut s’extérioriser sous forme de mélaena.
Dans tous les cas, l’anamnèse, les circonstances de survenue et l’examen rhinologique, permettent de redresser le diagnostic.
Apprécier la gravité d’une épistaxis
L’évaluation de la gravité d’une épistaxis est une étape fondamentale dans la prise en charge. Elle conditionne la rapidité d’exécution de l’approche clinique et des gestes d’hémostase et intervient dans la décision d’une hospitalisation ou de l’utilité d’un milieu spécialisé (réanimation, radiologie interventionnelle).
La difficulté de cette appréciation demeure dans l’absence de critères objectifs, consensuels et reproductibles.
- La gravité peut être en rapport avec un état général grave avec à l’extrême “un choc hémorragique” : hypotension inférieure à 8 mmHg, une polypnée superficielle, une oligo-anurie, une agitation avec angoisse, ou au contraire confusion avec prostration, extrémités froides et marbrures.
- La gravité est due à un contexte particulier : épistaxis traumatique accidentelle ou post-opératoire et celle survenant en présence d’un trouble de l’hémostase.
Nous pouvons retenir quelques indices :
- Durée du saignement avec une épistaxis récidivantes sur les 15 derniers jours.
- Récidives d’épistaxis après méchages bien réalisés.
- Hémoglobine inférieure à 10g/dl ou mauvaise tolérance hémodynamique.
- Troubles de l’hémostase.
- Terrain fragile ou hémorragique (Rendu-Osler).
- Sonde à double ballonnet.
- Surveillance à domicile non réalisable.
Diagnostic étiologique des épistaxis
La recherche étiologique d’une épistaxis est une étape fondamentale. La difficulté d’une telle approche est éminemment variable entre des causes facilement identifiables et d’autres nécessitant des explorations biologiques et radiologiques très poussées.
Les étiologies idiopathiques (essentielles) sont les plus fréquentes notamment par capillarite de la tache vasculaire de Kisselbach.
Pour faciliter cette recherche étiologique il est intéressant de considérer deux entités étiologiques :
- Épistaxis de cause locale : L’ORL dans ce cas, assure le diagnostic positif, l’hémostase mais s’occupe également d’apporter une solution thérapeutique adaptée à l’étiologie (traitement médical, chirurgical, chimiothérapie, radiothérapie).
- Épistaxis de cause générale : Dans ces cas le rôle de l’ORL se limite à l’hémostase la prise en charge réelle du patient relèvera plutôt du praticien interniste, hématologue, cardiologue, oncologue.
Étiologies locales
- Épistaxis d’origine traumatique: L’étiologie traumatique est variable : accident de voie publique, accident de travail, coups et blessures volontaires. L’hémorragie peut être immédiate ou retardée de quelques jours à quelques semaines.
- Traumatismes maxillo-faciaux: Ces traumatismes s’accompagnent de déchirures muqueuses, ou plus rarement d’une lésion vasculaire directe. Elle peut révéler parfois une pathologie de l’hémostase jusque-là méconnue.
Il faut rechercher systématiquement une rhinorrhée cérébrospinale (sujet penché en avant) avec analyse biochimique de tout écoulement nasal clair eau de roche immédiat à distance du traumatisme.
Il s’agit souvent d’une fracture des os propres du nez, du septum nasal, fracture maxillo-malaire, fracture du sinus frontal, maxillaire, disjonction crânio-faciale
L’imagerie est souvent nécessaire : radiographie des “os propres du nez”, incidence de Gosserez ou un scanner du massif facial (modes d’acquisition hélicoïdaux).
- Traumatismes iatrogènes :
- septoplastie, rhinoseptoplastie, chirurgie des cornets.
- intubation nasale, fibroscopie, mise en place d’une sonde nasogastrique.
- Rupture traumatique de l’artère carotide interne : L’épistaxis est le plus souvent de grande abondance, récidivante et rebelle aux manœuvres classiques d’hémostase.
La rupture de la carotide interne est due à un mécanisme de cisaillement lors de son passage à travers la dure-mère. Elle réalise une hémorragie cataclysmique parfois en deux temps.
La règle générale est de rechercher par l’anamnèse de façon systématique la notion d’un traumatisme faciale ou crânio-facial, même minime, dans les quinze ou vingt jours précédant l’apparition de l’hémorragie.
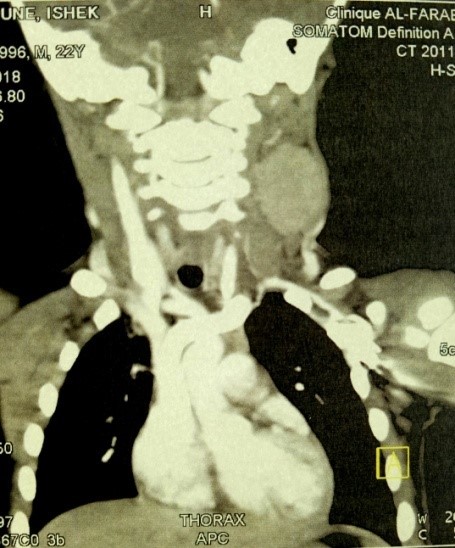
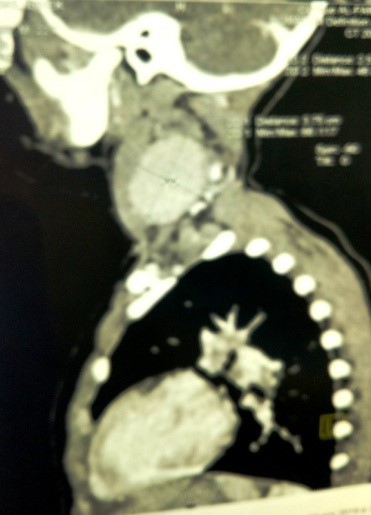
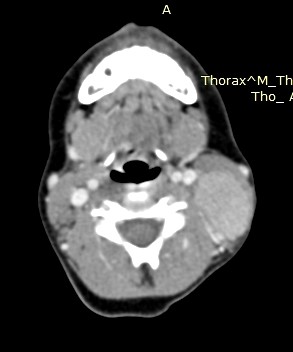
Le scanner est évocateur devant la constatation d’un trait de fracture passant par le corps du sphénoïde [2]. L’artériographie montre une image d’addition, située sous le segment horizontal de la carotide interne intra-caverneuse. Elle constitue également le premier temps thérapeutique (embolisation) [3].
- Autres étiologies traumatiques
- Perforation septale d’origine infectieuse, iatrogène ou par toxicomanie.
- Traumatisme occasionné par l’embout des flacons pour nébulisation nasale.
- Épistaxis d’origine tumorale: Une épistaxis peut être le mode révélateur d’une tumeur bénigne ou maligne des cavités nasales, des sinus et du nasopharynx.
L’épistaxis tumorale est souvent de faible abondance, répétée survenant spontanément et surtout unilatérale (au début). L’hémorragie est en rapport avec le caractère vasculaire de la tumeur, d’une surinfection, voire iatrogène (toucher digital, endoscopie).
Par ailleurs la survenue d’une épistaxis dans les suites thérapeutiques peut signer une complication ou une reprise évolutive.
- Tumeurs bénignes: L’approche nécessite un examen clinique rigoureux basé sur l’endoscopie endonasale suivie d’une imagerie du massif facial (TDM-IRM) et d’une biopsie pour mettre en évidence la variété histopathologique préalable à toute prise en charge thérapeutique.
- Angiofibrome de la cloison (polype saignant de la cloison nasale) survenant volontiers chez la femme enceinte sous forme d’une masse implantée dans la région antéro-inférieure de la tache vasculaire.
- Fibrome nasopahryngien ou angiofibrome; tumeur bénigne du cavum et des cavités nasales de l’adolescent de sexe masculin. Il se manifeste par une obstruction nasale unilatérale progressive avec une épistaxis répétée, d’abondance variable. L’endoscopie montre une tumeur dans le cavum asymétrique, dure lisse et brillante parcourue de vaisseaux de couleur lilas. Le scanner montre une tumeur isodense avec une prise importante du contraste prédominant en périphérie (Figure N°1).
- Angiomes des cavités nasales et de l’ethmoïde; tumeurs obstructives et hémorragiques avec une masse rouge-violacée. L’imagerie (IRM) met en évidence le caractère vasculaire de la tumeur (prise intense de contraste) (Figure N°6).
- Tumeurs malignes: Les tumeurs malignes se manifestent volontiers par une épistaxis souvent répétée, et unilatérale au début. Elle est précocement associée à une obstruction nasale, une rhinorrhée, des céphalées et des signes neurologiques de type déficitaires.
- Cancers du nasopharynx (cavum) : L’épistaxis unilatérale et répétée s’associe souvent à une obstruction nasale, une hypoacousie (otite séromuqueuse), des douleurs, d’adénopathies cervicales et de déficits neurologiques (nerfs oculomoteurs). L’endoscopie du cavum montre une tumeur bourgeonnante en particulier au niveau de la fossette de Rosenmüller (Figure N°4).
La biopsie permet le diagnostic en montrant un carcinome indifférencié (en zone d’endémie) ou plus ou moins différencié.
- Cancers des cavités nasales: Il s’agit surtout de carcinomes épidermoïdes bien différenciés plus rarement de tumeurs glandulaires ou mélaniques (mélanome malin). L’épistaxis peut être un signe d’appel précoce de faible abondance. Très souvent c’est un simple mouchage sanguinolent.
- Cancers des cavités sinusiennes: Ces cancers sont dominés par l’adénocarcinome de l’ethmoïde chez les sujets exposés aux poussières de bois. L’épistaxis est un signe d’alarme qui conduit au diagnostic. Il peut s’agir aussi de carcinomes épidermoïdes, de neuroblastomes voire de tumeurs métastatiques (cancer du rein).
- Épistaxis d’origine infectieuse et inflammatoire: Les états inflammatoires et les infections des cavités nasosinusiennes déclenchent souvent une hyperhémie diffuse de la muqueuse en particulier septale (au voisinage de la tache vasculaire). L’épistaxis est souvent de faible abondance et cède spontanément.
- Épistaxis et étiologies infectieuses : fièvre typhoïde, affections grippales, rougeole, syphilis et infection à HIV.
- Épistaxis et étiologies inflammatoires: rhinite allergique, rhinite atrophique, sarcoïdose et maladie de Wegener.
- Corps étrangers des fosses nasales.
Épistaxis de causes générales
L’épistaxis constitue dans ces cas un épiphénomène pouvant néanmoins être révélateur. Les étiologies sont dominées par les causes hématologiques et vasculaires. Le préalable étant toujours de vérifier par un examen clinique attentif (endoscopie) l’absence d’une cause locale ou locorégionale car une association pathologique demeure toujours possible.
- Maladies hémorragiques
- Maladie de Rendu Osler Weber: C’est une dysplasie vasculaire, d’origine génétique, rare, à transmission autosomique, dominante, caractérisée par une anomalie de structure du capillaire. L’examen clinique retrouve de multiples télangiectasies au niveau des cavités nasales (septum, plancher nasal, cornets), de la cavité buccale (lèvres, face interne des joues), cutanées en particulier la face, les extrémités (face palmaire et plantaire) et viscérales (gastriques, coliques, rectales).
L’épistaxis est un signe majeur, récidivante et particulièrement réfractaire au traitement (Figure N°3).
- Purpura rhumatoïde: Il touche le plus souvent l’enfant et associe souvent un purpura, des troubles digestifs, articulaires et rénaux.
- Purpura vasculaire au cours des maladies infectieuses : septicémies à bacilles gram positif, endocardite d’Osler, varicelle maligne, syndrome malin au cours de la diphtérie.
- Purpuras thrombopéniques,
- Infectieuses : virale (rougeole, rubéole, mononucléose infectieuse), bactérienne (septicémie à gram négatif).
- Médicamenteuses: toxique (quinine, benzothiazines).
- Auto-immunes: lupus érythémateux disséminé, dermatomyosite.
- Purpura thrombopénique idiopathique.
- Purpuras thrombopathiques constitutionnelles : thrombasthénie de Glanzmann, maladie de Jean Bernard Soulier.
- La maladie de Willebrand: elle est due à un déficit plasmatique en facteur de Willebrand, et est à l’origine d’hémorragies dès l’enfance (hémorragies buccales, amygdaliennes, épistaxis, hémarthroses), parfois découverte lors d’une intervention chirurgicale.
- Hémophilie: l’hémophilie A (facteur VIII) est la plus fréquente (80% des cas). La transmission est récessive liée au chromosome X. Chez l’enfant on note surtout des hémorragies buccales, des plaies, au niveau du frein de langue ou lèvre supérieure et des épistaxis. La biologie montre un TC allongé, un allongement du TCK et une baisse du facteur VIII.
- Déficit en facteur VII, XI, XII et XIII.
- Afibrinogénémie constitutionnelle.
- Insuffisance en Vitamine K: carence d’apport et anomalies au niveau de l’absorption (malnutrition, anomalies de la flore intestinale, ictère rétentionnel).
- Insuffisance hépatocellulaire: hépatite fulminante et cirrhoses hépatiques.
- Traitements anti thrombotiques : Antiagrégants plaquettaire et anticoagulants.
- Étiologies vasculo-tensionnelles
- Hypertension artérielle (HTA) : L’épistaxis est parfois révélatrice. Le saignement est volontiers postérieur [5].
- Athéromatose.
- Épistaxis de causes métaboliques: Le saignement résulte dans ces cas, de modifications muqueuses (inflammation, assèchement), et des lésions vasculaires sous forme d’ectasies et de capillarites.
- Diabète par des lésions de capillarite (artériopathie diabétique).
- Scorbut ou déficit en Vitamine C (acide ascorbique).
- Épistaxis essentielle: L’épistaxis résume à elle seule toute la maladie. Il s’agit souvent de sujets soit jeunes, ou âgés (âges extrêmes), porteurs d’une ectasie de la tache vasculaire. Les épistaxis sont répétées, de faible abondance cédant spontanément. On retrouve souvent la notion d’épistaxis dans la famille [4] (Figure N°5).
Certains facteurs favorisants sont à rechercher :
- Grattage, exposition solaire, phénomènes vasomoteurs.
- Facteurs endocriniens : épistaxis pubertaire, prémenstruelle, de la grossesse.
Il s’agit d’un diagnostic d’élimination imposant un examen ORL complet (endoscopie) et un bilan biologique de base (déficits rares en certains facteurs V, XII, X).
|
Figure n°1 : Tumeur bénigne vasculaire – angiofibrome. (Source : collection de l’auteur). |
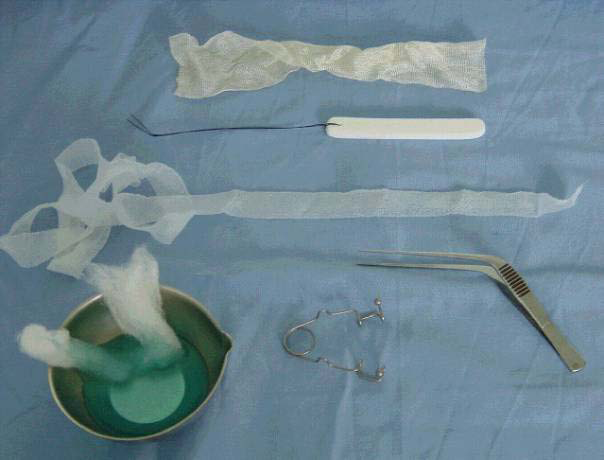
Figure N°2 : Matériel pour hémostase de haut en bas : mèche résorbable (Surgicel®), Merocel® (expansible), mèche grasse, coton imbibé de Xylocaïne Naphtazolinée à 5%, speculum Spencer, pince coudée. (Source : Olivier Cuisnier Octobre 2002).
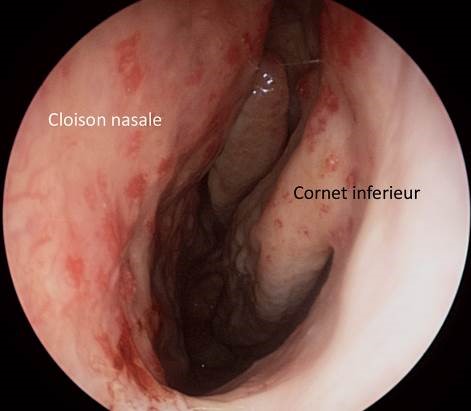
Figure N°3 : Angiomes multiples fosses nasales au cours de la maladie de Rendu-Osler (Source : Revue Médicale Suisse. 2016;12:1056-62).
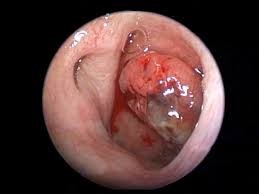
Figure n°4 : Tumeur maligne du nasopharynx. Endoscopie (Source : P. Blanchard. Département de Radiothérapie IGR).
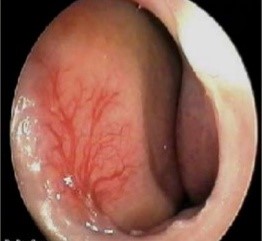
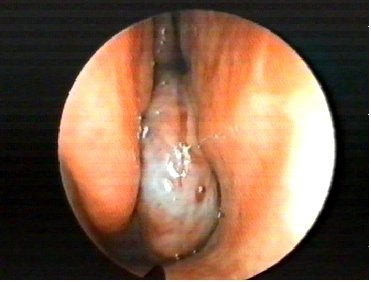
Figure n°5 : Varicosités multiples (capillarite) tache vasculaire de Kiesselbach. Endoscopie (Source : A. Robier. CHU de Tours).
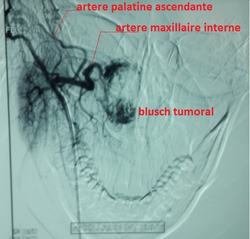
Figure n°6 : Angiographie. Hémangiome de la fosse nasale blush vasculaire alimenté par des branches de l’artère maxillaire interne. (Source : I. Taali et Coll., Research Fr 2015;2:1420).
Épistaxis et anticoagulants
Un traitement anti-thrombotique (anticoagulant et/ou antiplaquettaire) est une circonstance habituelle d’induction ou d’aggravation d’une épistaxis dont le risque de survenue est multiplié par un facteur allant de 5 à 10.
Une épistaxis survenant chez un patient sous anti-vitamine K impose le contrôle de son INR à la recherche d’un surdosage.
On procède à un arrêt des anti-vitaminiques K, et des antiagrégants plaquettaires acide acétylsalicylique (Aspirine). On bascule vers une HBPM (anticoagulant de bas poids moléculaire) ou héparine au pousse seringue. Parallèlement un méchage hémostatique résorbable avec du Surgicel est réalisé. Un relais par un traitement anti-vitaminique K est fait 3 à 4 jours après la résolution de l’épistaxis.
En cas d’urgence : concentré complexe prothrombinique.
Épistaxis chez l’enfant
Elles sont dominées par les étiologies infectieuses et inflammatoires mais doivent surtout craindre certaines étiologies gravissimes hématologiques ou tumorales (Tableau N°2).
Modalités thérapeutiques
La prise en charge d’une épistaxis comporte :
- La mise en condition du patient (avec en parallèle l’évaluation des critères de gravité et une recherche étiologique rapide).
- Une hémostase efficace.
- Une identification des patients nécessitant une hospitalisation.
- Mise en Condition du patient: Le patient est installé en position assise ou demi-assise. Il est mis en confiance et rassuré, le chariot d’instrumentation d’urgence est ramené.
L’examen ORL permet de préciser le coté qui saigne et l’existence d’un écoulement postérieur à l’abaisse langue. Les caillots doivent être impérativement évacués par mouchage ou aspiration et une rétraction des cavités nasales est faite par application de xylocaïne naphtazolinée à 5%.
- Hémostase: Elle fait appel à des techniques visant à stopper l’hémorragie nasale. Elle est organisée de façon graduelle, tenant compte du siège et de l’importance du saignement de même que l’étiologie [6,7].
- Hémostase locale
Modalités : Elles sont variables selon les caractéristiques de l’épistaxis.
- Épistaxis localisée et limitée (très souvent au niveau de la tache vasculaire), dans ces cas précis on opte pour une solution radicale qui consiste en une cautérisation (nitrate d’argent, électrique, radiofréquence, Laser), de la zone hémorragique sous contrôle endonasal. Un topique local (pommade) est appliqué pendant quelques jours jusqu’à cicatrisation. Il faut éviter de cautériser dans le même temps les deux faces de la cloison nasale. D’autres séances de cautérisation peuvent s’avérer nécessaires (Tableau N°1).
- Épistaxis diffuse, le saignement est global, intéressant toute la muqueuse nasale et l’hémostase fait appel dans ces cas, aux procédés de compression ou tamponnement dont le principe est de maintenir une compression sur la zone hémorragique de façon temporaire jusqu’à obtenir un arrêt du saignement [8].
Il existe des variantes multiples à la compression selon l’importance et la topographie du saignement (épistaxis antérieure ou postérieure), qui obéit à une graduation (paliers) allant de la méthode la plus simple (compression bidigitale) au tamponnement mixte (antérieur et postérieur) [8].
- La compression bidigitale : La partie antérieure de la cloison nasale est comprimée par les ailes narinaires en maintenant une pression appuyée entre pouce et index pendant une dizaine de minutes.
- Tamponnement vestibulaire : Une petite mèche grasse est tassée dans le vestibule nasal contre la cloison nasale de préférence de façon bilatérale.
- Tamponnement antérieur : Il permet une compression des trois quarts antérieurs des cavités nasales. Une rétraction est préalablement réalisée par application de xylocaïne naphtazolinée à 5%. Une mèche est introduite progressivement à l’aide d’une pince de Politzer d’arrière en avant.
Ce méchage est bilatéral pour parfaire la compression et est maintenue en place pendant 48 heures.
- Tamponnement postérieur : Il s’impose parfois devant une épistaxis haute et postérieure. Le principe repose sur l’exclusion de la totalité de la cavité nasale entre ses deux orifices antérieurs (narinaires) et postérieurs (choanes).
Le tamponnement est assuré par divers matériaux selon leur disponibilité :
- Mèches grasses : Tulle gras, Biogaze®, antibiotulle.
- Mèches avec un effet coagulant local : alginate de calcium (Algosteril®), Coalgan®.
- Tampons expansibles : Merocel®.
- Matériel résorbable : Surgicel®, Sorbacell® (Figure N°2).
- Sondes à doubles ballonnets.
- Hémostase régionale
C’est le deuxième niveau dans la prise en charge thérapeutique, après échec des procédés de compression ou de coagulation locale.
Le principe étant de porter le geste d’hémostase à la source autrement dit au niveau du vaisseau à l’origine du saignement en étant le plus distal possible. On distingue deux procédés :
- Embolisation sélective : Elle permet une occlusion distale du territoire artériel à l’origine de l’hémorragie (artère sphéno palatine) et de l’artère faciale. Le matériel d’embolisation utilise des particules de polyvinyl-alcool (Ivalon® taille moyenne 150-250 µm), ou des particules de gélatine (Spongel grain moyen).
- Ligatures artérielles :
- Ligature de l’artère sphéno-palatine par voie endoscopique endonasale avec mise en place de clips ou coagulation à la pince bipolaire de l’artère au niveau du foramen sphénopalatin.
- Ligature des artères ethmoïdales antérieure et postérieure par un abord externe en para-canthal en cas d’échecs des autres procédés d’hémostase au cours des épistaxis d’origine haute.
- Ligature de l’artère carotide externe : Elle est devenue exceptionnelle bien que de réalisation simple, ses résultats sont décevant en raison d’une circulation de suppléance.
- Hémostase générale
En cas de troubles hématologiques à l’origine de l’épistaxis la prise en charge comporte en plus des manœuvres locales d’hémostase (tamponnement avec du matériel résorbable), la correction des anomalies de l’hémostase ou de la coagulation à l’origine du saignement des cavités nasales.
- Sulfate de protamine : surdosage en anti-vitamine K
- Plasma frais : hémophilie A et complexe PPSB en cas d’hémophilie B.
- Concentré plaquettaire : thrombopénie, thrombopathie.
- Transfusions sanguines en cas de spoliation sanguine importante.
- Acide traxénamique : cette molécule est largement utilisée au cours des épistaxis en particulier en cas de saignement important de plus de 10 minutes avec des résultats significatifs dans les formes parentérales ou orales. L’application locale ne montre pas de supériorité par rapport aux autres traitements (voir Tableau N° 3).
Une antibiothérapie à large spectre est recommandée en cas de tamponnement antérieur ou postérieur, en particulier chez des sujets à risque (surinfection : sinusite, cellulite faciale).
- Épistaxis et Hospitalisation
L’épistaxis conduit à une hospitalisation dans 10 à 30%, notamment chez les sujets âgés, en cas d’épistaxis de grande abondance, de patients sous anticoagulants ou multi-tarés, de signes généraux d’anémie, ou en cas d’échec du traitement de première intention.
Conclusion
L’épistaxis est une urgence fréquente en pratique médicale quotidienne nécessitant un diagnostic précis, une identification du siège du saignement et de son caractère localisé ou diffus et surtout de reconnaitre les patients en situation précaire (âge, comorbidités, importance du saignement, échec des traitements antérieurs), afin de les placer en hospitalisation et de prendre les dispositions thérapeutiques adéquates.
L’hémostase locale doit être assurée rapidement en respectant une véritable escalade des moyens thérapeutiques depuis la compression bidigitale à l’embolisation d’hémostase ou les ligatures artérielles en passant par les procédés de tamponnements (antérieurs et postérieurs) (Diagramme N°1).
Une épistaxis réclame toujours une recherche étiologique à distance de l’épisode hémorragique car pouvant être révélatrice d’une pathologie grave : tumeurs malignes, ou lésions vasculaires anévrysmales.
Liens d’intérêts : Les auteurs déclarent ne pas avoir de liens d’intérêts.
Tableau N°1 : épistaxis : possibilités thérapeutiques médicales.
|
1. Traitements locaux § Pommade cicatrisante Pommade H.E.C. (application pluriquotidienne sur les parois des cavités nasales). § Crèmes antibiotiques : Anti-staphylocoque. § Acide fusidique crème : 1 à 2 fois par jour (application sur les parois des cavités nasales). § Mupirocine (Bactroban*) pommade nasale 2 à 3 applications nasales pendant 5 jours. § Hémostatiques usage local § La Thrombase, la poudre d’adrenalone, une ampoule d’acide amino caproïque (Capramol*). § L’eau oxygénée à 10 volumes, hémocoagulase (Reptilase*). (Ces produits sont appliqués sur du coton, mèche, au contact de la cloison nasale. Les applications peuvent être répétées plusieurs fois par jour).
2. Traitements par voie générale § Etamsylate (Dicynone®) cp 500 mg 3 cp / j – cp 250 mg 6 cp/j. enfant 3 cp / j. Per os § Hémocoagulase (Reptilase®) ampoules 1 à 3 ampoules /j IM – IV – S/C – Locale. § Vitamine C : Ac. ascorbique (Laroscorbine®) cp 500 mg et cp 1 gr 1 gr par jour. § Reconstitution des réserves martiales : prescription de fer per os ou par voie injectable (Veinofer®). |
Tableau N°2 : épistaxis chez l’enfant.
|
§ Généralités L’épistaxis est un problème fréquent chez l’enfant mais généralement bénin. Plus fréquent chez les enfants de moins de 10 ans (30% à 5 ans, 56% 6-10 ans). Rare avant 2 ans. Saignement antérieur le plus souvent 90% (Plexus Kiesselbach ). Facteurs de risque : § Traumatisme (doigt dans le nez, éternuements, hygiène nasale, trauma direct) § Saisons froides, faible humidité ambiante, pollution. § Colonisation nasale Staphylocoque Aureus (57% enfants avec épistaxis).
§ Étiologies § Rhinites et rhinosinusites. § Maladies éruptives de l’enfant. § Corps étrangers des fosses nasales. § Purpuras vasculaires et thrombopéniques. § Leucoses. § Hémophilies. § Traumatismes. § Tumeurs bénignes : Fibrome nasopharyngien. § Tumeurs malignes : carcinomes indifférenciés, Lymphomes malins non Hodgkiniens et rhabdomyosarcomes des cavités nasales et du nasopharynx. § Malformations vasculaires : Maladie de Rendu-Osler. |
Tableau N°3 : Acide tranexamique : Utilisation au cours des épistaxis.
|
Acide traxénamique Antifibrinolytique de synthèse, inhibe la formation de plasmine. Présentation : § Ampoules de 500 mg / 5 mL (100 mg/mL). § Comprimés 500 mg Contre-indications § Hypersensibilité à la substance ou à un excipient. § États fibrinolytiques réactionnels à une coagulopathie de consommation. § Hémorragie sous-arachnoïdienne. Contre-indications relatives § Antécédents de convulsion. § Insuffisance rénale grave (risque d’accumulation). § Utilisation déconseillée chez les patients présentant une intolérance au fructose, un syndrome de malabsorption du glucose, du galactose, déficit en sucrase/isomaltase. § Grossesse (1er trimestre). § Allaitement. Posologie- Adulte 2 à 4 g/jour à répartir en 2 ou 3 injections. Bolus de 15 mg/kg en 30 minutes puis perfusion continue 1 mg/kg/heure (administration possible jusqu’à la 3ème heure après le début du saignement). Saignement grave : 1 g en dix minutes. Comprimés : 1 gr 3 fois / jour pendant 3 à 5 jours. Posologie – Pédiatrie 20 mg/kg/jour Bolus de 10 mg/kg en 30 minutes puis perfusion continue 1 mg/kg/heure. NB : Il peut être administré par la bouche (par voie orale), directement sur la zone de saignement (par voie locale) ou par injection dans une veine (par voie intraveineuse). |
Références
- P, Fontanel. JP. Épistaxis. Encycl Med Chir (Elsevier Paris) Oto Rhino Laryngologie 1995 [20-310-A-10] 8p.
- JJ, Herbreteau. D, Tran Ba Huy. P. Angiographie diagnostique et interventionnelle en ORL. In: L’imagerie moderne en ORL. Rapport de la Société Française d’ORL. Arnette. Paris. 1994; pp 497-542
- P, Poncet. E, Freyss G et coll. L’ORL devant l’urgence. Rapport de la Société Française d’ORL. Arnette. Paris. 1976; pp 551-554.
- AN, Bobin. S, Monteil. JP, Triglia. JM. ORL de l’enfant – 2e édition 2006. Médecine-Sciences Flammarion
- J, Lima-Junior. E, Precoma-Neto. D, Faria-Neto. JR Association between epistaxis and hypertension: A one-year follow-up after an index episode of nose bleeding in hypertensive patients In J Cardiol 134 2009 107–109
- CJ, Clenney. T Management of Epistaxis. Aust Fam Physician January 2005 15 Vol 71, N° 2 305-311.
- Tran Ba Huy. P, Manach. Y, Chays. A, Herman. P, Kossowski. M, Lacau ST, Guily. J et coll. Les Urgences en ORL. Rapport de la Société Française d’ORL. EDIT: Société française d’ORL et de chirurgie de la face et du cou. Paris. 2002; pp 99-119.
- X Comment Faire? Comment examiner et mécher un patient atteint d’épistaxis? Ann Otolaryngol Chir Cervicofac 2007 124 210–211.