Avec plus de 3 millions de cas confirmés à ce jour dans le monde, l’infection à coronavirus 19 ou Covid-19 reste la plus importante pandémie connue par l’humanité depuis la grippe espagnole en 1920. En l’absence de traitement curatif validé ou de vaccin, il reste impératif de détecter et d’isoler le plus précocement possible les patients infectés.
Boubrit, K. Allal, R. Ouzzani, A. Kessal, D. Bouchibane
Service de Radiologie et d’Imagerie Médicale, CHU Issaad Hassani, Beni Messous, Alger.
Date de soumission : 06 Mai 2020.
Résumé : Avec plus de 3 millions de cas confirmés à ce jour dans le monde, l’infection à coronavirus 19 ou Covid-19 reste la plus importante pandémie connue par l’humanité depuis la grippe espagnole en 1920. En l’absence de traitement curatif validé ou de vaccin, il reste impératif de détecter et d’isoler le plus précocement possible les patients infectés. Le scanner joue un rôle indéniable dans la prise en charge des patients grâce à son excellente sensibilité, notamment dans le diagnostic précoce et le suivi de la maladie ; néanmoins, il manque de spécificité et doit être complété par des examens biologiques selon les dernières recommandations internationales. Nous allons, à travers cette présentation, discuter le rôle de l‘imagerie thoracique notamment le scanner, dans la prise en charge de la pneumonie Covid-19 à travers des algorithmes proposés par les Sociétés Internationales dont celui adopté par le CHU Issaad Hassani, Beni Messous, Alger ; rappeler les principaux signes radiologiques de la pneumonie Covid-19 au scanner avec présentation de quelques dossiers de notre service.
Mots clés : Coronavirus 19, scanner thoracique, sémiologie de base : le verre dépoli, diagnostic précoce et suivi de la maladie.
Abstract: With more than 3 million confirmed cases until today around the world, coronavirus 19 or Covid-19 infection remains the most significant pandemic known to mankind since the Spanish flu in 1920. Unfortunately, with the absence of validated curative treatment or any vaccine, it remains imperative to detect and isolate the earliest possible infected patients. CT scan plays an undeniable role in the care of patients thanks to its excellent sensitivity, especially for early diagnosis and disease monitoring. However, it lacks specificity and must be supplemented by biological examinations according to the latest international recommendations.
Keys words: Coronavirus 19, thoracic scanner, early diagnosis and disease monitoring
Introduction
Avec plus de 3 millions de cas confirmés et plus de 200.000 décès dans le monde à ce jour, l’infection à Coronavirus 19 ou Covid-19 reste sans doute la plus grande pandémie connue par l’humanité depuis la grippe espagnole en 1920.
En effet ce virus à ARN appartenant à la famille des Coronaviridae présente une importante contagiosité, estimée à 1,4 à 3,8, contre 1 à 3 pour le virus Influenzae de la grippe saisonnière.
Il a été signalé pour la première fois à la fin de l’année 2019 à Wuhan en Chine, et s’est depuis répandu en Chine et dans le monde entier.
En l’absence de traitement curatif ou de vaccins thérapeutiques spécifiques pour Covid-19, il est essentiel de pouvoir détecter précocement la maladie afin d’isoler les patients infectés et de limiter ainsi la propagation de l’infection.
Pour cela, nous nous basons actuellement sur les données anamnestiques (notion de contage), des éléments cliniques très divers, évocateurs mais peu spécifiques, mais surtout de l’apport de l’Imagerie diagnostique et des moyens biologiques.
Notre présentation a pour objectifs
- De rappeler l‘organisation du service d’imagerie face au Covid-19.
- Nous discuterons le rôle de l’imagerie basé sur des études internationales et les recommandations actuelles des différentes sociétés savantes avec des algorithmes pratiques de prise en charge des personnes suspectes de Covid-19.
- Enfin, nous analyserons les principaux signes radiologiques avec présentation de quelques dossiers de notre service.
Organisation du service d’imagerie du CHU de Beni Messous
Un scanner de 64 coupes a été dédié à l’exploration des patients suspects ou confirmés Covid-19 avec circuit réservé. La validation préalable entre séniors adressant le patient et le médecin radiologue est demandée, afin d’activer et de faire appliquer toutes les consignes du plan des recommandations concernant la protection des personnels, des patients, ainsi que la désinfection de la salle de scanner suivant le protocole contenu dans les recommandations de la Société Française de Radiologie SFR (selon la SF2H) [1].
Place de l’imagerie et recommandations des sociétés savantes dans le monde
La place attribuée à l’imagerie diagnostique (radiographie standard et scanner du thorax) varie quelque peu selon les algorithmes proposés par les recommandations des sociétés savantes dans le monde.
Pour commencer, la radiographie standard du thorax est une technique simple, peu couteuse, mais surtout accessible et réalisable au lit des patients, ce qui représente un outil diagnostic intéressant, malgré sa faible sensibilité estimée à 50% [2].
La Radiological Society of North America RSNA, lui trouve un intérêt dans le dépistage initial du Covid afin d’éviter le passage systématique des patients en scanner et de désengorger les services, par contre la Société Française de Radiologie SFR qui précise dans son bulletin publié le 12 mars l’absence d’intérêt pour la radiographie thoracique.
Quant au scanner thoracique, l’ensemble des sociétés savantes s’accordent pour dire qu’il ne doit pas être utilisé comme un moyen de dépistage de première ligne en dehors de tout contexte de comorbidité ou sans signes de gravité clinique et qu’il doit être réservé aux patients testés positifs et suspectés d’avoir des complications, telles des abcès ou des empyèmes [3].

On doit juste préciser qu’on parle de dépistage lorsque le sujet est asymptomatique. Lorsqu’il il devient symptomatique, il est plus judicieux de parler de diagnostic précoce.
En effet, si la sensibilité du scanner est excellente (90 à 98%), sa spécificité reste mise en doute (70 %) [5,12].

Ainsi on ne doit pas qualifier les lésions de pathognomoniques, mais plutôt conclure par un aspect évocateur ou non d’une pneumonie Covid-19 ; à contrario, la RT-PCR présente une spécificité de 100%.
RT-PCR versus scanner thoracique
Ces deux tableaux soulignent les avantages et les faiblesses de chacune des deux techniques dans leur apport dans la détection de l’infection [3,4].
|
RT-PCR |
TDM THORACIQUE |
|
• Gold standard actuel. |
1. Discuté. |
|
• Réalisation et résultat entre 6 et 72Hrs. |
2. Temps de réalisation réduit et interprétation dépendante du radiologue. |
|
• Sensibilité : 59-71%. |
3. Sensibilité : 70 – 98% |
|
• Spécificité avoisine les 100%. |
4. Spécificité : autour de 70% |
|
• Limité par disponibilité et le réactif. |
5. Irradiation du patient |
|
• Recherche de nouveau test. |
6. Décontamination nécessaire du scanner et exposition du personnel |
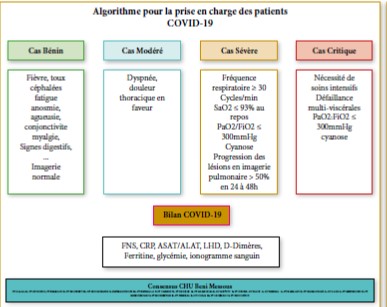
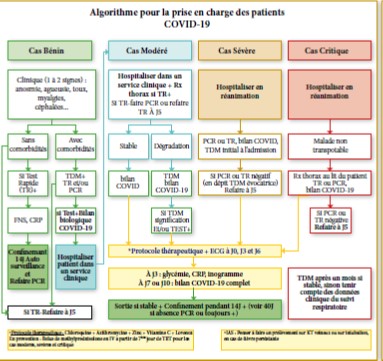
Algorithmes pratiques de conduite à tenir
De façon générale, l’ensemble des sociétés savantes sont d’accord sur les grandes lignes.
Parmi lesquelles certaines, comme la RSNA, ont prévu trois scénarios en fonction de certains paramètres :
- L’importance des signes cliniques en fonction de leur degré de sévérité (tableau minime, modéré ou sévère).
- L’existence ou l’absence de comorbidités.
- Les moyens de diagnostics disponibles rapidement (imagerie, biologie).
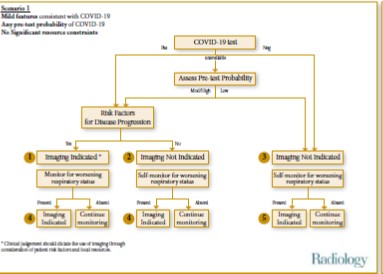
La SFR et d’autres sociétés dont des équipes hospitalières ont introduit l’imagerie en coupes d’emblée, en cas de tableau sévère ou s’aggravant, en cas de comorbidités quelle que soit la sévérité des manifestations cliniques ou en cas de suspicion de complications.
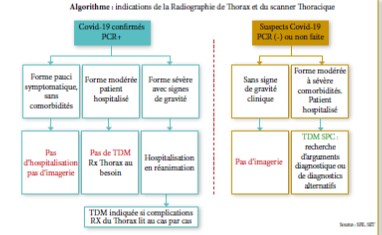
Dans notre établissement, un consensus a été établi avec l’ensemble des médecins intervenant dans la prise en charge des patients suspects (cliniciens, biologistes, radiologues et épidémiologistes) ; adapté selon les moyens diagnostics de notre structure.
Cette conduite à tenir est basée sur le degré de sévérité des manifestations cliniques , comme suit :
· Physiopathologie
Pour comprendre la formation des signes radiologiques retrouvés dans la pneumopathie virale Covid- 19, il est nécessaire de revenir à quelques notions physiopathologiques à l’échelle cellulaire.
En effet, le virus se transmet principalement par les gouttelettes de salives émises par une personne infectée parfois même asymptomatique ou jusqu’à 03 jours avant le début des signes cliniques, dans un effort de toux, d’éternuement, voir même lors de la parole ou de l’expiration, ses postillons peuvent être projetés jusqu’à 1 à 1,5mètre pour retomber sur les surfaces proches. Ce qui explique les deux modes de contamination ;
- Un mode direct aérien en respirant ces gouttelettes
- Un mode indirect en touchant les surfaces contaminées et par la suite les muqueuses du visage. Une fois dans les voies respiratoires notamment dans les voies respiratoires inférieures ou alvéoles, lieu de l’hématose, le virus Covid-19 possédant à sa surface une protéine S, va se lier au récepteur membranaire des pneumocytes II, l’ACE ou facteur de conversion de l’angiotensine, permettant la fusion membranaire entre virus et cellule hôte, libération intra cellulaire du génome viral, transcription et biosynthèse de 100.000 nouveaux virus environs.
La lyse de la cellule infectée va libérer ces nouveaux virus qui vont infecter à leur tour d’autres pneumocytes II, et permettre une libération de médiateurs inflammatoires destinés aux macrophages, elles-mêmes à l’origine de cytokines (médiateurs inflammatoires) Interleukines IL1 et IL6 et facteur de nécrose tumorale TNF alpha libérés dans la circulation sanguine causant la réponse inflammatoire systémique.
Conséquence directe sur l’unité alvéolo-capillaire, un collapsus alvéolaire par absence de surfactant normalement synthétisé par les pneumocytes II, et un œdème interstitiel inflammatoire, d’où une diminution progressive de la transparence normale du poumon en imagerie et la formation notamment du verre dépoli, du Crazy Paving et des autres manifestations pulmonaires.
Imagerie TDM thoracique
Technique :
Après installation du patient sur la table d’examen en décubitus, on procède à une acquisition en coupes fines millimétriques dites en haute résolution en inspiration profonde, de la base du cou jusqu’à la base du thorax.
L’injection intra veineuse périphérique de produit de contraste iodé est non systématique, et sera réalisée en cas de :
- Symptomatologie respiratoire sans anomalies parenchymateuses.
- Suspicion de complication ou de diagnostic alternatif.
Principaux éléments sémiologiques évocateurs du diagnostic
Le scanner thoracique permet de poser le diagnostic en recherchant les principaux signes évocateurs du pneumo Covid, d’en évaluer l’étendue, de rechercher les complications et d’éliminer les autres diagnostiques différentiels [6,7].
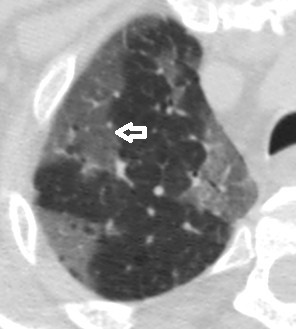
- Verre dépoli :
Opacité dont la densité laisse persister le dessin des scissures, des bronches et des vaisseaux et celui de toute structure pathologique adjacente (flèche blanche). Il traduit une augmentation de densité du parenchyme pulmonaire, décelable à partir de -800UH à -100 UH. Ce signe manque de spécificité car il peut résulter de plusieurs mécanismes phénomène.
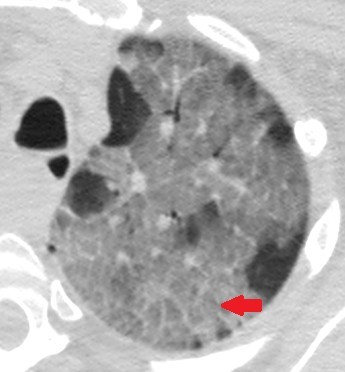
- Crazy paving :
Il succède aux foyers de verre dépoli homogène, et se traduit par l’apparition en son sein de réticulations inter et intra-lobulaires (flèche rouge).
- Condensations en bandes :
Zones de condensations linéaires non septales, plus étendues,dans les formes sévères.
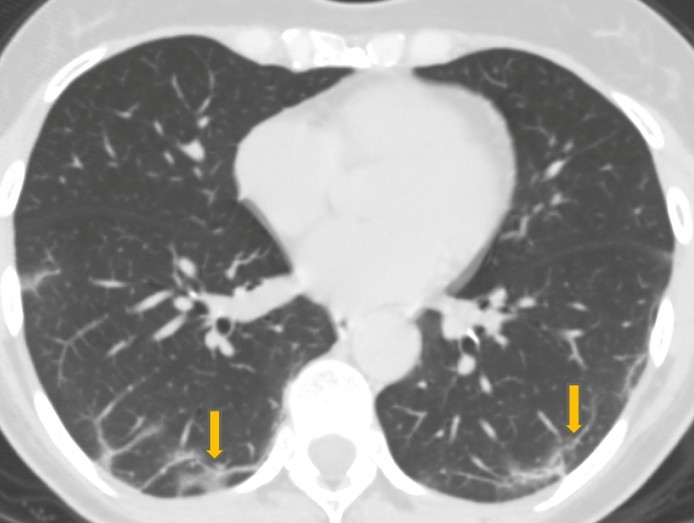
- Topographie lésionnelle :
Elle peut être péri-broncho-vasculaire, mais c’est son siège périphérique sous pleural qui reste le plus évocateur du diagnostic. Sa répartition est le plus souvent bilatérales à prédominance inférieure. Cependant des localisations unilatérales ont été observées notamment au début de la maladie bien que des formes unilatérales pures aient été décrites.
Les différents signes radiologiques varient en fonction de l’évolution de l’infection [3,10], classée en 4 stades :
- Stade précoce (jusqu’aux 4 premiers jours) : opacités en verre dépoli.
- Stade intermédiaire (5-8j) : extension et confluence des plages de verre dépoli, organisation de condensations et apparition d’opacités linéaires.
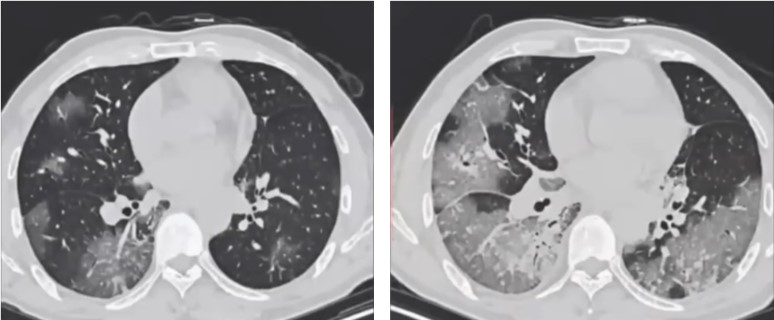
4 jours d’intervalle Stanford médecine, COVID19 IMAGING,Haiwei Henry Guo
- Stade tardif (8 -13j) : diminution des plages en verre dépoli au profit des condensations et des opacités linéaires.
- Stade très tardif (au-delà de 14j) : si bonne évolution, régression progressive des
Étendue des lésions
Il existe une corrélation entre la gravité du tableau clinique et l’importance des lésions objectivés au scanner [8,9]. D’où l’intérêt de classer l’étendue des lésions selon son pourcentage par rapport à l’ensemble du parenchyme pulmonaire. (Images du service de Radiologie et d’Imagerie médicale CHU Beni-Messous).
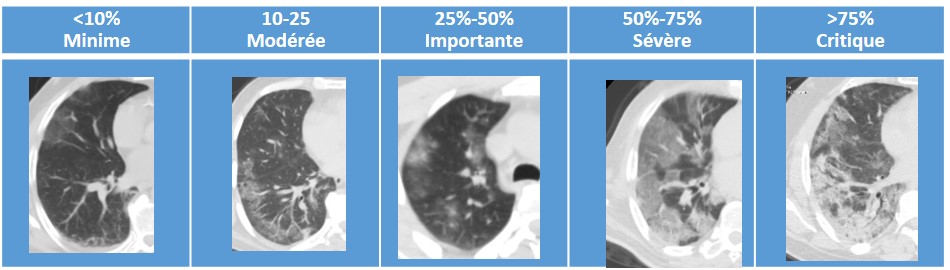
Autant la tâche est facile pour le radiologue dans le diagnostic de la pneumonie Covid particulièrement en période de pandémie, la quantification par contre des lésions reste difficile ; ce qui a poussé l’ensemble des observateurs à conclure pas de façon détaillée comme sur les images ci-dessus mais plutôt : lésions minimes à modérées, importantes à sévères et enfin critique.
Il est à noter que des sujets infectés mais asymptomatiques peuvent présenter des anomalies TDM et qu’à contrario, un scanner normal n’exclut en aucun cas l’infection [11], notamment chez les patients présentant des symptômes depuis moins de 3 jours d’où l’intérêt de réaliser la TDM au minimum 3 à 4 jours après le début des signes.
D’autre part, une amélioration des signes radiologiques au scanner avant que la PCR ne se négative a été rapportée par la RSNA dans sa publication le 27 mars 2020.
Autres signes
D’autres signes rares ou non évocateurs du diagnostic peuvent être rencontrés :
- Micro nodules centro-lobulaires.
- Condensations parenchymateuses.
- Les adénopathies médiastinales et les épanchements pleuraux, qui sont rares mais qui peuvent se voir dans les formes sévères.
Des formes atypiques existent et sont à connaitre par le radiologue, notamment :
- Forme nodulaire
- Forme unilatérale
- Forme à prédominance centrale
Les complications sont largement dominées par l’embolie pulmonaire et la surinfection bactérienne. D’autres complications peuvent se voir, suite à la ventilation invasive en cas d’intubation du patient, telles que le pneumothorax, les pseudokystes, la fibrose pulmonaire et les bronchectasies de traction au niveau des régions antérieures.
Pièges et cas difficiles
Aspect de pneumonie organisée, de même que certaines formes de pneumonies rondes avec signe du halo inversé.
Comorbidités respiratoires préexistantes : la difficulté de nouvelles lésions sur des images pré- existante (Fibrose pulmonaire, BPCO…) montre tout l’intérêt de disposer des examens antérieurs [14]. Au terme d’une analyse minutieuse et systématique des images scanographiques, et afin d’homogénéiser les conclusions des examens à la recherche d’une pneumonie Covid, un compte rendu radiologique standardisé spécifique a été proposé [13], aboutissant à une des conclusions suivantes :
- Absence de signes scanographiques de pneumopathie virale ce jour.
- Aspect TDM peu/très évocateur d’une pneumopathie infectieuse virale type Covid-19.
- Avec une atteinte minime à modérée, importante à sévère ou critique.
- Sans ou avec complications.
- Existence d’autres anomalies radiologiques liées aux comorbidités du patient.
Quelques dossiers radiologiques de notre service :
Dossier 1
- Homme, âgé de 70 ans.
- Notion de retour d’un voyage à la Mecque (J13).
- Présentant une asthénie profonde, sans signes respiratoires et sans fièvre.
- Adressé pour scanner thoracique devant la suspicion de contamination Covid-19.
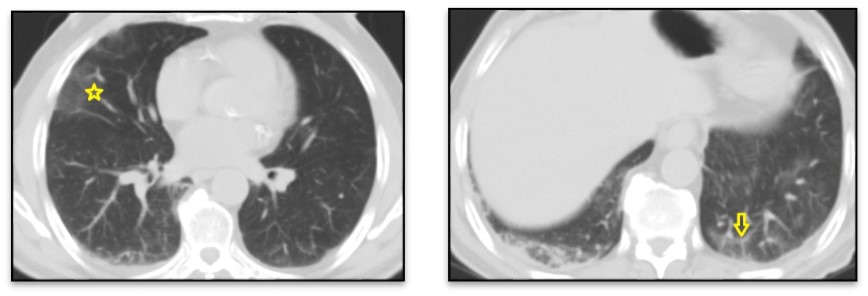
Foyers périphériques de verre dépoli au niveau du segment latéral du lobe moyen (étoile jaune). Condensations linéaires non rétractiles des bases pulmonaires (flèche). Les anomalies radiologiques sont estimées à moins de 25% des champs pulmonaires, soit une atteinte minime. Test rapide aux Immunoglobulines revenu (+).
Dossier 2
- Homme 68 ans, diabétique et hypertendu.
- Présente une fièvre, toux et diarrhée avec notion de contage
- Adressé pour scanner thoracique sans test préalable
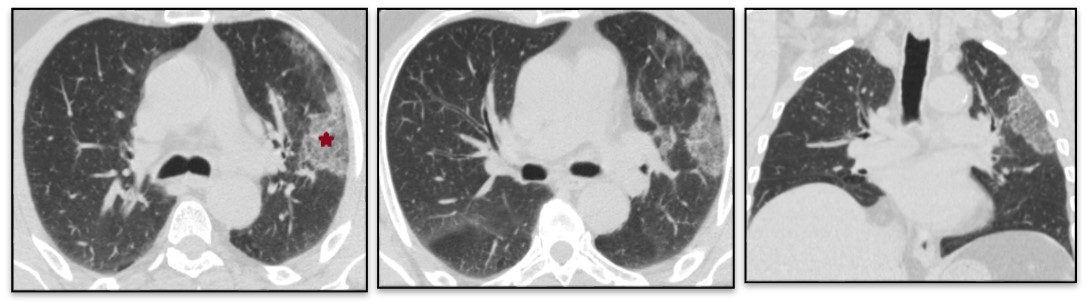
Plage de verre dépoli unilatérale, lingulaire périphérique (étoile).
Absence d’anomalie parenchymateuse controlatérale. Étendue des lésions estimé entre 10-25 % soit une atteinte modérée.
Dossier 3
- Patiente de sexe féminin âgée de 53 ans.
- Hospitalisée au service de pneumologie pour Covid (+) symptomatique.
- Dégradation de sa fonction respiratoire
- Adressée pour angioscanner pour suspicion d’embolie pulmonaire.
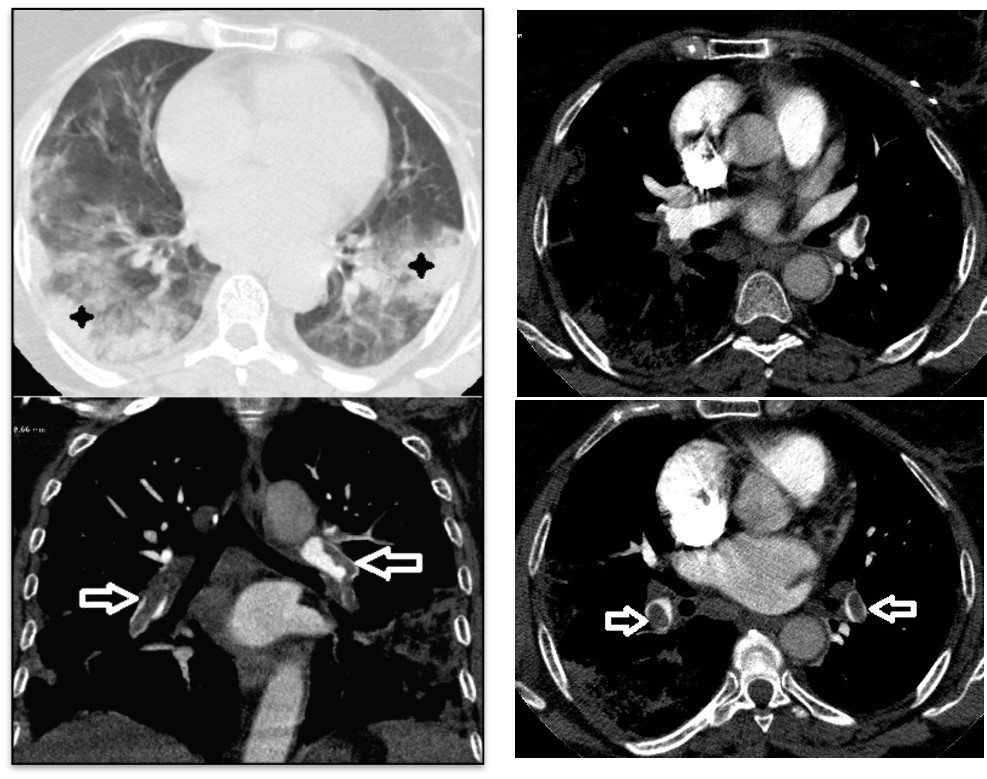
Verre dépoli en plage à prédominance basale associé à des condensations nodulaires sous pleurales (étoiles).
Étendue des lésions entre 25 et 50 %, soit importante. Embolie pulmonaire bilatérale segmentaires (flèches) et sous segmentaires. Absence de dilatation des cavités cardiaques.
Conclusion
Il est indéniable que le scanner thoracique possède actuellement une excellente sensibilité pour le diagnostic précoce et l’évaluation de l’extension des lésions, ainsi qu’une corrélation à la sévérité clinique de la maladie, mais à cause de sa spécificité insuffisante, les dernières directives recommandent de confirmer le diagnostic de Covid-19 par analyse biologique RT-PCR dont la spécificité est de 100% alors que la sensibilité reste moyenne (70%).
La radiographie standard du thorax malgré sa faible sensibilité, garde un intérêt dans certaines situations quand elle est couplée à la RT-PCR qui augmente sa sensibilité ainsi que pour les patients non déplaçables.
Le compte rendu radiologique doit être standardisé par des critères de jugement réalisant le consensus retenu par différentes sociétés savantes (SFR, RSNA, ACR).
Ce qui permet d’aboutir à une conclusion claire, en faveur ou pas d’une pneumonie Covid-19, tout en classant l’étendue des lésions et en précisant d’éventuelles complications.
Quant aux algorithmes de conduite à tenir pour la prise en charge des patients dans ce contexte épidémiologique, ils doivent être rapides et efficaces, en prenant compte nécessairement tous les paramètres, à savoir :
- L’importance des signes cliniques.
- L’existence de comorbidités.
- La notion de contage (familial, personnel soignant…).
- La disponibilité des moyens diagnostiques, Test (PCR ou Rapide) et de l’Imagerie.
Liens d’intérêts : Les auteurs déclarent ne pas avoir de liens d’intérêts.
Références :
- AVIS Société Française d’Hygiène Hospitalière SF2H 1/3, (le 05 avril 2020), avis relatif aux conditions de désinfection des surfaces lors de la réalisation d’un scanner ou autres actes d’imagerie chez un patient COVID-19
- Bruno Benque avec RSNA : Les apports de la radiographie thoracique dans la détection du COVID-19
- Haiwei Henry Guo, Stanford medicine, COVID19
- Ai T, Yang Z, Hou H et Correlation of Chest CT and RT-PCR Testing in Coronavirus Disease 2019 (COVID-
19) in China: A Report of 1014 Cases. Radiology. 2020;200642
- Bruno Benque avec ACR, L’ACR remet en cause la spécificité du scanner pour diagnostiquer le COVID-19
- Wu J, Wu X, Zeng W, Guo D, Fang Z, Chen L, Huang H, Li C. Chest CT Findings in Patients with Corona Virus Disease 2019 and its Relationship with Clinical Features. Invest Radiol. 2020 Feb
- Zhao W, Zhong Z, Xie X, Yu Q, Liu J. Relation Between Chest CT Findings and Clinical Conditions of Coronavirus Disease (COVID-19) Pneumonia: A Multicenter Study. AJR Am J Roentgenol. 2020 Mar 3
- Xiong Y, Sun D, Liu Y, Fan Y, Zhao L, Li X, Zhu W. Clinical and High-Resolution CT Features of the COVID-19 Infection: Comparison of the Initial and Follow-up Changes. Invest Radial. 2020 Mar
- Li K, Wu J, Wu F, Guo D, Chen L, Fang Z, Li C. The Clinical and Chest CT Features Associated with Severe and Critical COVID-19 Pneumonia. Invest Radial. 2020 Feb
- Pan F, Ye T, Sun P et Time course of lung changes on chest CT during recovery from 2019 novel coronavirus (COVID-19) pneumonia. Radiology 2020.
- Bernheim A, Mei X, Huang M et Chest CT Findings in Coronavirus Disease-19 (COVID-19): Relationship to Duration of Infection. Radiology.
- BULLETIN DE VEILLE CERF – SFR, Bulletin n°1, 2020 – Edition spéciale COVID-19
- radiologie.fr/actualites-covid-19/societe-dimagerie-thoracique-propose-compte-rendu- structure-scanner-thoracique
- Pr Mathieu LEDERLIN, imagerie de la pneumonie COVID-19 – aspects atypiques et pièges diagnostiques CHU RENNES


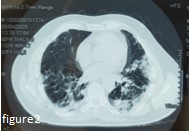
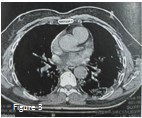
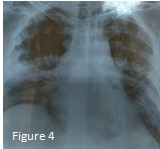
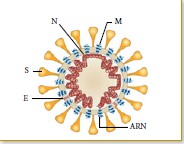
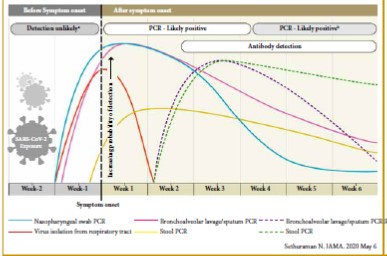

 Figure 2 : TNE bien différenciée grade2
Figure 2 : TNE bien différenciée grade2