D. BENMESSAOUD Faculté de Médecine, Université d’Alger 1, Unité Femmes, EHS Psychiatrie Chéraga, Alger
Résumé : L’article aborde les troubles bipolaires avec une double vision. La première est classique, maniaco-dépressive, explicite et évidente. La seconde est spectrale et globale, modérée et hétérogène entre les deux pôles, maniaque et dépressif. Il passe ainsi en revue les différents niveaux de descriptions cliniques et évolutives, de critères évaluatifs, d’hypothèses étiopathogéniques et de possibilités thérapeutiques personnalisées bio-psycho-sociales. Un aspect particulier est également traité, celui de la suicidalité.
Mots-clés : Trouble bipolaire, spectre bipolarité, manie, dépression, suicide.
Abstract : The article discusses bipolar disorder with dual vision. The first is classic, manic-depressive, explicit and obvious. The second is spectral and global, moderate and heterogeneous between the two poles manic and depressive. It thus reviews the different levels of clinical and evolutionary descriptions, evaluative criteria, etiopatho- genic hypotheses and personalized bio-psycho-social therapeutic possibilities, centred on the sick person. One particular aspect is also treated, that of suicidality.
Key-words : Bipolar disorder, bipolar spectrum, mania, depression, suicide
Introduction :
Les troubles bipolaires sont caractérisés par des récurrences thymiques (maniaques ou hypomaniaques et dépressives) qui évoluent de façon chronique sur la vie entière.
Dans une tournure métaphorique, Marc Masson décrit la crise maniaque comme « un véritable incendie de forêt, compare l’hypomanie à un simple feu de cheminée et l’épisode dépressif à un amas de cendres». Leur pronostic est conditionné par le retard diagnostic, la complexité thérapeutique et la présence de symptômes comorbides psychiatriques et/ou somatiques. L’appellation « troubles bipolaires » a été introduite pour la première fois en 1980 par le DSM III. Cette dénomination succède à celle de « maladie maniaco-dépressive », introduite en 1854, par le psychiatre allemand, Emile Kraepelin. Avant lui, Jean-Etienne Esquirol, faisait des épisodes maniaques et des épisodes dépressifs, deux maladies différentes. Il propose même de remplacer celui de mélancolie par celui de lypémanie (Lypé, tristesse en grec). C’est Wilhelm Griesinger qui reconnait, en 1845, le lien entre la dépression et la manie puis les auteurs, Jean- Pierre Falret et jules Baillarger décrivent successivement et respectivement la folie circulaire (1851) et la folie à double forme (1853). En fait, le terme de maladie maniaco-dépressive apparait à la 6ème édition du traité nosographique de psychiatrie d’Emile Kraepelin, remplaçant celui de maladie circulaire de sa 1ère édition.
E. Kraepelin base sa nosographie sur la dichotomie classique intellect/émotion et propose de nommer :
- Démences précoces : les perturbations des facultés intellectuelles (caractérisant le stade terminal de la schi- zophrénie).
- Maladie maniaco-dépressive : les troubles de la sphère affective avec un critère d’évolution épisodique. Cette dichotomie Kraepelienne a longtemps résisté. Elle est actuellement discutée par de nouvelles hypothèses qui font état de facteurs de vulnérabilité génétique partagés par les troubles bipolaires et la schizophrénie.
Certains auteurs vont même jusqu’à proposer un modèle où les deux troubles sont sur un même continuum.
Epidémiologie :
La prévalence des troubles bipolaires est variable selon les études épidémiologiques. Certaines l’évaluent entre 1 et 2% de la population générale et pour d’autres, cette prévalence peut atteindre les 5%. Cet écart est principalement lié aux différences méthodologiques.
Dans les familles de bipolaires, le risque est plus élevé (5-10%) si un apparenté au premier degré est atteint.
Le taux de concordance des jumeaux dizygotes est de 20% et atteint 40 à 70% pour les jumeaux monozygotes. Par ailleurs, plus de 50% des épisodes dépressifs majeurs sont des troubles bipolaires.
Pour le sex-ratio, les femmes et les hommes sont également touchés sauf pour le trouble bipolaire type II où les femmes sont plus atteintes. Les troubles bipolaires se manifestent souvent à la fin de l’adolescence, et au début de l’âge adulte ; l’âge moyen étant généralement de 25 ans.
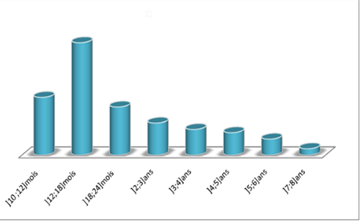
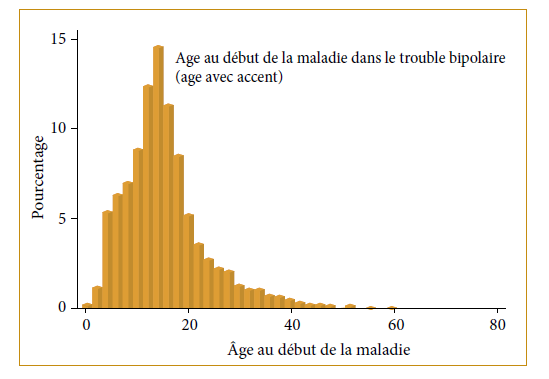
L’étude STEP-BD (3.600 sujets, Perlis RH et al. 2014), retrouve que presque 30% des patients ont eu leur premier épisode thymique avant la puberté et 76% avant l’âge de 21 ans (figure 1).
Les patients qui ont un âge précoce d’apparition ont un délai plus long à recevoir un traitement, une plus grande sévérité des symptômes dépressifs et des niveaux plus élevés de comorbidité anxieuse et addictive. Quant au retard diagnostic, il est d’environ huit à dix ans après le premier épisode.
Etude clinique :
1. Description des symptômes :
La symptomatologie bipolaire comprend les tableaux typiques, quasi caricaturaux, de manie et de dépression.
Elle inclut également les formes intermédiaires d’hypomanie et d’états mixtes.
Episode maniaque ou manie
Diagnostic positif
Il s’agit d’un état expansif ou irritable de l’humeur durant au moins une semaine et dans lequel le sujet se présente avec :
- Des idées de grandeur : il échafaude des projets grandioses, se sent capable de tout entreprendre et de tout réussir,
- Une fuite des idées avec sensations subjectives que les pensées défilent,
- Une logorrhée intarissable,
- Une réduction du besoin de sommeil : p. ex., le sujet se sent reposé après seulement 3 heures de sommeil,
- Une hyperactivité allant parfois jusqu’à l’agitation psychomotrice.
Le patient s’engage de manière excessive dans des activités agréables mais à potentiel élevé de conséquences dommageables : il se lance sans retenue dans des achats inconsidérés, des conduites sexuelles inconséquentes ou des investissements commerciaux déraisonnables.
Le patient a une présentation hyperexpressive : il est gai et joyeux, son visage est animé, ses yeux sont brillants, sa tenue est voyante, son accueil est bruyant, d’une familiarité excessive. Le contact s’établit aisément mais reste superficiel. Le patient présente une grande distractibilité : son attention est trop facilement attirée par des stimuli extérieurs insignifiants.
Ces perturbations entraînent une altération marquée du fonctionnement professionnel et social justifiant une hospitalisation en milieu spécialisé.
Diagnostic différentiel
La première étape dans le diagnostic différentiel est de s’assurer que l’état expansif de l’humeur n’est pas causé par :
- Une affection somatique : neurologique, endocrinienne, métabolique, (tableau 1) d’où l’intérêt de pratiquer un examen clinique et paraclinique méthodique.
- L’utilisation d’une substance : toxique (cannabis, alcool, cocaïne…) ou médicamenteuse (amphétamines, corticoïdes). Le thérapeute doit déterminer si le sujet utilise des médicaments ou des substances qui pourraient être responsables des modifications de l’humeur.
Deux autres diagnostics doivent être soulevés :
- Le trouble schizophréniforme : avec l’apparition brutale d’un épisode psychotique associé à des troubles de l’humeur sans antécédents maniaques ou dépressifs.
- La manie avec bizarreries du comportement : inaugurant chez le sujet jeune une schizophrénie.
| Trouble somatique | Trouble de l’humeur |
| Maladie de Parkinson | Dépression |
| Maladie de Huntington | Dépression ou manie |
| Maladie de Wilson | Manie |
| Accident vasculaire cérébral | Dépression ou manie |
| Tumeurs cérébrales | Dépression ou manie |
| Encéphalopathies | Dépression ou manie |
| Epilepsie temporale | Manie |
| Hyperthyroïdie | Manie |
| Hypothyroïdie | Dépression |
| Syndrome de Cushing | Dépression |
| Maladie d’Addison | Dépression |
| Lupus érythémateux systémique | Dépression |
| Déficit en acide folique | Dépression |
| Déficit en vitamine B12 | Dépression ou manie |
| SIDA | Dépression |
Episode dépressif
Diagnostic positif
L’épisode dépressif est défini par la présence pendant au moins deux semaines, soit d’une humeur dépressive, soit de la perte de plaisir dans toutes les activités.
Le patient a une présentation caractéristique : les traits de son visage sont peu mobiles, les yeux fixes parfois larmoyants, ses gestes sont lents. Il parle peu, il soupire, il répond avec lenteur. Les soins corporels et l’habillement sont négligés.
La tristesse est présente toute la journée, presque tous les jours. Elle s’accompagne de sentiments de dévalorisation, d’infériorité, d’incapacité et d’incurabilité : c’est la perte de l’estime de soi et de tout espoir dans la vie.
Des idées de mort envahissent alors le sujet et peuvent le conduire à élaborer un plan pour se suicider.
Le patient présente également un ralentissement psychomoteur avec un sentiment d’épuisement et de fatigue générale qui ne cèdent pas au repos, des troubles de l’attention et de la concentration, des troubles de la mémoire avec incapacité de se remémorer les faits récents. Parfois, l’anxiété associée peut provoquer une agitation. Les troubles des fonctions instinctuelles sont généralement associés :
- Troubles du sommeil : classiquement insomnie du petit matin ou d’endormissement ; parfois hypersomnie ;
- Troubles alimentaires : le plus souvent à type d’anorexie avec perte significative de poids. Une hyperphagie peut parfois se voir avec un gain de poids associé ;
- Troubles sexuels : avec surtout perte de tout désir sexuel.
- Les plaintes physiques sont constantes, polymorphes : algies diverses, céphalées.
Diagnostic différentiel
- Dépression secondaire à une affection organique : qui requiert la présence d’une pathologie somatique causale. Dans ce cas, il est important de considérer le contexte dans lequel survient l’humeur dépressive et de pratiquer un examen clinique minutieux qui orientera les examens complémentaires (tableau 1).
- Dépression liée à l’utilisation d’une substance : soit toxique (cannabis, cocaïne), soit médicamenteuse (clonidine, hydralazine, propranolol, contraceptifs oraux, levodopa, griséofulvine, ampicilline, streptomycine, tétracyclines, ibuprofène). Une période d’abstinence (d’environ un mois) est habituellement requise afin de déterminer si l’humeur dépressive disparaît une fois que les effets de la substance disparaissent.
- Démence avec humeur dépressive : la présence d’une altération des fonctions cognitives nous invite à considérer le diagnostic de démence. La mise sous traitement antidépresseur associée à des évaluations répétées permettront de juger si le tableau clinique présenté répond au diagnostic d’épisode dépressif majeur ou à celui de démence avec humeur dépressive.
- Dépression avec bizarreries du comportement : inaugurant chez le sujet jeune une schizophrénie.
Episode hypomaniaque
Il se caractérise, par rapport à l’épisode maniaque, par une humeur expansive modérée, une durée inférieure (au moins quatre jours) et une altération moindre du fonctionnement global.
Etat mixte
Ce trouble de l’humeur réunit à la fois des critères d’épisode maniaque et des critères d’épisode dépressif majeur. Ces symptômes sont présents presque tous les jours pendant au moins une semaine. Les symptômes dépressifs coexistent avec la manie dans 10 à 30% des cas. Dans le DSM-5, la catégorie « épisode mixte » a été supprimée et remplacée par les « caractéristiques mixtes », plus dimensionnelles.
1. Polarité des symptômes :
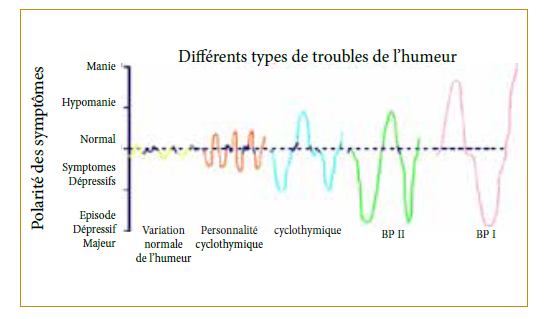
Le trouble bipolaire de type I est diagnostiqué sur la base d’au moins un épisode maniaque au cours de la vie et d’au moins deux épisodes au sein de la CIM-10, alors que le trouble bipolaire de type II est diagnostiqué sur la base d’au moins un épisode hypomaniaque (et aucun épisode maniaque) ainsi que d’épisodes dépressifs caractérisés. Le trouble cyclothymique est défini par des fluctuations thymiques chroniques mais moins marquées que les symptômes maniaques et dépressifs (figure 2).
Trouble bipolaire type I
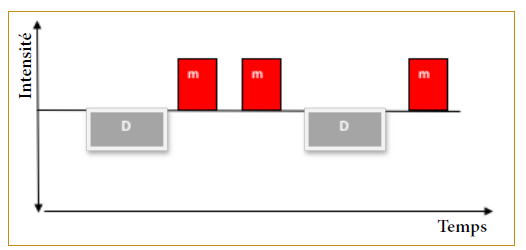
Il est caractérisé, comme le montre la figure 3, par un ou plusieurs épisodes maniaques (M) ou mixtes habituellement accompagnés d’épisodes dépressifs majeurs (D). Par ailleurs, le DSM-5 permet de diagnostiquer le BDI chez les patients atteints de dépression majeure dont la manie apparaît au cours du traitement.
Trouble cyclothymique
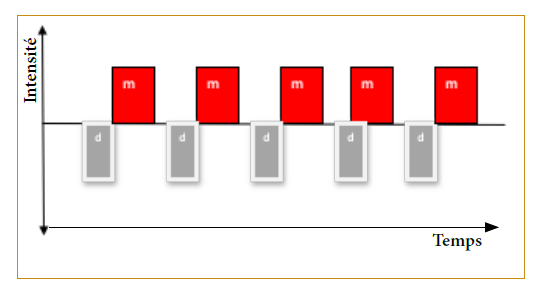
Il est défini comme une forme atténuée de trouble bipolaire dans son expression symptomatique. Il comprend de nombreuses périodes d’hypomanie (m) et de nombreuses périodes dépressives ne remplissant pas les critères d’un épisode dépressif majeur (d) pendant au moins deux ans (figure 5). Durant cette période, le sujet ne connait pas de période de plus de deux mois consécutifs sans symptômes thymiques.
Ces patients n’arrivent en consultation qu’à l’occasion d’un trouble comorbide, addictif le plus souvent. Seule l’étude du parcours biographique aidera au diagnostic.
Autres variantes de troubles bipolaires
Une nouvelle rubrique, intitulée « Autre trouble bipolaire ou apparenté spécifié », a été rajoutée dans la dernière édition du DSM. Elle comprend quatre entités diagnostiques :
- Episodes hypomaniaques de courte durée (2 à 3 jours) avec antécédent d’épisode dépressif majeur (figure 6) [24].
- Episodes hypomaniaques avec symptômes insuffisants et antécédent d’épisode dépressif majeur (figure 7) [24].

- Episodes hypomaniaques sans épisodes dépressifs majeurs antérieurs (figure 8) [24].

- Cyclothymie de courte durée (moins de 24 mois) (Figure 9) [24].
1. Spectre de la bipolarité :
Les variations thymiques se produisent sur un continuum. Le tableau 2 indique les caractéristiques cliniques associées au spectre de la bipolarité.
| caractéristiques cliniques suggérées des troubles du spectre bipolaire |
| Dépression majeure avec antécédents familiaux bipolaires Syndromes dépressifs mixtes Âge de début précoce de la dépression Dépression à forte récurrence Dépression psychotique Dépression avec caractéristiques atypiques Dépression résistante au traitement Tolérance récurrente aux antidépresseurs |
1. Troubles bipolaires dans le DSM-5 :
Dans le DSM-5, les troubles bipolaires sont classés dans un chapitre appelé « troubles bipolaires et apparentés ».
Ils sont séparés des troubles dépressifs qui sont groupés dans un chapitre à part. Le tableau 3 reprend les catégories qui y sont incluses avec les différentes spécificités.
| Chapitre C : Troubles bipolaires et apparentés |
| Trouble bipolaire de type I Trouble bipolaire de type II Trouble cyclothymique Trouble bipolaire ou apparenté induit par une substance/ un médicament Trouble bipolaire ou apparenté dû à une affection médicale Autre trouble bipolaire ou apparenté spécifié Trouble bipolaire ou apparenté non spécifié |
| Spécifier |
| Episode maniaque actuel ou le plus récent Episode hypomaniaque actuel ou le plus récent Episode dépressif actuel ou le plus récent Episode non spécifié actuel ou le plus récent Avec détresse anxieuse Avec caractéristiques mixtes Avec cycles rapides Avec caractéristiques mélancoliques Avec caractéristiques atypiques Avec caractéristiques psychotiques congruentes à l’humeur Avec caractéristiques psychotiques non congruentes à l’humeur Avec catatonie Avec début lors du péripartum Avec caractère saisonnier Evolution : rémission partielle / complète Sévérité : léger / moyen / grave |
Diagnostic différentiel :
Trouble unipolaire
Il s’agit surtout du trouble dépressif récurrent. En effet, les modalités évolutives de l’épisode dépressif déterminent la différenciation entre trouble unipolaire (récurrence dépressive) et bipolaire (exaltation thymique associée). Il est ainsi important d’identifier les critères de bipolarité (tableau 2) en présence de récurrence dépressive afin d’instituer le traitement adéquat et d’éviter de ce fait le retard diagnostic.
Déficit de l’attention avec ou sans hyperactivité TDAH Le TDAH partage des traits d’impulsivité, de distractibilité, d’irritabilité et d’agressivité avec la manie/ l’hypomanie. De plus, les deux troubles peuvent coexister. Cependant, un certain nombre de différences sont notées comme le montre le tableau 4.
| TDAH | Trouble bipolaire |
| Trouble du développement, survient toujours dans l’enfance (qu’il soit diagnostiqué à ce moment-là ou non). | Apparaît à l’adolescence ou à l’âge adulte |
| Symptômes cognitifs chroniques. | La distractibilité de l’hypomanie ou de la manie se limite aux épisodes (difficultés diagnostiques si déficit cognitif pendant la période inter-critique) |
| Impulsivité chronique | Impulsivité observée de manière épisodique (manie/hypomanie) |
Personnalité borderline
Le diagnostic différentiel se pose surtout entre le trouble bipolaire type II et la personnalité borderline. La différenciation est parfois difficile, d’autant que les deux troubles peuvent coexister. Le tableau 5 résume les principaux points distinctifs.
| Personnalité borderline | Trouble bipolaire | |
| Oscillations thymiques | Se mesurent généralement en heures ou en jours. | Généralement mesurées en jours / semaines / mois. |
| Sont généralement déclenchées par des événements de la vie, en particulier des blessures narcissiques. | Ne sont pas souvent déclenchées par des événements de la vie | |
| Rarement caractérisées par une diminution du sommeil, une augmentation de l’énergie, de l’exaltation ou de la grandeur. | Les épisodes maniaques / hypomaniaques se caractérisent par des symptômes classiques | |
| Antécédents familiaux | Abus de drogues, impulsivité et dépression | Dépression bipolaire et dépression caractérisée. |
Schizophrénie
C’est l’un des diagnostics les plus difficiles à réaliser, à telle enseigne qu’en pratique, beaucoup de patients, ayant reçu initialement le diagnostic de trouble bipolaire ont vu leur diagnostic reconsidéré vers celui de schizophrénie et vice et versa.
Cependant, certains symptômes prédictifs sont proposés dès le premier épisode. Ainsi, les troubles du cours de la pensée et les symptômes négatifs semblent être plus prédictifs du diagnostic de schizophrénie que de celui de trouble bipolaire. Par ailleurs, un début brutal des troubles avec une durée plus courte de psychose non traitée, orientent davantage vers le diagnostic de trouble bipolaire.
Comorbidité :
La notion de comorbidité dans le trouble bipolaire constitue la règle plus que l’exception. Elle est à la fois somatique et psychiatrique.
1. Comorbidité somatique :
L’imputabilité des décès prématurés des patients avec trouble bipolaire, aux conduites suicidaires est progressivement remise en cause. Il est désormais bien établi que la fréquence des comorbidités somatiques constitue le facteur déterminant de cette surmortalité.
Ainsi, les pathologies cardio-vasculaires sont deux à trois fois plus fréquentes et surviennent précocement. De plus, la fréquence des facteurs de risque est plus élevée qu’en population générale. Ils regroupent le syndrome métabolique (30 à 79%), le surpoids et l’obésité (32 à 74%), les dyslipidémies (41%), l’hypertension artérielle (39%), le diabète (10 à 25%).
Quant aux pathologies thyroïdiennes, l’hypothyroïdie est fréquemment comorbide aux troubles bipolaires avec cycles rapides, aux dépressions et aux résistances au traitement antidépresseur, alors que l’hyperthyroïdie est souvent associée à la manie. Le bilan thyroïdien figure désormais sur la liste des examens biologiques réalisés à la première consultation de trouble thymique.
En ce qui concerne les pathologies neurologiques, la migraine (28% contre 10% en population générale), la sclérose en plaques (0,83% versus 0,053% en population générale), l’épilepsie (suicidalité, manie/hypomanie pharmacologique), sont autant de maladies dont la fréquence est significativement plus élevée dans la population bipolaire.
2. Comorbidité psychiatrique :
Troubles anxieux :
Plusieurs études enregistrent des chiffres élevés de troubles anxieux chez les personnes atteintes de trouble bipolaire, même lorsque leur humeur est suffisamment contrôlée. Ainsi, on estime qu’au moins la moitié des personnes atteintes de trouble bipolaire sont susceptibles de développer un trouble anxieux au cours de leur vie et qu’un tiers d’entre eux manifesteront un trouble anxieux à tout moment. Le trouble anxiété généralisée touche 5 à 10% de cette population, le trouble panique 8 à 20%, la phobie sociale 8 à 30% et le trouble obsessif compulsif 3 à 15%. Un état de stress post traumatique est présent chez 20 à 30% des patients à un moment de leur vie. Cette forte comorbidité a fait suggérer à certains auteurs que le trouble anxieux n’est qu’un phénotype du trouble bipolaire et non un trouble distinct (trouble tripolaire d’Antoine Polissolo).
Ces troubles anxieux comorbides ont un impact négatif sur la présentation et l’évolution du trouble bipolaire. En conséquence, en période euthymique, le dépistage de troubles anxieux doit être systématique avec évaluation complète de la nature du trouble. Parallèlement, la recherche d’un trouble bipolaire comorbide doit être systématique chez tout patient souffrant d’un trouble anxieux.
Troubles addictifs : Les différentes études réalisées font état de taux élevés (39 à 55%) de troubles liés à l’abus de substances associées aux troubles bipolaires. Le tableau 6 récapitule quelques chiffres en fonction de la nature de la substance addictive.
| Substances | Patients avec trouble bipolaire |
| Tabac | Deux à trois fois plus exposés par rapport à la population générale |
| Alcool | Prévalence 3 à 4 fois supérieure par rapport à la population générale |
| Cannabis | 64% en ont déjà consommé |
| Cocaïne / Héroïne | 15 à 30% d’abus |
Bien souvent, ces troubles addictifs constituent un facteur de retard diagnostic de trouble bipolaire (pouvant aller jusqu’à 50% de diagnostic erroné ou absent) ; et un facteur de mauvais pronostic (symptomatologie plus sévère).
Troubles des conduites alimentaires :
La comorbidité trouble bipolaire / trouble des conduites alimentaires est assez fréquente. Sa prévalence est fonction de la population d’étude. Elle varie entre 13 % (population de patients avec trouble bipolaire) et 25% (population de patients du spectre bipolaire). Les conséquences cliniques de cette association sont plutôt sévères et graves.
Troubles de la personnalité :
Les patients avec trouble bipolaire et troubles comorbides de la personnalité représentent 25 à 50% de l’ensemble de la population bipolaire. 40% de ces patients présentent une mauvaise observance thérapeutique. C’est le groupe B des troubles de la personnalité qui est le plus fréquent chez les patients bipolaire (tableau7).
| Groupes | Personnalités | Prévalence |
| Groupe A | Paranoïaque, schizoïde, schizotypique | 13% |
| Groupe B | Antisociale, borderline, histrionique, narcissique | 31% |
| Groupe C | Évitante, dépendante, obsessionnelle-compulsive | 26% |
Modalités évolutives :
1. Définitions :
Pour décrire l’évolution des troubles bipolaires, des définitions sont utilisées depuis la publication, en 2009, d’une nomenclature consensuelle qui permet d’identifier les effets du traitement.
Ainsi, la réponse thérapeutique est définie par l’amélioration de 50% des symptômes thymiques qu’ils soient dépressifs (évalués par l’échelle Hamilton Dépression), ou maniaques (évalués par la Young Mania Rating Scale).
La rémission syndromique : est obtenue lorsque les critères cliniques d’épisodes thymiques ne sont plus remplis depuis deux semaines avec absence de symptômes thymiques majeurs.
La rémission symptomatique : est admise, pour le versant maniaque, lorsque le score de la Young Mania Rating Scale est inférieur à 5 et pour le versant dépressif, lorsque le score de l’échelle Hamilton Dépression est inférieur à 6.
La guérison : est définie par l’absence quasitotale de symptômes thymiques pendant au moins 8 semaines. La rechute : représente la survenue d’un nouvel épisode après avoir obtenu la rémission.
La récidive : est définie par la survenue d’un nouvel épisode après avoir obtenu la guérison.
Les symptômes résiduels : sont révélés, pour le versant maniaque, par un score de la Young Mania Rating Scale compris entre 8 et 14 ; et pour le versant dépressif, par un score de l’échelle Hamilton Dépression compris entre 8 et 14 également.
- Staging : Modèle du staging (ou stades évolutifs) : Il correspond à une classification clinique évolutive qui inscrit l’individu dans un spectre temporel de progression du trouble, allant du stade pré-symptomatique de la pathologie aux stades les plus sévères. À l’instar des pathologies somatiques, ce modèle est appliqué aux troubles bipolaires. Ainsi, le stade 0 est défini comme un stade asymptomatique, le stade 1 comme un stade prodromique (1a : symptômes non spécifiques, 1b : symptômes thymiques modérés), le stade 2 correspond au premier épisode thymique caractérisé, le stade 3 aux récidives unique ou multiple (3a : rémission incomplète, 3b : première rechute, 3c : multiples rechutes) et le stade 4 définit la sévérité du trouble avec résistance au traitement.
Ce modèle de staging joue un rôle déterminant dans le pronostic et le choix du traitement. Il permet d’intégrer les facteurs de risque de bipolarité, ainsi que le premier épisode aigu, dans une perspective d’intervention précoce.
3. Période inter-critique :
Longtemps considérée comme asymptomatique avec l’expression classique de « restitution ad integrum», la période intercritique est loin d’être un intervalle libre de tout symptôme. Bien souvent, on retrouve des éléments thymiques résiduels, une hyperréactivité émotionnelle et des altérations cognitives.
La réactivité émotionnelle :
L’émotion est une réponse brève à des stimulations environnementales dans un but adaptatif. L’humeur est par contre une disposition affective générant des sentiments diffus qui s’installent généralement dans la durée (heures, jours ou plus). Les émotions primaires de base sont : la joie, la tristesse, la peur, la colère, la surprise et le dégoût. La réactivité émotionnelle fait référence au seuil nécessaire pour déclencher les émotions.
Elle définit les capacités adaptatives d’un sujet à son environnement. Les patients avec troubles bipolaires présentent, en période euthymique, une plus forte réactivité émotionnelle, principalement constatée dans des situations neutres. Ce trait est peut-être responsable de la vulnérabilité de ces patients à des évènements stressants mineurs de la vie quotidienne.
Les troubles cognitifs :
Il existe un consensus croissant sur l’existence de troubles cognitifs chez les patients bipolaires même lorsqu’ils sont euthymiques. En effet, ils présentent une altération de l’attention, de la mémoire et des fonctions exécutives. Ces déficits sont plus importants chez les patients bipolaires de type I. Leur sévérité est liée à la récurrence et à la durée des épisodes bipolaires. Ils influencent négativement le fonctionnement psycho-social des patients.
1. Cycles rapides :
Les cycles rapides sont définis par la présence, au cours des 12 derniers mois, d’au moins 4 épisodes thymiques délimités par la survenue d’une rémission complète ou partielle d’au moins 2 mois ou par un virage de polarité opposée. Il s’agit d’une variante grave et difficile à traiter du trouble bipolaire, qui survient principalement chez les femmes (sex-ratio 2/3). Sa prévalence est en augmentation (16% selon la littérature) probablement en raison des prescriptions d’antidépresseurs pour ces patients bipolaires dont la polarité dépressive est prédominante, notamment au début. La recherche d’une hypothyroïdie, d’une consommation d’antidépresseurs ou de substances psychoactives est systématique en raison d’une comorbidité fréquemment rapportée.
2. Risque suicidaire :
Le suicide représente un risque majeur dans le trouble bipolaire. Il est multiplié par 15 par rapport à la population générale. Environ 10 à 20% des personnes atteintes de trouble bipolaire se suicident et près du tiers des patients admettent au moins une tentative de suicide. Celles-ci se produisent particulièrement pendant les phases dépressives ou mixtes et plus rarement lors des phases maniaques.
L’évaluation du risque suicidaire doit être systématique et répétée, justifiée par l’impossibilité de prédiction. Cependant, un profil de sujets bipolaires à risque suicidaire a été établi. Il comporte :
- Des antécédents familiaux de trouble de l’humeur, de tentatives de suicide ou de suicide
- Des antécédents personnels d’épisodes dépressifs multiples ou mixtes,
- Des antécédents personnels de virage maniaque médicamenteux,
- Des antécédents personnels de tentatives de suicide,
- Un trouble bipolaire de début précoce ou de type II,
- Des comorbidités en particulier conduites addictives (alcool surtout),
- Des stress psychosociaux.
Psycho-physiopathologie :
1. Vulnérabilité génétique (tableau 8) :
Les troubles bipolaires sont caractérisés par une vulnérabilité génétique à hérédité complexe (combinaison de plusieurs centaines de gènes à effet variable associée à l’impact de facteurs environnementaux). Ainsi, La génétique et l’environnement contribuent respectivement à 60 et 40% de la maladie bipolaire.
Les technologies nouvelles permettent d’explorer l’ensemble du génome (centaines de milliers de polymorphismes génétiques sont étudiés sur tous les chromosomes) et d’identifier par rapport :
- Aux familles : les régions les plus fréquemment partagées par les patients. Il s’agit d’études de liaison;
- Aux populations (non malades) : les variations plus fréquentes dans la population bipolaire. Il s’agit d’études d’association appelées GWAS (Genome-Wide Associa- tion Studies).
Par Ailleurs, le développement récent des techniques de séquençage à haut débit a permis d’identifier des variations liées à des délétions ou duplications de fragments plus ou moins grands (de quelques bases à plusieurs millions de bases ou plusieurs gènes groupés) du génome. Ces variations de nombre de copies sont appelées les Copy Number Variations (CNV). Elles permettent de désigner le gène remanié par la modification chromosomique chez un individu ou dans une famille. Ceci a permis de réorienter les travaux de recherche de la découverte de variants communs (partagés par un ensemble de patients bipolaires), qui n’expliquent globalement qu’une petite fraction de la composante génétique du trouble, à celle de variants rares (spécifiques à un individu ou une famille). Cependant, les conclusions de ces travaux restent discutées en raison de :
La non reproductibilité des résultats d’une étude à l’autre : expliquée par la complexité phénotypique du trouble bipolaire et l’exigence d’échantillons de très grande taille ;
- La vulnérabilité génétique partagée entre les troubles bipolaires et la schizophrénie.
| Risque pour la population générale | 1 – 2% |
| Risque pour les parents de 1er degré | 9% |
| Concordance jumeaux monozygotes | 40 à 45% |
| Concordance jumeaux dizygotes | 5 à 10% |
| Région cytogénétique / associée au CNV | 22*q**11*** |
| Principales régions liées | 6q, 8q, 9p, 10q, 13q, 22q |
| Principaux gènes candidats | BDNF, DAOA, DISC1, TPH2, SLC6A4 |
| Gènes impliqués par GWAS | DGKH, CACNA1C, ANK3, ODZ4 |
*** position du gène (locus).
1. Modèle théorique de développement du trouble bipolaire :
Les progrès de la neuro-imagerie ont révélé des anomalies structurelles, fonctionnelles et neurochimiques cérébrales chez les patients bipolaires. Ainsi, les différentes études réalisées ont permis de formuler des modèles théoriques de développement du trouble bipolaire. Ils suggèrent qu’initialement, les gènes de vulnérabilité bipolaire codent pour des structures cérébrales et des circuits neuronaux favorisant une régulation anormale de l’humeur. Il en résulte des anomalies de connexion entre le cortex préfrontal et les structures limbiques sous-corticales responsables du traitement émotionnel. Ces perturbations se traduisent par des anomalies de la substance blanche et de la connectivité fonctionnelle, conduisant à un échec de la régulation préfrontale efficace sur les structures sous-corticales, augmentant ainsi progressivement la dysrégulation de l’humeur. Au cours de l’enfance et de la puberté jusqu’à l’adolescence, ces circuits anormaux se renforcent et s’intensifient grâce à un stress environnemental accru et à des réponses inadaptées au stress, ces dernières peuvent être évaluées par l’augmentation des cytokines pro-inflammatoires, ce qui peut entraîner d’autres anomalies du développement neurologique. De plus, ces anomalies peuvent créer d’autres vulnérabilités supplémentaires dans d’autres zones du cerveau impliquées dans la régulation émotionnelle, telles que le cortex préfrontal ventro-latéral, le cortex cingulaire antérieur, le thalamus, le striatum, l’hippocampe et le vermis cérébelleux.
Par ailleurs, des connexions anormales entre le cortex préfrontal dorso-latéral et l’amygdale peuvent également être à l’origine de difficultés cognitives et de régulations émotionnelles.
Pour finir, lorsque les épisodes thymiques se répètent, les structures préfrontales subissent une perte de cellules gliales et neuronales, ce qui réduit encore plus la capacité du cortex préfrontal à réguler l’humeur. Cette condition conduit à un cycle rapide et à une résistance au traitement et moins de stress est nécessaire pour l’épisode thymique ultérieur (théorie de l’embrasement ou kindling des troubles de l’humeur).
2. Traumatismes affectifs dans l’enfance :
De nombreuses études ont montré des associations entre des antécédents de traumatisme et de maltraitance dans l’enfance et des signes cliniques plus graves ou plus complexes de troubles bipolaires. Cette sévérité de l’expression clinique s’exprime notamment par un début de maladie précoce, des caractéristiques psychotiques pendant les épisodes thymiques, des cycles rapides, des conduites suicidaires et une comorbidité anxieuse.
L’enfance, stade où le système nerveux est en pleine maturation, constitue une période critique de survenue des traumatismes affectifs. C’est en effet durant cette phase que se déroulent les phénomènes de maturation cognitive et émotionnelle. La survenue de traumatismes précoces risque ainsi de modifier certains mécanismes de régulation affective impliqués dans le développement des troubles bipolaires.
3. Rythmes circadiens et trouble bipolaire :
Au cours des 30 dernières années, les rythmes circadiens ont constitué un important domaine d’investigation pour mieux comprendre la physiopathologie du trouble bipolaire.
Ces études ont montré une association entre les dysrégulations des fonctions circadiennes et les troubles bipolaires. Ces anomalies concernent des marqueurs
circadiens biochimiques (profils de mélatonine et de cortisol), actigraphiques (sommeil/veille) et dimen- sionnels (chronotypes). Ces associations sont observées non seulement pendant les épisodes aigus mais aussi pendant les périodes euthymiques. La plupart des marqueurs associés aux troubles bipolaires se retrouvent également chez les apparentés sains (intérêt endophénotypique), suggérant un fort degré d’héritabilité.
Aspect médico-légal :
En phase maniaque, la prodigalité, les achats pathologiques et les atteintes aux biens sont habituels. Un régime de protection peut être introduit.
- La mesure de curatelle s’adresse aux patients que l’on veut protéger de décisions touchant leur patrimoine tout en préservant au maximum leur autonomie.
- La mesure de tutelle est exceptionnelle dans le trouble bipolaire. Elle est indiquée lorsque les épisodes thymiques sont rapprochés, sévères et intenses.
Concernant les comportements violents, ils sont rares et généralement associés aux conduites addictives et troubles de la personnalité comorbides.
Ils peuvent survenir lors d’un épisode maniaque, liés aux symptômes mégalomaniaques, à la désorganisation de la pensée ou du comportement. Pour ces patients, l’évaluation du niveau d’impulsivité, d’irritabilité, de trouble de la capacité de jugement ; est essentielle pour connaître le risque de passage à l’acte violent.
Aussi, les patients en phase dépressive sévère (avec des caractéristiques mélancoliques ou psychotiques) peuvent commettre des passages à l’acte violent en lien, le plus souvent, avec des idées délirantes d’indignité et de ruine, de persécution, de préoccupations mystiques étendues aux proches. Ces éléments sont directement en cause dans l’homicide, homicide qui peut être suivi d’un suicide.
Après un passage à l’acte médico-légal d’un patient souffrant de trouble bipolaire, en phase maniaque ou en phase dépressive, une mesure de sûreté est ordonnée (internement judiciaire dans un établissement psychiatrique) à la suite de l’expertise psychiatrique et du non- lieu prononcé.
Traitement :
Le traitement du trouble bipolaire s’articule autour de la prise en charge des épisodes aigus tant maniaques, que mixtes et dépressifs, et de la prévention des récidives. Du point de vue pharmacologique, les médicaments thymorégulateurs constituent la base du traitement des troubles bipolaires. Un thymorégulateur est défini comme un médicament qui normalise un épisode thymique (effet curatif sur les symptômes maniaques et sur les symptômes dépressifs), et joue un rôle préventif pour d’éventuels épisodes ultérieurs (prévention des symptômes maniaques, mixtes et hypomaniaques et des symptômes dépressifs), sans aggraver ou induire des épisodes et symptômes de polarité opposée.
Selon cette définition, seul le lithium peut être considéré comme un thymorégulateur. Le traitement thymorégulateur doit s’intégrer dans un programme global de soins.
Pharmacothérapie
Elle constitue la base du succès du traitement des troubles bipolaires.
1. Episode maniaque
Le tableau 9 indique les traitements pharmacologiques, classés de manière hiérarchique, de 1ère et de 2ème ligne, recommandés pour la prise en charge de la manie aigue.
Environ 50% des patients répondront à la monothérapie avec une amélioration significative des symptômes maniaques dans les 3 à 4 semaines.
La carbamazépine, l’olanzapine, la ziprasidone et l’halopéridol présentent également des preuves d’efficacité de niveau 1, mais ils sont classés en deuxième ligne en raison des risques liés à la sécurité/tolérance de ces molécules. Chez les patients avec une sévérité clinique élevée, l’association d’antipsychotiques en tant de traitement de première intention est plus efficace que la monothérapie.
Si un patient ne répond pas aux molécules de première et de deuxième ligne, seuls ou en association, une troisième ligne est proposée : Halopéridol + LI/VLP (niveau de preuve 2), carbamazépine + LI/VLP (niveau de preuve 3).
Les facteurs d’innocuité et de tolérance pour chaque médicament et les caractéristiques cliniques prédictives d’une meilleure réponse doivent être pris en compte. Un traitement antérieur, ayant déjà démontré son efficacité, doit être privilégié.
Dans la mesure du possible, les options doivent être discutées avec le patient et / ou son thérapeute et ses préférences prises en compte avant la décision pharmaco-thérapeutique.
| 1ère ligne | 2ème ligne | |||
| Molécules | Niveaux de preuve scientifique | Molécules | Niveaux de preuve scientifique | |
| Lithium | 1 | Olanzapine | 1 | |
| Quétiapine | 1 | Carbamazépine | 1 | |
| Monothérapie | Divalproate | 1 | Ziprasidone | 1 |
| Aripiprazole | 1 | Halopéridol | 1 | |
| Rispéridone | 1 | ECT | 3 | |
| Quétiapine + LI / DVP | 1 | Olanzapine + LI / DVP | 1 | |
| Association thérapeutique | Aripiprazole + LI / DVP Rispéridone + LI / DVP | 2 1 | Lithium + DVP | 3 |
1. Episode dépressif
Le tableau 10 indique les traitements pharmacologiques, classés de manière hiérarchique, de 1ère et de 2ème ligne, recommandés pour la prise en charge de la dépression bipolaire.
Il existe peu de données sur les facteurs prédictifs de la réponse au traitement dans la dépression bipolaire. Cependant, les caractéristiques cliniques d’un épisode dépressif, notamment les spécifications du DSM ‐ 5, peuvent aider les cliniciens à choisir parmi les options de traitement recommandées.
Bien que l’ECT soit recommandée en deuxième ligne, elle peut être utilisée plus tôt lorsqu’une réponse rapide est impérative. La lamotrigine nécessite une administration progressive et lente (jusqu’à atteindre une dose minimale de 200 mg/j), en raison du risque d’éruptions cutanées, du syndrome de Stevens Johnson, et de la nécrolyse épidermique toxique. Elle n’est donc pas idéale pour les patients nécessitant une réponse rapide.
En cas de symptômes anxieux associés, la quétiapine est plus efficace. L’association Olanzapine-Fluoxétine peut également être envisagée.
Si le patient souffrant de dépression bipolaire présente également des caractéristiques :
- Mixtes : il est recommandé d’éviter les antidépresseurs et de préférer l’association olanzapine-fluoxétine.
- Mélancoliques ou psychotiques : l’expérience clinique suggère que les électrochocs et les antipsychotiques sont très efficaces pour cette population.
| 1ère ligne | 2ème ligne | |||
| Molécules | Niveaux de preuve scientifique | Molécules | Niveaux de preuve scientifique | |
| Monothérapie | Quétiapine Lithium | 1 2 | Divalproate | 2 |
| Lamotrigine | 2 | ECT | 4 | |
| Association thérapeutique | – | Olanzapine + Fluoxétine | 2 | |
1. Traitement d’entretien
Presque toutes les personnes atteintes de trouble bipolaire ont besoin d’un traitement d’entretien pour prévenir les épisodes ultérieurs, réduire les symptômes résiduels et restaurer le fonctionnement et la qualité de vie.
Le tableau 11 indique les traitements pharmacologiques, classés de manière hiérarchique, de 1ère et de 2ème ligne, recommandés pour le traitement d’entretien du trouble bipolaire.
En règle générale, les médicaments qui se sont révélés efficaces dans la phase aiguë devraient être maintenus à visée prophylactique. Il existe toutefois une exception, celle de l’utilisation d’antidépresseurs au long cours (risque potentiel de virage maniaque/hypomaniaque et d’instabilité thymique).
Pour les patients qui ne reçoivent pas encore de traitement pharmacologique ou ne répondent pas à un traitement pharmacologique, il convient de recueillir des antécédents médicaux minutieux, comprenant des détails sur l’évolution clinique, la réponse (ou l’absence de
réponse) aux médicaments précédemment utilisés et les antécédents familiaux. La comorbidité psychiatrique (y compris les conduites addictives), la polarité prédominante de la maladie et la polarité du plus récent épisode doivent également être prises en compte. Un traitement d’entretien efficace, initié au début de la maladie permet de préserver la plasticité cérébrale et minimiser l’évolution de la maladie. La concordance des points de vue des patients et des médecins sur la maladie et le traitement est un facteur déterminant de l’observance du traitement.
| Molécules | Prévention de tout trouble thymique Niveaux de preuve scientifique | Prévention de la dépression Niveaux de preuve scientifique | Prévention de la manie Niveaux de preuve scientifique | |
| Première ligne | Lithium | 1 | 1 | 1 |
| Quétiapine | 1 | 1 | 1 | |
| Divalproate | 1 | 2 | 3 | |
| Lamotrigine | 1 | 1 | 2 | |
| Quétiapine + LI / DVP | 1 | 1 | 1 | |
| Aripiprazole + LI / DVP | 2 | ? | 2 | |
| Aripiprazole mensuel | 2 | ? | 2 | |
| Olanzapine | 1 | 1 | 1 | |
| Deuxième ligne | Rispéridone action prlgée | 1 | ? | 1 |
| Carbamazépine | 2 | 2 | 2 | |
| Ziprazidone + LI / DVP | 2 | ? | 2 | |
Interventions psychosociales
Bien que la pharmacothérapie soit essentielle dans le traitement des troubles bipolaires, des interventions psychosociales complémentaires sont également utiles en cas d’épisodes dépressifs aigus et dans le traitement d’entretien pour prévenir les rechutes bipolaires et restaurer la qualité de vie de l’individu et de sa famille.
Psychoéducation
Les modèles psychoéducatifs actuels pour troubles bipolaires enseignent le développement des compétences en matière de détection et de gestion des prodromes de dépression et de manie, de gestion continue du stress, de résolution de problèmes, de réduction des effets de la stigmatisation et du déni de la maladie, et fournissent des conseils pour améliorer l’observance du traitement et pour adopter un mode de vie sain. (Par exemple, minimiser la consommation d’alcool, de tabac, de drogues, de stimulants tels que la caféine, faire de l’exercice régulièrement et réguler les heures de sommeil et de réveil).
Thérapies comportementales et cognitives
Elles sont indiquées chez les patients bipolaires avec comorbidité anxieuse. La thérapie comporte généralement 20 séances individuelles sur 6 mois, avec souvent des sessions supplémentaires de rappel.
Thérapies centrées sur la famille
Elles sont indiquées chez les familles caractérisées par un niveau élevé d’émotion exprimée. Elles ont pour le but d’améliorer le fonctionnement relationnel dans la famille ou le couple conjugal en abordant les différents styles communicationnels.
Thérapie interpersonnelle et d’aménagement des rythmes sociaux (TIPARS)
La TIPARS développe la thérapie interpersonnelle sur le deuil, le déficit relationnel, les conflits interpersonnels, les transitions de rôle (issues de changements de situation), en incluant la régulation des rythmes sociaux et du sommeil, spécifiquement ciblée sur la population bipolaire. Elle est généralement organisée sur 24 séances individuelles sur une période de 9 mois. Elle est indiquée comme psychothérapie complémentaire de la dépression et de la prévention des rechutes.
Remédiation cognitive
Dans toutes les phases du trouble bipolaire, des altérations cognitives peuvent être retrouvées.
Certains auteurs recommandent des programmes de remédiation cognitive semblables à ceux adressés aux patients avec une schizophrénie, même si la sévérité des troubles est différente.
Conclusion :
Le trouble bipolaire est une pathologie récurrente et sévère qui reste à ce jour insuffisamment diagnostiqué, évalué et traité avec toutes les conséquences que cela induit en termes d’évolution et de pronostic.
Il convient donc de rechercher systématiquement des indices de bipolarité chez les patients présentant des troubles dépressifs et d’intégrer le patient dans un programme global de soins.
En termes de prise en charge, il est important de souligner que depuis l’introduction des thymorégulateurs associés aux mesures psycho-éducatives, le pronostic du trouble bipolaire est considérablement amélioré.
Liens d’intérêts :
L’auteur déclare ne pas avoir de liens d’intérêts.
Références
- Alloy LB et al. Progression along the bipolar spectrum: a longitudinal study of predictors of conversion from bipolar spectrum conditions to bipolar I and II disorders, J Abnorm Psycho. 2012; 121: 16-27
- American Psychiatric Association. Manuel diagnostique et statistique des troubles mentaux. Coordination générale de la traduction française par M-A Crocg et JD Guelfi. Paris: Elsevier Masson, 2015
- Arts B et al. A 2-year naturalistic study on cognitive functioning in bipolar disorder. Acta Psychiatrica Scandinavica, 2011; 123 (3): 190-205
- Azorin J.M, Qu’est-ce que le trouble bipolaire ? L’encéphale, 2006; 32: 489-96.
- Barnett JH et al. The genetics of bipolar disorder. Neuroscience, 2009; 164: 331-43.
- Bauer M Et al. Areas of uncertainties and unmet needs in bipolar disorders: clinical and research perspectives. Lancet Psychiatry, 2018; 5(11):930-39
- Bauer M.S, Mitchner L, what is a ‘’mood stabilizer”? An evidence- based response, American Journal of Psychiatry, 2004; 161(1): 3-18.
- Biomarqueurs et gènes circadiens dans le trouble bipolaire. L’encéphale, 2015 ; 41 (Suppl 1): S38-44.
- Bowden CL, New concepts in mood stabilization, Neuropsycho- pharmacology, 1998; 19 (3): 194-199.
- Coryell W Et al. Bipolar II illness: course ant outcome over a five- year period. Psychological Medecine. 1989; 19(1): 129-141.
- Cousins DA et al. Interpreting magnetic resonance imaging fin- dings in bipolar disorder. CNS Neuroscience &Therapeutics, 2012 Mar;18(3):201- 207.
- Deniker P, Lemperiere Th, Guyotat J. Précis de Psychiatrie Clinique de l’adulte, Paris: Masson, 1990.
- Elshahawi HH et al. Cognitive functions among euthymic bipolar I patients after a single maniac episode versus recurrent episodes. Jour- nal of Affective Disorders, 2011; 130 (1-2): 180-91
- Fouilhoux N. Troubles bipolaires et suicide. L’encéphale, 2006; 32 (cahier 2): 6-9.
- Hantouche E.G, Sub-types of bipolar disorders: current epidemiological and clinical pictures, second franco-algerian meeting on bipolar disorder, Algiers, May, 12-13th, 2005.
- http://www.bicycle-asso.org/cyclothymie/classification-troubles- bipolaires.php
- Kacha F, Psychiatrie et psychologie médicale, Alger : PubliCom, 2002.
- M’bailara K. Et al. Emotional hyper-reactivity in normothymic bipolar patients. Bipolar Disorders, 2009; 11 (1): 63-9
- Masson M. Les troubles bipolaires: « Que sais-je? ». Paris: PUF, 2018
- Mcgorry Pd, Hickie Ib, Yung Ar et al. Clinical staging of psychia- tric disorders: a heuristic framework for choosing earlier, safer and more effective interventions. Aust N Z J Psychiatry, 2006;40:616-22.
- Miranda A Et al. Study of 45 candidate genes suggests CACNG2 may be associated with lithium response in bipolar disorder. Journal of Affective Disorders, 2019; 248: 175-179
- Perlis RH et al. Retrospective age at onset of bipolar disorder and outcome during two-year follow up: results from the STEP-BD study, Bipolar disorders, 2014; 11(4): 391-400.
- Polissolo A ; Retrouver l’espoir : Abécédaire de la psychiatrie posi- tive. Paris: Odile Jacob, 2016
- Quanbeck CD et al. Clinical and legal characteristics of inmates with bipolar disorder. Current Psychiatry Reports, 2005; 7(6) :478-84.
- Rottenberg J. Mood and emotion in major depression. Am Psychol Soc, 2005; 14: 167-170
- Roybal DJ et al. Biological evidence for neurodevelopmental mo- del of pediatric bipolar disorder. Journal of Psychiary, 2012; 49: 28-43.
- STAHL SM. Stahl’s Essential Psychopharmacology, New York: Cambridge University Press, 4ème édition, 2013.
- Tohen M et al. The International Society for Bipolar Disorders (ISBD) Task Force report on the nomenclature of course and outcome in bipolar disorders. Bipolar Disorders, 2009; 11 (5): 453-73
- Vandel P, Rebiere V, Sechter D. Stratégies thérapeutiques des troubles de l’humeur, EMC Psychiatrie, 37-860-B40, 2005, 9p.
- Zaghbib K, Milhiet V et al. Santé physique et troubles bipolaires. Annales Médico-Psychologiques, 2012; 170 (1): 56-61.