S. LEHTIHET, S. KIKOUT, I. BOUMAAZA, Z. BELEMHEL, A. BELARBI, S. BOUCHAIR, N. BELHADI, F.Z. LAKHAL, Y. HADJADJ, S. MELLAL, N. BENYERBAH, M. SAADI, H. DJOUDI, C. HAOUICHAT, Service de Rhumatologie, CHU Djillali Bounaâma, Douéra, Alger.
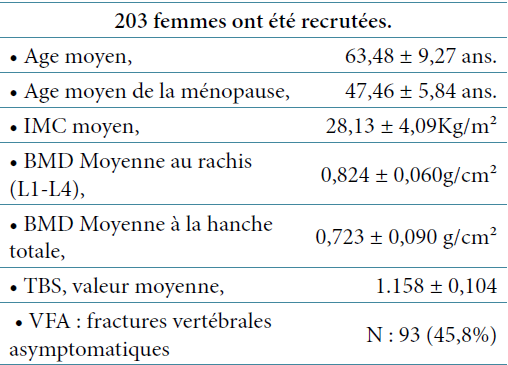
Résumé : Le diagnostic de l’ostéoporose peut être anticipé, avant la première fracture, grâce à l’analyse des facteurs de risque et à la mesure de la DMO . Cependant de nombreux patients à risque ne sont pas détectés et de nombreuses fractures ne sont pas expliquées. C’est là que l’outil FRAX® a un intérêt. Nous n’avons pas de FRAX® adapté à l’âge en Algérie. Nous avons testé un outil le TBS qui est le reflet de l’état structurel de la microarchitecture osseuse pour voir s’il est discriminant et à quel seuil ? Il s’agit d’une étude cas témoins réalisée d’août 2016 à août 2017 chez des femmes ménopausées, âgées de 45 ans et plus, adressées à l’EHS de Douéra pour DMO, chez lesquelles nous avons retrouvé un T-score entre -1,5 et -2,9 sans antécédent de fracture. La DMO a été complétée par le TBS et la VFA . 203 femmes ont été recrutées. Elles ont un âge moyen de 63,48 ±9,27 ans. L’âge moyen de la ménopause est de 47,46 ± 5,84 ans. L’IMC moyen de 28,13 ± 4,09Kg/m². L’étude de la DMO retrouve une BMD moyenne au rachis (L1-L4) de 0,824 ± 0,060g/cm² et une BMD moyenne à la hanche totale de 0,723 ± 0,090 g/cm². La valeur moyenne du TBS est de 1,158 ± 0,104. La pratique de Vertebral Fracture Assessment a permis de retrouver des fractures vertébrales asymptomatiques chez 45,8% des femmes (n=93), tous grades confondus (1 à 3). L’analyse univariée retrouve une corrélation entre l’âge et la DMO au niveau de la hanche (p=0,001) ; et entre l’âge et le TBS (p=0,000). Le TBS diminue avec l’âge à partir de 45 ans. La courbe ROC a permis de déterminer le seuil fracturaire du TBS à 1,16 chez les femmes présentant une fracture vertébrale à la VFA. (Sensibilité : 70% et Spécificité : 70%, Aire sous la courbe : 74%). L’évaluation du risque fracturaire par le TBS retrouve un Odds Ratio pour classe TBS (4,667), Intervalle de confiance de 95% (2,578 – 8,448). L’évaluation des facteurs de risque de fracture chez les femmes présentant un TBS ≤1,16 permet de retrouver une corrélation avec la BMD au niveau de la hanche et le TBS. L’analyse multivariée retrouve un lien important entre les fractures à la VFA et la valeur du TBS : un TBS inférieur à 1,16 est un facteur de risque indépendant de fracture. Le TBS est utile dans les cas cliniques où la DMO atteint ses limites. En tant que mesure de la qualité osseuse, il expliquerait la fragilité de l’os de ces patients qui ont pourtant une DMO assez haute, et permettra dans un deuxième temps de décider de la mise en place ou non, d’un traitement préventif ou curatif.
Mots-clés : Ostéoporose, ménopause, fractures, DMO, FRAX®, TBS, VFA.
Abstract :
Diagnosis of osteoporosis can be anticipated, before the first fracture, thanks to risk factors analysis and to BMD measurement. However many patients at risk are not detected and many fractures are not explained. This is where the FRAX® tool has its interest. We do not have a FRAX® adapted to the age in Algeria. We tested a TBS tool that reflects the structural state of bone microarchitecture to see if it is discriminating and at what threshold? This is a case-control study conducted from August 2016 to August 2017 in post-menopausal women, aged 45 years and over, referred for BMD in which we found a T-score between -1.5 and -2.9 without antecedent fracture. BMD was supplemented by TBS and VFA. 203 women were recruited. Mean age was 63.48 ± 9.27 years. Average age of menopause was 47.46 ± 5.84 years. Average BMI was 28.13 ± 4.09Kg/m². BMD study found a mean spine BMD (L1-L4) of 0.824 ± 0.060g/cm² and an ave- rage BMD at total hip of 0.723 ± 0.090g/cm². Average value of TBS was 1.158 ± 0.104. The practice of Ver- tebral Fracture Assessment found asymptomatic vertebral fractures in 45.8% (93 women), all grades combined (1 to 3). Univariate analysis found a correla- tion between age and BMD at hip level (p=0.001) and between age and TBS (p=0.000). TBS decreased with age from 45 years. ROC curve was used to determine the fracture threshold of 1.16 TBS in women with ver- tebral fracture at VFA. (Sensitivity: 70% and Specifi- city: 70%, Area under the curve: 74%). Fracture risk as- sessment with TBS found an Odds Ratio for TBS class (4.667), 95% confidence interval (2.578 – 8.448). Evalua- tion of fracture risk factors in women with a TBS £1.16 shows a correlation with BMD at hip level and TBS. Multivariate analysis found a significant link between VFA fractures and the value of TBS: a TBS lower than 1.16 is an independent risk factor for fracture. TBS is useful in clinical cases where BMD reaches its limits. As a measure of bone quality, it would explain the fragility of the bone of these patients who have a rather high BMD, and will in second hand help to decide on a preventive or curative treatment.
Key-words : Osteoporosis, menopause, fractures, BMD, FRAX®, TBS, VFA.
Introduction
L’ostéoporose est une maladie généralisée du squelette, caractérisée par une densité osseuse basse et des altérations de la microarchitecture osseuse, responsable d’une fragilité osseuse exagérée et donc d’un risque élevé de fracture (1).
Les fractures sont la complication de la maladie ostéoporotique et constituent toute la gravité de cette maladie Les études biomécaniques montrent que la densité minérale osseuse (DMO) est le déterminant essentiel de la fragilité osseuse. Elle mesure la densité du tissu minéralisé.
Concept du trabecular bone score (TBS)
Actuellement, le diagnostic de la maladie peut être anticipé, avant la première fracture, grâce à l’analyse des facteurs de risque et à la mesure de la DMO. L’absorptiométrie bi photonique aux rayons X (DXA) est la technique de référence pour la mesure de la DMO. Des facteurs de risque de l’ostéoporotique ont été identifiés, ils sont variables et propres à la population étudiée (2). En Algérie ce sont l’âge supérieur à 60 ans, le poids inférieur à 62 kg, l’IMC supérieur à 26 kg/m2, l’antécédent de fracture et une ménopause de plus 13 ans (3).
De plus, le risque de survenue d’une fracture ostéoporotique, en particulier d’une FESF , est étroitement lié au risque de chute ; la survenue d’une chute est un facteur de risque majeur de fracture surtout chez les sujets âgés. Parmi les facteurs de risque de chute, on peut citer les facteurs intrinsèques : neuromusculaires et les troubles de l’équilibre et de la marche, la diminution de l’acuité visuelle, la baisse de l’audition, l’utilisation de médicaments psychotropes, la poly médication, les altérations des fonctions cognitives, la maladie de Parkinson, les séquelles d’AVC, la dépression et la démence, la carence en vitamine D. Sont reconnus comme facteurs de risque de chute extrinsèques, les facteurs suivants : consommation d’alcool, sédentarité, malnutrition, facteurs environnementaux (habitat mal adapté, terrain irrégulier, etc.), mauvaise ou non-utilisation d’une canne.
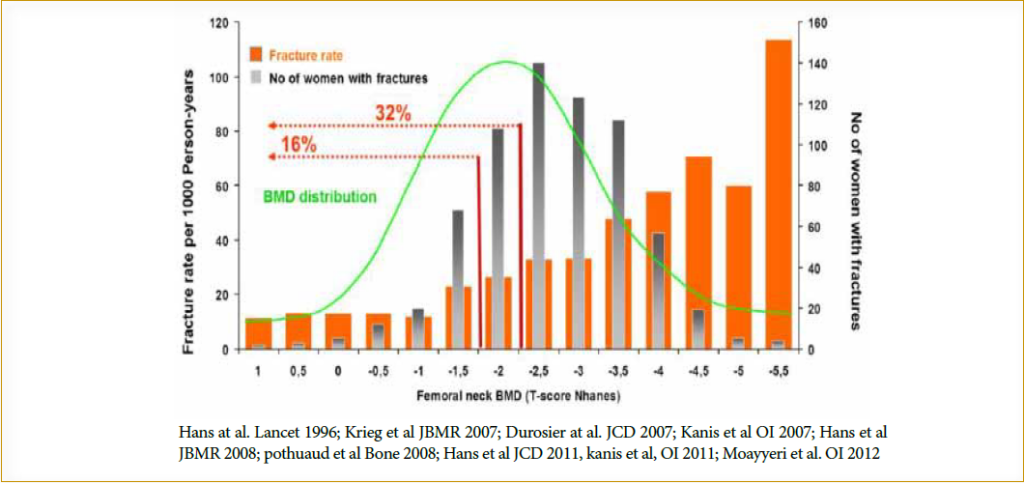
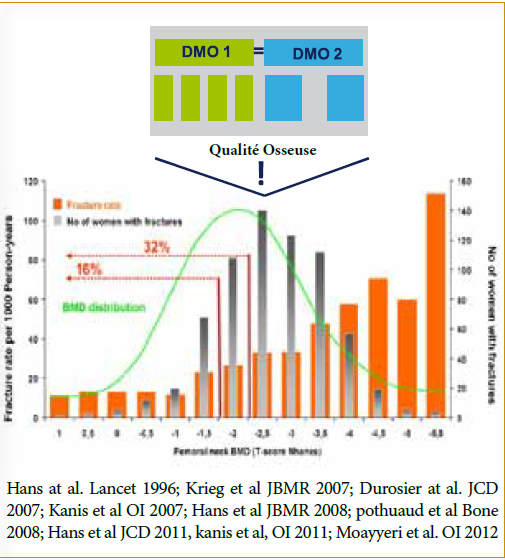
Malgré la prise en compte de la DMO, des marqueurs biologiques et des facteurs cliniques de risque de fracture, de nombreux patients à risque ne sont pas détectés et près d’un tiers (1/3) des fractures apparaissent chez les patientes qui sont classées ostéopéniques à la DMO. La DMO n’est qu’une évaluation de la quantité d’os
ramenée à une surface. Elle n’évalue pas les autres paramètres de la qualité osseuse, notamment la microarchitecture. La microarchitecture osseuse contribue à la résistance mécanique de l’os (4), donc à son risque plus ou moins important de casser. En effet pour une même quantité d’os, des structures osseuses plus ou moins résistantes mécaniquement peuvent se distinguer (peu de grosses travées ou une myriade de travées fines plus solides mécaniquement). La perte de masse osseuse s’accompagne souvent d’une détérioration de l’architecture osseuse, traduite par une diminution du nombre des travées d’os spongieux par amincissement, un accroissement des distances inter-trabéculaire, ainsi qu’une perte de connectivité du réseau trabéculaire.
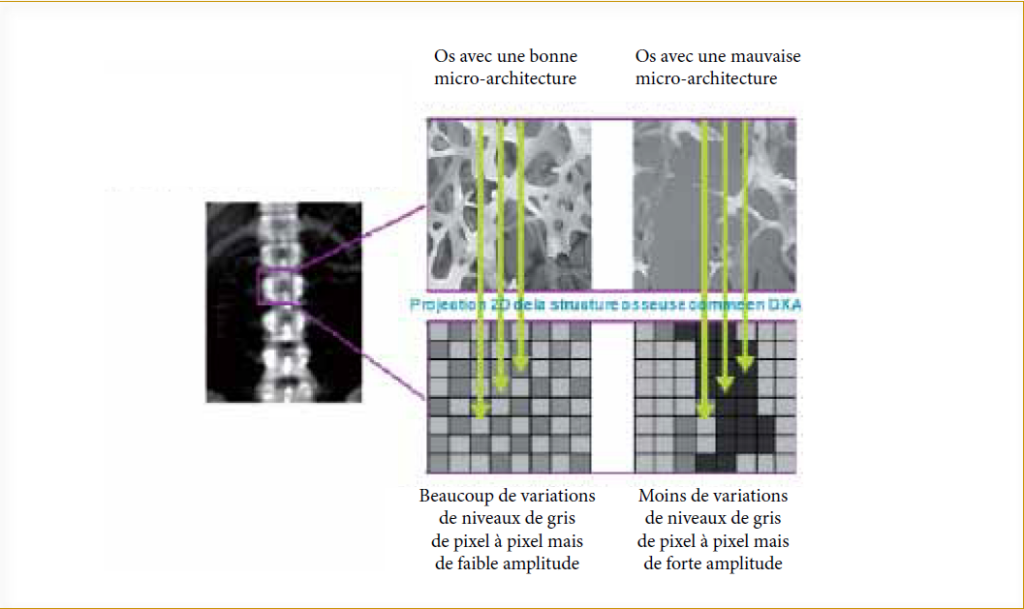
Le TBS (Trabecular Bone Score) est un indice relativement nouveau (2008) obtenu au rachis lombaire en même temps que la mesure de la densité minérale osseuse surfacique (DMOs) par absorptiométrie biphotonique à rayons X (DXA®). C’est un paramètre de texture qui peut être appliqué aux images DXA, et qui quantifie les variations locales en niveau de gris (5). Il a été établi que Le TBS est le reflet de l’état structurel de la microarchitecture osseuse (6).
Le TBS est fortement corrélé au nombre de travées et à leur connectivité et négativement à l’espace séparant deux travées (6.7) ainsi qu’à l’index SMI (structure model index) (7).
C’est-à-dire qu’une forte valeur de TBS signifie que la microarchitecture osseuse est dense et très connectée avec peu d’espace entre les travées. A contrario, une faible valeur de TBS signifie que la microarchitecture osseuse est lacunaire et peu connectée avec de grands espaces entre les travées. En pratique clinique, le TBS est calculé en quelques secondes, par le logiciel TBS, installé directement sur les ostéodensitomètres, à partir de l’examen DMO.
Le TBS est discriminatoire et prédit une fracture de fragilité aussi bien, voire mieux, que la DMO au rachis lombaire mesurée en DXA®, et indépendamment de celle-ci. De plus, le fait d’ajouter la valeur de TBS à la DMO peut améliorer la prédiction du risque fracturaire, surtout lorsque la DMO est normale ou modérément abaissés (8).
Concept du trabecular bone score (TBS)
Toutes les études ont permis de montrer que le TBS est un facteur de risque de fracture ostéoporotique. Il est réversible, quantitatif et donne une information indépendante de la DMO. Le TBS peut de ce fait, être utilisé comme un facteur de risque de fracture ostéoporotique chez la femme ménopausée mais ne peut être utilisé chez la femme avant la ménopause et l’homme.
L’évaluation à la fois de la densité minérale osseuse (DMO) et de la microarchitecture (TBS) permet aux cliniciens d’obtenir un profil plus précis du risque de fracture de leurs patients et d’améliorer la prise en charge de l’ostéoporose, notamment des ostéoporoses secondaires.
Les seuils d’intervention de TBS ont été évalués en utilisant une approche par tertile. Le seuil ainsi obtenu était environ de 1.200 pour le plus bas. Par ailleurs, sur une population normale, le TBS 1.200 est atteint à l’âge de 75 ans, exactement comme le T-score -2,5 pour la DMO. Ce seuil de 1.200 peut donc être interprété comme l’équivalent du T-score -2,5 pour la qualification de la microarchitecture osseuse. Les seuils présentés sont cohérents avec les différentes études et peuvent être un point de départ pour une utilisation clinique de TBS. Propositions de définition de l’état de la texture osseuse en fonction des valeurs de trabecular bone score (TBS) (Adapté de la réf. 9).
| Texture normale | TBS > 1.350 |
| Texture partiellement dégradée | 1.200 > TBS < 1.350 |
| Texture dégradée | TBS < 1.200 |
L’évaluation de la microarchitecture dont la détérioration fait partie de la définition de l’ostéoporose pourrait donner des informations additionnelles pour mieux identifier les femmes à risque de fracture.
Le score du FRAX® est un outil proposé par l’OMS qui permet de quantifier le risque de fractures majeures (FESF, humérus, poignets et fractures vertébrales cliniques) et de FESF dans les dix ans et qui a été validé chez les femmes ménopausées. Le calcul du FRAX® peut être réalisé directement à partir du site internet gratuit du FRAX®1.
Le calcul du FRAX® est utile chez les patientes aux antécédents de fracture non sévère ou ayant une DMO >-3. La décision de traiter dépend dans ce dernier cas de la valeur du FRAX® calculée et de l’âge de la patiente.
Nous ne disposons pas de l’outil FRAX® et de la courbe de décision thérapeutique adaptée à l’âge en Algérie.
Nous avons donc testé le TBS, reflet de l’état structurel de la microarchitecture osseuse pour évaluer le risque fracturaire. Nous l’avons associé à la VFA pour identifier les fractures vertébrales asymptomatiques, et mené une étude cas témoin.
Matériel et Méthodes
Type d’étude et population
Il s’agit d’une étude cas témoins réalisée d’août 2016 à août 2017 chez des femmes ménopausées, âgées de 45 ans et plus, adressées pour DMO, chez lesquelles nous avons retrouvé un T-score entre -1,5 et -2,9 sans antécédent de fracture dont l’objectif est de déterminer l’apport du TBS dans la prédiction du risque fracturaire. Objectif secondaire : déterminer le seuil de décision thérapeutique.
Critères d’inclusion et de non inclusion
Les femmes ménopausées, consentantes, sans antécédent de fracture, âgées de 45 ans et plus, avec une valeur de la DMO comprise entre -1,5 et -2,9 et réalisée à
Douéra. Le TBS pouvant donner des valeurs aberrantes, les participantes avec un IMC < 18 ou à > 36, lors d’index de masse corporelle (IMC) extrêmes n’ont pas été
incluses. La DMO a été complétée par le TBS et la VFA pour évaluer le risque de fracture dont l’objectif est de déterminer l’apport du TBS dans la prévision du risque fracturaire.
Critères d’évaluation.
Évaluation clinique, basée sur : l’identification du sujet,le poids et la taille, les antécédents cliniques, les fractures, les traitements.
Évaluation densitométrique
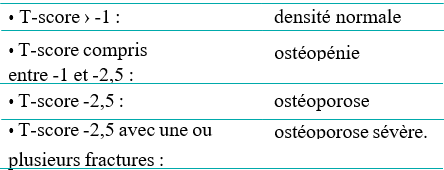
La DMO effectuée chez toutes les femmes participantes, au niveau des deux sites : rachis lombaire (de L1 à L4) et la hanche totale par DXA avec un densitomètre type Hologic, Discovery W série QDR 2000. La courbe de référence utilisée est issue de la cohorte OFELY (P. Delmas, Lyon, France). La classification de l’Organisation Mondiale de la Santé a été appliquée, définissant l’ostéoporose comme un Tscore ≤ -2,5. TBS, VFA est effectuée à la recherche de fractures vertébrales pour étudier le lien avec le TBS. Les patientes ayant un T-score entre -1,5 et -2,9.
Résultats
Analyse univariée
L’étude des corrélations de l’âge avec la DMO, l’IMC et le TBS montre une absence de corrélation entre :

- Le TBS diminue avec l’âge à partir de 45 ans
L’étude des corrélations de l’âge avec la DMO de la hanche est noté de façon significative chez l’ensemble des femmes (p=0,001). Le lien est plus fort lorsqu’il s’agit de femmes fracturées. Le tableau 1 ci-dessous rapporte les différents résultats. VFA1 présence de fracture VFA2 : absence de fracture
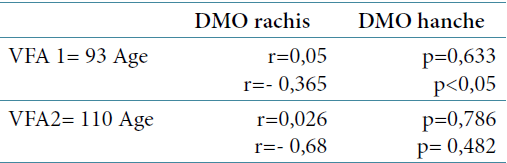
L’étude de la courbe ROC Courbe ROC TBS/Non fractures
La courbe ROC a permis de déterminer le seuil fracturaire du TBS à 1,16 chez les femmes présentant une fracture vertébrale à la VFA.
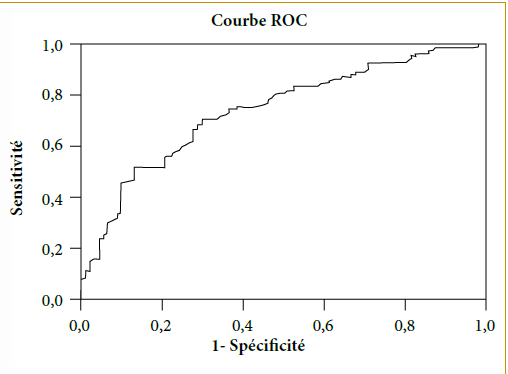
Seuil du TBS = 1,160
Avec une sensibilité : 70 % et une spécificité : 70 %
Aire sous la courbe : 74 %
Valeur moyenne du TBS en fonction de la présence ou non de fractures
Le tableau 2 ci-dessous représente les valeurs du TBS en fonction de la présence ou non de fracture décelée à la VFA.
VFA1 : présence de fracture
VFA2 : absence de fracture
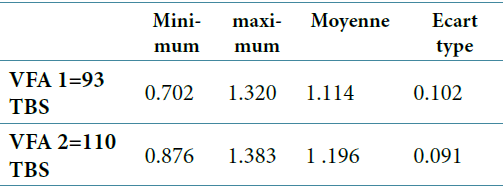
La valeur moyenne du TBS est plus basse chez les femmes avec fracture par rapport à celle qui n’en pré- sente pas. (1,114/1,196).
Nombre de Fractures (VFA) selon classe TBS
Le tableau 3 ci-dessous représente le nombre de fracture en fonction de la valeur du TBS.
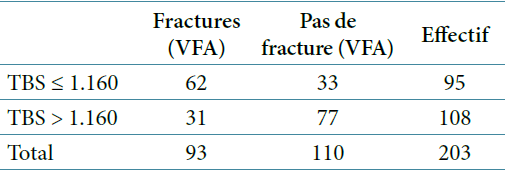
Deux tiers des femmes ayant un TBS inférieur à 1.16 ont des fractures.
Risque fracturaire : Odds Ratio de 4,667, IC 95% : 2,578- 8,448
Analyse bivariée
Les facteurs de risque de fracture (en fonction du seuil de TBS : 1,160) sont représentés dans le tableau 4 ci-dessous.
| Age | r=-0,11 | p=0,11 |
| IMC | r=-0,11 | p=0,10 |
| BMD rachis | r=0,05 | p=0,940 |
| BMD hanche | r=0,13 | p=0,005 |
| TBS | r=-0,37 | p=0,000 |
L’évaluation des facteurs de risque de fracture chez les femmes présentant un TBS ≤ 1,16 permet de retrouver une corrélation avec la BMD au niveau de la hanche et le TBS.
Analyse multivariée (par rapport aux fractures)
Les résultats sont rapportés dans le tableau 5 ci-dessous
| Wald | Sig | r | Exp (B) | |
| Age | 0,0123 | ,9116 | 0,0000 | 0,9651 |
| IMC | 0,2451 | 0,6205 | 0,0000 | 1,1805 |
| BMD hanche | 1,7107 | 0,1909 | 0,0000 | 1,5067 |
| TBS | 22,4308 | 0,0000 | 0,2701 | 5,0451 |
L’analyse multivariée retrouve un lien important entre les fractures à la VFA et la valeur du TBS : un TBS inférieur à 1,16 est un facteur de risque indépendant de fracture.
Discussion
La valeur moyenne du TBS dans la série est de 1,158 ± 0,104 chez les femmes ménopausées ayant une DMO entre -1,5 et -2,9.
Le TBS diminue avec l’âge (r= – 0,258 p= 0,000). Cela a également été retrouvé par V. Bousson (10) qui retrouve chez la femme caucasienne de 45 ans et plus, que le TBS décroît avec l’âge.
Le TBS est discriminatoire et prédit une fracture de fragilité aussi bien, voire mieux, que la DMO au rachis lombaire mesurée en DXA®, et indépendamment de celle-ci. De plus, le fait d’ajouter la valeur de TBS à la DMO peut améliorer la prédiction du risque fracturaire, surtout quand la DMO est dans des valeurs normales ou modérément abaissées (11).
Dans la série
Le risque (OR) de fracture vertébrale asymptomatique (VFA) est évalué à 4,667, avec un intervalle de confiance à 95 % de 2,578 à 8,448 ; avec un seuil de TBS à 1,160 AC : 74 %, (Sensibilité : 74 % et spécificité : 70%).
Analyse multivariée
TBS inférieur à 1,16 est un facteur de risque indépendant de fracture (p<0,05).
Plusieurs études prospectives portant sur les fractures montrent qu’une valeur de TBS médiocre contribue à l’augmentation du risque de fractures (vertébrales, fractures de la hanche et fractures majeures), indépendamment de la densité osseuse.
Le TBS se révèle donc très prometteur pour une meilleure caractérisation du risque de fracture à l’avenir (12-13). La cohorte OstéoLaus (14) et la cohorte Manitoba (15), ont
abouti à la conclusion que non seulement la DMO, mais également le TBS prédisent la survenue de fractures de fragilité, et que la combinaison du TBS et de la DMO améliore significativement la prédiction.
L’Étude OPUS (16) révèle dans un sous-groupement de 1.007 femmes ménopausées âgées de plus de 55 ans, fracturées, recrutées pendant plus de 6 ans dans 5 centres que :
- La performance de TBS est significativement meilleure que la DMO lombaire pour prédire l’apparition de fractures ostéoporotiques.
- Pour les fractures vertébrales radiographiques, le TBS et la DMO prédisent la fracture de façon identique. La combinaison des deux paramètres augmente significativement la prédiction.
Conclusion
Actuellement, les principales étapes du diagnostic de l’ostéoporose comportent une évaluation du risque de fracture (informations obtenues par questionnaire et intégrant les facteurs cliniques de risque de fracture et de chute), et la mesure de la densité osseuse réalisée aux deux sites anatomiques principaux. C’est dans ce contexte clinique que le TBS s’insère et plus précisément en complétant l’évaluation osseuse réalisée par la DMO en y ajoutant la dimension de qualité osseuse.
Le TBS est utile dans les cas cliniques où la DMO atteint ses limites. En tant que mesure de la qualité osseuse, il expliquerait la fragilité de l’os de ces patients qui ont pourtant une DMO assez haute. Un patient avec une DMO abaissée et un TBS haut sera moins à risque de fracture qu’un patient avec une DMO abaissée et un TBS faible.
Le TBS trouve son utilité dans les cas où la DMO est insuffisante pour prédire le risque fracturaire et où le recours aux facteurs dits de prédiction (FRAX®) est indiqué.
Avec tous ces éléments, le clinicien pourra adapter la stratégie de dépistage plus aisément et proposer ou non un traitement, DMO seule, DMO+FRAX®, DMO+TBS, DMO+FRAX®+TBS.
Date de soumission :
15 Juillet 2018.
Liens d’intérêts :
Les auteurs déclarent ne pas avoir de liens d’intérêts.
Références
- WHO Study Group (1994) Assessment of fracture risk and its appli- cation to screening for postmenopausal osteoporosis. World Health Organ Tech Rep Ser.
- Kanis JA, on behalf of the World Health Organisation Scientific Group. Assessment of osteoporosis at the primary health care level. WHO Collaborating Centre for Metabolic Bone Diseases, University of Sheffield 2007. ]
- Hammoumraoui. N. Facteurs de risque de fractures chez les femmes ménopausées dans la localité de Douéra. Thèse 2012.
- Seeman E, Delmas PD N Engl J Med 2006 Pothuaud L, Carceller P, Hans D. Correlations between grey-level variations in 2D projection images (TBS) and 3D micro architecture: Applications in the study of human Trabecular bone micro architec- ture. Bone 2008; 42:775-87].
- Winzenrieth R.et al. JCD 2012
- Hans D et al. JCD 2011
- Roux JP. Et al Osteoporosis Int 2012. 23: (Suppl. 2): S85-386; P597
- Silva BC, Leslie WD, Resch H, et al. Trabecular bone score: A non-invasive analytical method based upon the DXA image. J Bone Min Res 2014; 29:518-30
- Bousson V, Bergot C, Sutter B, Levitz P, Cortet B. Trabecular bone score (TBS): available knowledge, clinical relevance, and fu- ture prospects. Osteoporos Int 2012; 23:1489-501
- Bousson V, Bergot C, Sutter B et al. Trabecular Bone Score: where are we now? Joint Bone Spine 2015; 82(5):320-5.
- Hans D, Guertzen AL, Krieg MA, Leslie WD. Bone micro architecture assessed by TBS predicts osteoporotic fractures inde- pendent of bone density: The Manitoba study. J Bone Miner Res. 2011; 26(11):2762–9.
- Silva BC, Leslie WD, Resch H, Lamy O, Lesnyak O, Binkley N
- et al. Trabecular bone score: a noninvasive analytical method based upon the DXA image. J Bone Miner Res. 2014;29(3):518– 30.
- La cohorte OstéoLaus: évaluation des outils de routine cli- nique pour la prédiction de la fracture ostéoporotique
- Leslie WD, Aubry-Rozier B, Lamy O, Hans D; Manitoba Bone Density Program. TBS (Trabecular bone score) and dia- betes-related fracture risk. J. Clin Endocrinol Metab.2013 Feb; 98 (2):602-9. Doi: 10.1210/jc.2012-3118. Epub 2013 Jan 22.
- Briot K, Paternotte S, Kolta S, Eastell R, Reid DM, Felsen- berg D, Glüer C, Roux. Added value of Trabecular bone score to bone mineral density for prediction of osteoporotic fractures in post menopausal women: The OPUS Study Bone 2013.