Dr N. DJAMI TEMIM*, Pr R. AMRANE, Pr A. FISSAH. Maître-assistante, (Service de Pneumologie, CHU Bab El Oued, Alger)
Résumé : L’hypertension Artérielle Pulmonaire (HTAP) est une maladie rare et grave caractérisée par une élévation persistante des résistances vasculaires pulmonaires entrainant à long terme une défaillance cardiaque droite. L’HTAP correspond au groupe 1 de la classification des HTP et présente une grande diversité étiologique mais avec des similitudes physiologiques et histopathologiques permettant l’utilisation des mêmes traitements spécifiques. L’échocardiographie est l’examen de référence pour le dépistage et la confirmation diagnostique nécessite la réalisation d’un cathétérisme cardiaque droit. Plusieurs essais ont montré l’efficacité des traitements spécifiques de l’HTAP, qui ont permis l’amélioration de la qualité de vie. L’HTAP nécessite une prise en charge dans des centres de référence et de compétences.
Mots-clés : HTAP, résistances vasculaires, cathétérisme, NYHA, TDM6, prostacyclines.
Abstract : PAH is a rare and severe disease characterized by a persistent elevation of pulmonary vascular resistance leading to long-term heart failure. PAH corresponds to group 1 of the classification of PH and has a great etiological diversity but with physiological and histopathological similarities allowing the use of the same specific treatments. The echography of the heart is the relevant examination for the detection. The diagnosis confirmation requires a right cardiac catheterization. Several trials have shown the effectiveness of specific treatments for PAH, which have improved the quality of life. PAH requires care in referral and skills centers.
Key-words : PAH, vascular resistances, catheterization, NYHA, TDM6, prostacyclines.
Introduction :
hypertension artérielle pulmonaire (HTAP) est une maladie rare et sévère. Elle est liée à l’augmentation progressive des résistances vasculaires pulmonaires aboutissant au développement de l’insuffisance cardiaque droite et au décès.
L’HTAP peut être secondaire à plusieurs conditions cliniques ou idiopathique mais caractérisée par une physiopathologie proche et notamment un remodelage intense des artères pulmonaires de petits calibres. Ces dernières années, l’HTAP a connu de nombreuses avancées thérapeutiques qui ont permis d’améliorer sa survie, néanmoins son pronostic reste encore réservé.
Définition
l’HTAP est définie par une pression artérielle pulmonaire moyenne supérieure ou égale à 25 mm Hg, une Pression Capillaire Pulmonaire (PCP) inférieure ou égale à 15 mm Hg (télé-expiratoire) et des résistances vasculaires pulmonaires (RVP) supérieures à 3 unités Wood mesurées au moment du cathétérisme cardiaque droit et au repos (figure 1).
Le terme « HTP » désigne toute élévation de la pression artérielle pulmonaire supérieure ou égale à 25 mm hg objectivée lors du cathétérisme cardiaque droit.
| Définition | Groupe d’HTP | |
| HTP | PAPm ≥ 25 mmHg | Tous les groupes |
| HTP pré-capillaire | PAPm ≥ 25 mmHg PAPO ≤ 15 mmHg | 1. HTAP (avec RVP > 3 UW) HTP associée aux maladies respiratoires chroniquesHTP thromboembolique chroniqueHTP de mécanismes incertains et/ou multiples |
| HTP post-capillaire HTP post-capillaire isolée HTP post et pré-capillaire combinée | PAPm ≥ 25 mmHg PAPO > 15 mmHg GPD < 7 mmHg et/ou RVP ≤ 3 UW GPD ≥ 7 mmHg et/ou RVP > 3 UW | 2. HTP des cardiopathies gauches 5. HTP de mécanismes incertains et/ou multiples |
Classification
Une classification clinique internationale des HTP a été adoptée en 1998 puis actualisée entre 2013 et 2015 et a permis d’individualiser cinq groupes d’HTP (figure 2). La connaissance de cette classification clinique est indispensable car elle guide la stratégie diagnostique et thérapeutique.
Groupe 1 : HTAP. C’est une HTP de type pré-capillaire sur le plan hémodynamique. Elle comprend des conditions variables et hétérogènes mais dont le profil clinique, hémodynamique et pathologique est comparable. Ces différentes conditions sont caractérisées par des anomalies histologiques associant hypertrophie de la média, une proliftes conditions sont caractérisées par des anomalies histologiques associant hypertrophie de la média thérapeutique.e artproliftes conditions sont caractérisées par des anomla thrombose in situ.
Elle peut être idiopathique sans facteur identifié, héritable avec des mutations géniques ou secondaires à des médicaments (anorexigènes notamment), des connectivites, une hypertension portale, une cardiopathie congénitale, une infection par le VIH ou une bilharziose.
C’est la pathologie où des progrès thérapeutiques considérables ont été atteints au cours de la dernière décade, et qui peut être traitée par le traitement spécifique. Seule cette entité sera traitée dans cet article.
Groupe 2 : HTP des maladies cardiaques gauches. C’est la forme la plus fréquente, caractérisée par une HTP post capillaire, c’est-à-dire une pression capillaire pulmonaire supérieure à 15mm hg.
Groupe 3 : HTP des maladies respiratoires chroniques ou associées à une hypoxie chronique.
Groupe 4 : HTP thromboembolique chronique et autres obstructions artérielles pulmonaires
Groupe 5 : HTP de mécanismes multifactoriels ou incertains.
Groupe 1. Hypertension artérielle pulmonaire (HTAP)
- Idiopathique
- Héritable
- BMPR2
- ALK1, ENG, SMAD9, CAV1, KCNK3
- Cause inconnue
- Induite par des médicaments ou es toxiques
- Associée à :
- Connectivites
- Une infection par le virus de l’immunodéficience humaine (VIH)
- Hypertension portale
- Cardiopathies congénitales
- Bilharziose
Groupe1’. Maladie veino-occlusivepulmonaireet/ou hémangiomatose capillaire pulmonaire
- Idiopathique
- Héritable (mutations d’EIF2AK4, etc.)
- Induite par des médicaments, toxiques ou irradiations,
- Associée à :
- Connectivites
- Infection par le VIH
Groupe1”.HTPdunouveauné
Groupe2.HTPdescardiopathiesgauches
- Dysfonction systolique
- Dysfonction diastolique
- Valvulopathies
- Obstacle gauche congénital ou acquis et cardiomyopathies congénitales
- sténose des veines pulmonaires, congénitale ou acquise
Groupe 3. HTP des maladies respiratoires et/ou à une hypoxémie chronique
- Bronchopneumopathie chronique obstructive (BPCO)
- Maladie pulmonaire interstitielle
- Autres maladies pulmonaires avec profil restrictif, obstructif ou mixte
- Syndrome d’apnées du sommeil
- Syndrome d’ hypoventilation alvéolaire
- Exposition chronique aux hautes altitudes
- Anomalies du développement pulmonaire
Groupe 4. HTP post-embolique et autres obstructions des artères pulmonaires
- HTP thromboembolique chronique
- Autres obstructions artérielles pulmonaires :
- Angiosarcome
- Autres tumeurs intravasculaires
- Artérite
- Sténoses artérielles pulmonaires congénitales
- Parasites (hydatidose)
Groupe 5. HTPde mécanismes multifactoriels ou incertains
- Troubles hématologiques : anémie hémolytique chronique, syndrome myéloprolifératif, splénectomie
- Troubles systémiques : sarcoïdose, histiocytose à cellules de Langerhans pulmonaire, lymphangioléiomyomatose, neurofibromatose, vascularite
- Troubles métaboliques : glycogénose, maladie de Gaucher, dysthyroïdie
- Divers : obstruction tumorale, médiastinite fibrosante, insuffisance rénale chronique, hypertension pulmonaire segmentaire
Figure 2 : Classification clinique des hypertensions pulmonaires (HTP) ESC/ERS pulmonary hypertension guidelines 2015
ALK1: Activin-Like Receptor Kinase 1 ; BMPR2 : Bone Morphogenetic Protein Receptor, type 2 ;
CAV1 : cavéoline 1 ; ENG : endogline
Épidémiologie de l’HTAP
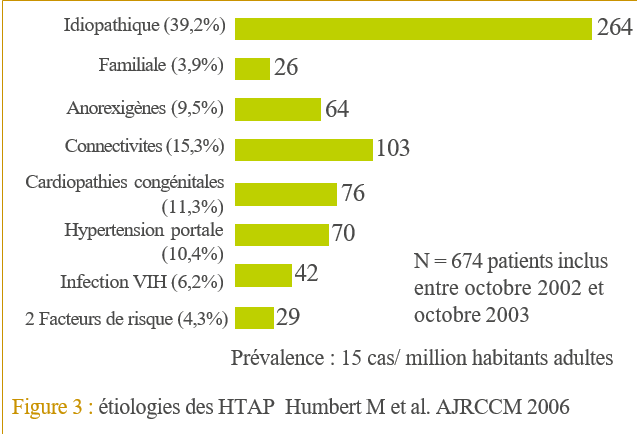
Différents registres ont estimé la prévalence de l’HTAP à 15 cas/ 1 million d’adultes et l’incidence à 2,4 cas/ 1 million/ an. Le sexe ratio femme / homme était de 1,9 et l’âge moyen est de 50 +/- 15 ans pour les deux sexes. Avant l’ère des traitements spécifiques, 48% des patients atteints d’HTAP idiopathique (HTAPi) décèdent dans les 2,8 années qui suivent le diagnostic. Sur le registre français, la survie à un an des cas incidents et prévalents des cas d’HTAP et d’HTAPi sont respectivement de 87% et de 83%, elle est de 76% et 67% à 2 ans et de 67% et 48% à 5 ans. Sur le registre américain, la survie à un an est de 85% et 91%, elle est de 68% et 74% à 3 ans.
La répartition des étiologies, selon le registre français d’HTAP, est représentée dans la figure 3.
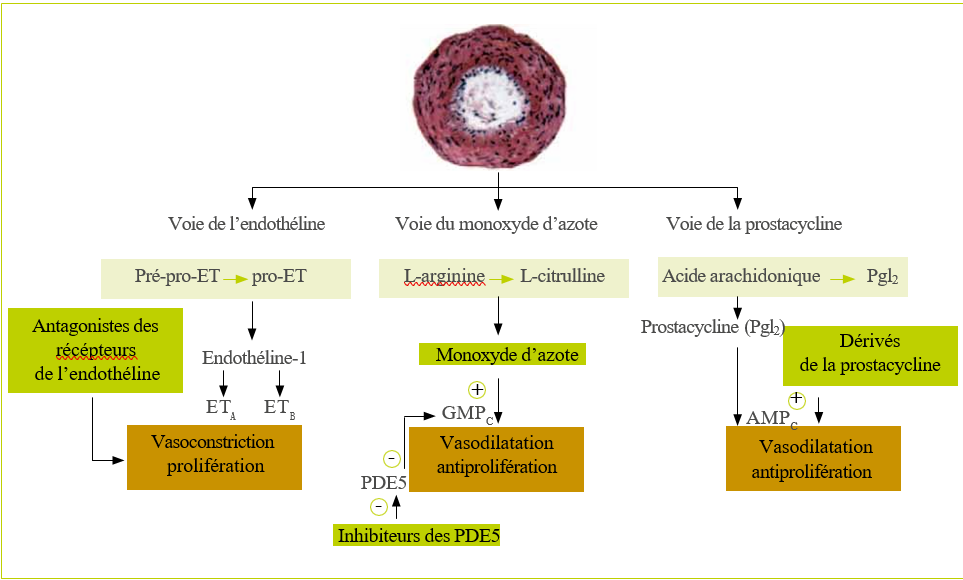
Physiopathologie de l’HTAP
- La vasoconstriction constitue un phénomène précoce impliqué dans la genèse de l’HTAP.
- La dysfonction endothéliale associée aux anomalies musculaires lisses vasculaires pulmonaires est un élément central dans l’apparition de l’HTAP par le biais du remodelage vasculaire.
- Le déséquilibre de production de médiateurs endothéliaux favorisant la vasoconstriction et surtout la prolifération musculaire lisse et endothéliale (diminution de la production des médiateurs vasodilatateurs comme le NO ou prostacyclines et surproduction de vasoconstricteurs comme l’endothéline 1) figure 4.
- Ces données physiopathologiques sont la base des cibles thérapeutiques de l’HTAP.
La vasoconstriction constitue un phénomène précoce impliqué dans la genèse de l’HTAP.
- La dysfonction endothéliale associée aux anomalies musculaires lisses vasculaires pulmonaires est un élément central dans l’apparition de l’HTAP par le biais du remodelage vasculaire.
- Le déséquilibre de production de médiateurs endothéliaux favorisant la vasoconstriction et surtout la prolifération musculaire lisse et endothéliale (diminution de la production des médiateurs vasodilatateurs comme le NO ou prostacyclines et surproduction de vasoconstricteurs comme l’endothéline 1) figure 4.
- Ces données physiopathologiques sont la base des cibles thérapeutiques de l’HTAP.
Manifestations cliniques
Il n’existe pas de signes cliniques spécifiques de l’HTAP. La dyspnée d’effort est le signe le plus souvent retrouvé, présent chez plus de 95 % des patients. Elle est progressive et souvent négligée ce qui entraine un retard au diagnostic de la maladie. D’autres signes peuvent la révéler aussi, comme les lipothymies ou syncopes d’effort, les douleurs thoraciques, les palpitations, les hémoptysies et les signes d’insuffisance cardiaque droite.
L’examen clinique peut retrouver une augmentation de la composante pulmonaire de B2, un souffle d’insuffisance tricuspidienne ou pulmonaire, des râles crépitants (maladie veino-occlusive, pathologie interstitielle), et un hippocratisme digital (cardiopathies congénitales, maladie veino-occlusive). Il recherchera des signes d’atteinte extrapulmonaire pouvant orienter vers une étiologie de cette HTAP (sclérodermie …).
Diagnostic
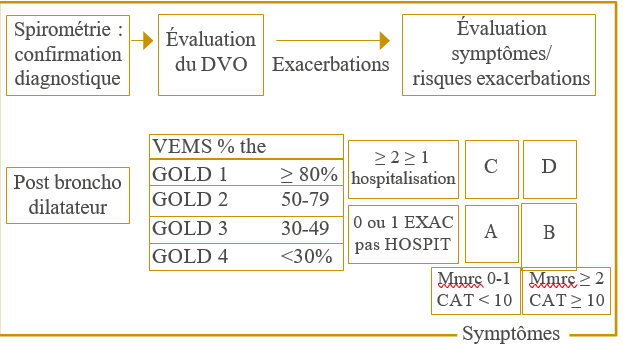
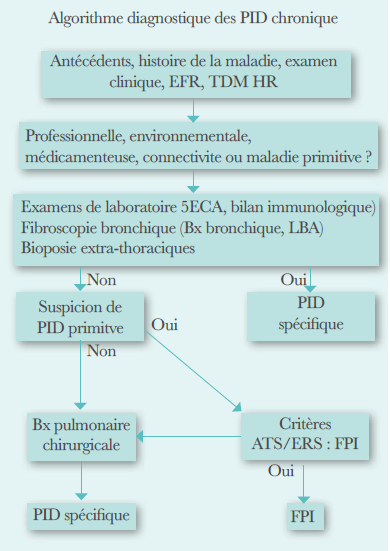
La démarche diagnostique comporte trois étapes :
- Détecter l’HTP
- Classer l’HTP
- Evaluer la sévérité
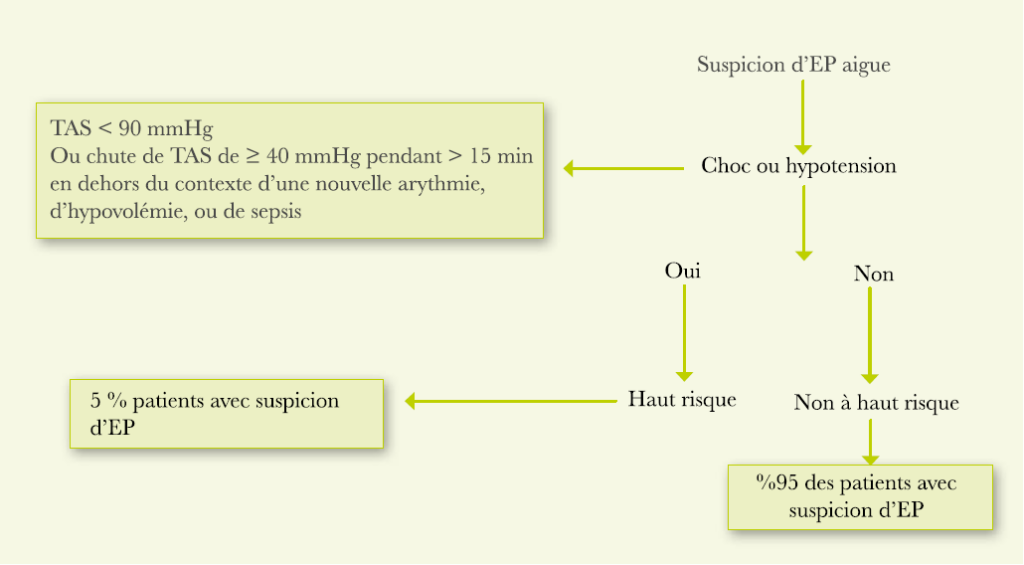
Détecter et confirmer l’HTP
Echocardiographie couplée au doppler (image1) : l’examen de référence pour le dépistage de l’HTP. Elle permet d’estimer la pression artérielle pulmonaire systolique (PAPs) par la mesure de la vitesse du flux d’insuffisance tricuspide (VmaxIT). Elle permet aussi de détecter l’HTP sur des données morphologiques du cœur droit (dilatation des cavités droites, septum inter ventriculaire paradoxal), peut parfois être une aide dans le diagnostic étiologique, en mettant en évidence une cardiopathie congénitale ou une insuffisance cardiaque gauche.
Les recommandations actuelles proposent de classer la probabilité d’HTP en :
- Faible si la VmaxIT est inférieure ou égale à 2,8 m.s-1
- Intermédiaire si la VmaxIT est entre 2,9 et 3,4 m.s-1 sans autres signes échographiques évocateurs d’HTP.
- Élevée si la VmaxIT est entre 2,9 et 3,4 m.s-1 et qu’il existe d’autres signes échographiques évocateurs d’HTP.
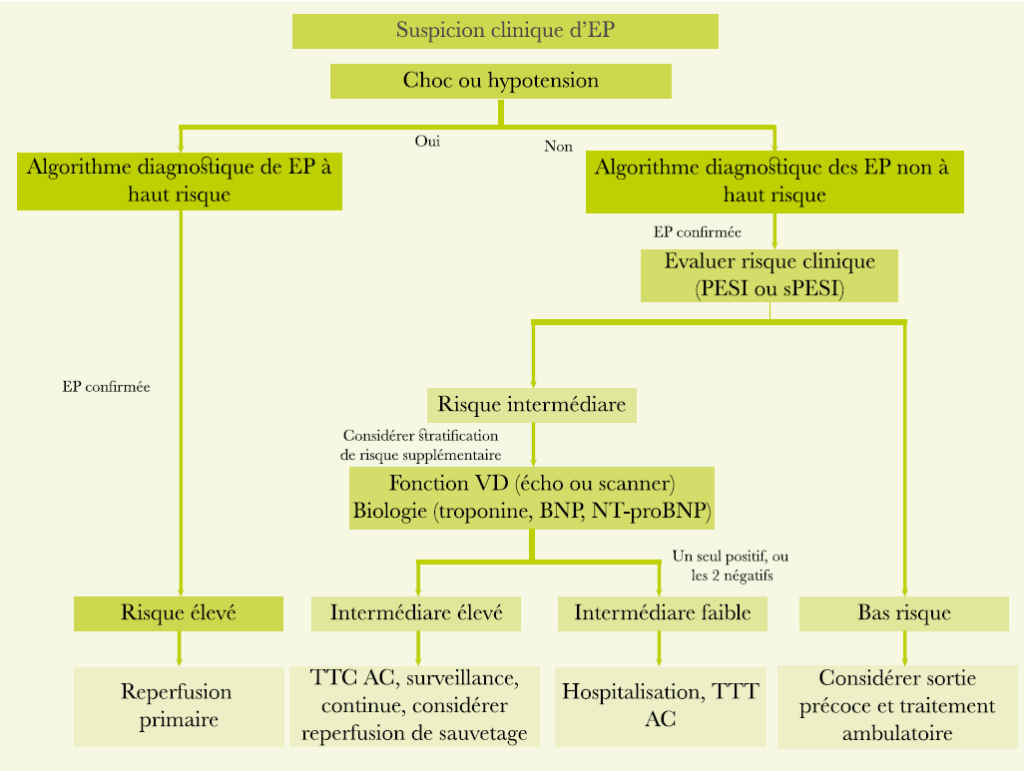
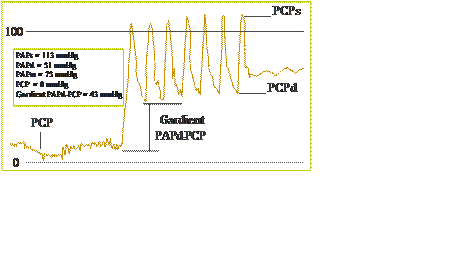
Le cathétérisme cardiaque droit :
C’est l’examen de référence pour confirmer le diagnostic, lorsque la PAPm est supérieure ou égale à 25 mmhg. Il détermine le type (pré-capillaire ou post-capillaire), mesure le débit cardiaque et les résistances pulmonaires. La mesure de la pression moyenne d’occlusion de l’artère pulmonaire(PAPO) doit être soigneuse, qui lorsqu’elle est supérieure à 15 mmhg est en faveur d’une origine cardiaque gauche. Il permet de réaliser le test de vasoréactivité, avec le monoxyde d’azote. En cas de positivité de ce dernier, les patients pourront bénéficier d’un traitement par inhibiteurs calciques. Le cathétérisme cardiaque est réalisé si la probabilité echocardiographique est élevée (image 2).
Bilan en vue d’une classificaton de l’HTP
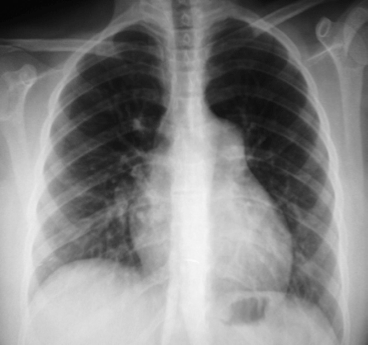
- Radiographie thoracique (image 3) : dans 90% des cas d’HTAP idiopathique la radiographie thoracique est pathologique et retrouve une dilatation des branches proximales des artères pulmonaires et une augmentation de l’indice cardiothoracique. Elle permet de rechercher d’éventuelles atteintes parenchymateuses pouvant évoquer certaines étiologies comme la maladie veino-occlusive.
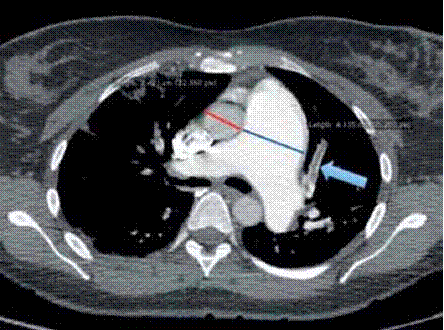
Angioscannerthoracique(image4):permet de suspecter ou confirmer une maladie thromboembolique chronique, d’évoquer une MVO et d’identifier les signes d’une pathologie pulmonaire chronique .
- La scintigraphie pulmonaire de ventilation et de perfusion : indispensable pour le diagnostic d’une maladie thromboembolique chronique (groupe 4).
- les explorations fonctionnelles respiratoires (EFR). Elles doivent comprendre la mesure de la DLCO et une gazo-métrie sanguine pour détecter une pathologie respiratoire chronique. L’EFR est souvent normale au cours de l’HTAPi.
- Bilan d’auto-immunité. Il permet de dépister une éventuelle connectivite.
- Echographie hépatique : L’échographie hépatique est réalisée pour rechercher des arguments en faveur d’une HTP porto-pulmonaire.
- Sérologie HIV : elle est systématiquement effectuée.
Au terme de ce bilan, et en l’absence d’un facteur étiologique, l’HTAP est dite idiopathique.
L’HTAP est héritable si des mutations du gène BMPR2 sont retrouvées.
HTAP induite par une drogue ou une toxine : le tableau 1 résume les principaux médicaments susceptibles d’induire une HTAP et le niveau de risque pour chaque médicament.
| Niveau de risque | Définition | Médicaments et toxiques en cause |
| Certain | Association fondée sur l’apparition d’une épidémie ou sur les résultats d’une vaste étude épidémiologique multicentrique | Aminorex |
| Fenfluramine | ||
| Dexfenfluramine | ||
| Benfluorex | ||
| Huile de colza | ||
| Inhibiteurs sélectifs de la recapture de la sérotonine | ||
| Probable | Association fondée sur les résultats d’une étude monocentrique cas témoin ou sur plusieurs séries de cas | Amphétamines |
| Méthamphétamines | ||
| L-tryptophane | ||
| Dasatanib | ||
| Possible | Médicaments aux mécanismes d’action similaires à ceux des catégories « certain » ou « probable » mais non encore étudiés | Cocaïne |
| Phénylpropanolamine | ||
| Millepertuis | ||
| Agents de chimiothérapie | ||
| Interférons α et β | ||
| Dérivés d’amphétamines | ||
| Peu probable | Association non confirmée par une étude épidémiologique | Contraceptifs oraux |
| Estrogènes | ||
| Tabac |
HTAP associée des maladies du tissu conjonctif : la sclérodermie est le plus souvent associée à une HTAP. Son pronostic est plus sombre par rapport aux autres sous-groupes d’HTAP. Par conséquent, son dépistage est systématiquement fait annuellement.
HTAP associée à l’infection par le VIH : complication rare avec une prévalence de 0,5%. Son pronostic s’est beaucoup amélioré depuis l’introduction des antirétroviraux et le traitement spécifique de l’HTAP.
HTAP associée à une cardiopathie congénitale : ces patients doivent être évalués dans des centres spécialisés afin de proposer le traitement adéquat (correction, traitement médical ou même transplantation).
HTAP associée à une schistosomiase : son mécanisme est multifactoriel impliquant l’hypertension porto-pulmonaire, l’inflammation due aux œufs de schistosoma et l’obstruction par les œufs. La mortalité peut atteindre 15% à 3 ans mais les traitements spécifiques de l’HTAP semblent améliorer le pronostic.
La maladie veino-occlusive et hémangiomatose capillaire pulmonaire : pathologies rare et graves, peut être sporadique ou héritable. Son pronostic est plus réservé que l’HTAPi et est caractérisée par une moins bonne réponse aux traitements spécifiques de l’HTAP.
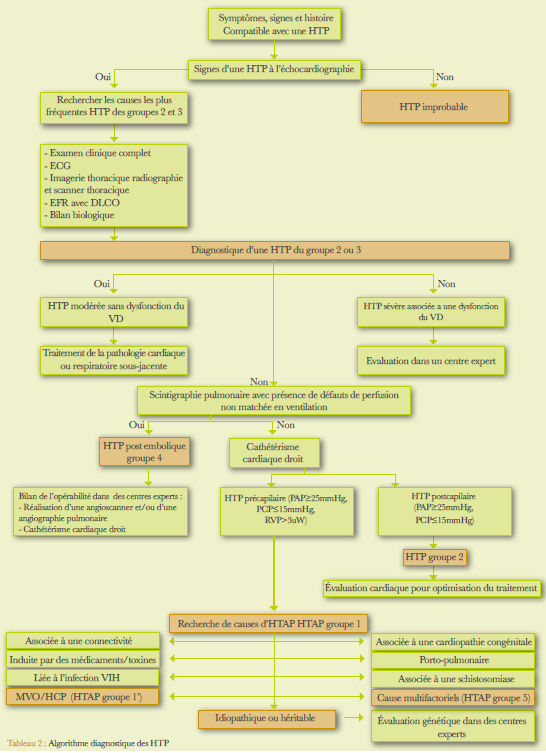
Les recommandations des sociétés européennes de cardiologie et de pneumologie ont proposé un algorithme diagnostique résumant les étapes de la démarche diagnostique (tableau 2)
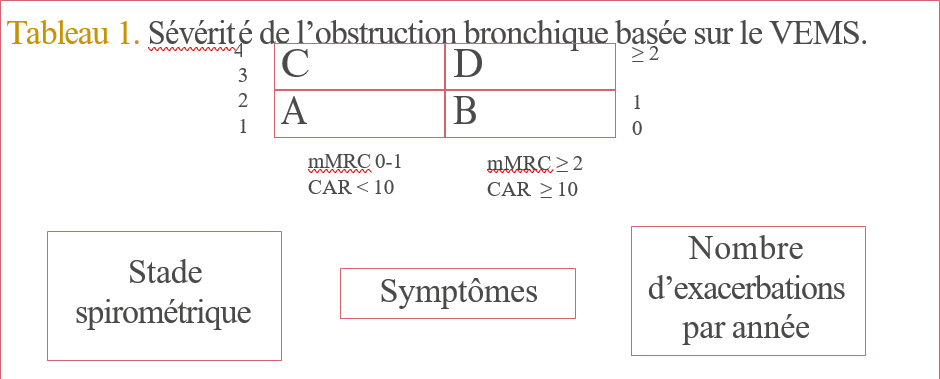
Évaluation de la sévérité
Étape importante de la prise en charge des malades atteints d’HTAP, puisque c’est à partir d’elle que découle le choix du traitement et l’évaluation de la réponse. Elle comporte un bilan clinique se basant sur la classe fonctionnelle de NYHA (tableau 3) adaptée aux patients HTAP. Les patients avec une classe fonctionnelle III ou IV ont une survie très inférieure à celle des patients en classe fonctionnelle I ou II. Les capacités à l’exercice évaluées par le test de marche de six minutes (TM6). Les paramètres échocardiographiques à la recherche d’un épanchement péricardique, l’évaluation de la surface de l’oreillette droite, l’index d’excentricité du ventricule gauche et le tricuspid annular plane systolic excursion (TAPSE) qui sont des facteurs pronostiques. Les biomarqueurs pronostiques dans l’HTAP sont représentés par BNP, NT-proBNP dont la concentration est corrélée à la symptomatologie, à l’hémodynamique du ventricule droit et à l’évolution sous traitement. Sur le plan hémodynamique, la mesure de la pression auriculaire élevée, d’un index cardiaque diminué sont des facteurs de mauvais pronostic.
| Classe I Patients atteints d’hypertension pulmonaire ne présentant pas de limitation de l’activité physique. Les activités physiques habituelles n’induisent pas de dyspnée ou de fatigue excessive, ni de douleurs thoraciques ou de sensations lipothymiques. Classe II Patients atteints d’hypertension pulmonaire, légèrement limités dans leur activité physique. Ces patients ne sont pas gênés au repos. Les activités physiques habituelles induisent une dyspnée ou une fatigue excessive, des douleurs thoraciques ou des sensations lipothymiques. Classe III Patients atteints d’hypertension pulmonaire, très limités dans leur activité physique. Ces patients ne sont pas gênés au repos. Les activités physiques même légères induisent une dyspnée ou une fatigue excessive, des douleurs thoraciques ou des sensations lipothymiques. Classe IV Patients atteints d’hypertension pulmonaire, incapables de mener quelque activité physique que ce soit sans ressentir de symptômes. Ces patients ont des signes d’insuffisance cardiaque droite. Une dyspnée et/ou une fatigue peut être présente même au repos. Le handicap est augmenté par n’importe quelle activité physique. |
Traitement
| Classe IPatients atteints d’hypertension pulmonaire ne présentant pas de limitation de l’activité physique. Les activités physiques habituelles n’induisent pas de dyspnée ou de fatigue excessive, ni de douleurs thoraciques ou de sensations lipothymiques.Classe IIPatients atteints d’hypertension pulmonaire, légèrement |
Ces 20 dernières années, les options thérapeutiques des patients atteints d’HTAP ont bien évolué afin d’améliorer leur survie et leurs qualité de vie.
Les traitements spécifiques de l’HTAP s’opposent aux effets délétères de la vasoconstriction, de l’obstruction vasculaire pulmonaire induite par le remodelage et la thrombose, et de l’insuffisance cardiaque droite.
Le traitement de l’HTAP comporte trois volets : (Tableau 4)
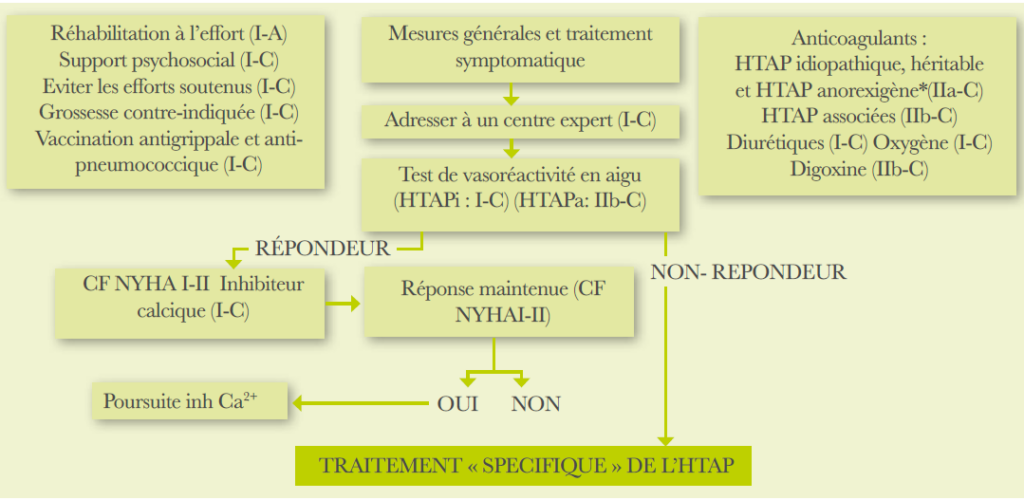
- Les mesures générales
- La réhabilitation à l’effort.
- Contre-indication de la grossesse ;
- Vaccination préventive antigrippale et anti-pneumococcique.
- Eviction des activités physiques intenses.
- Eviction des séjours en haute altitude et les voyages aériens.
- Soutien psychologique et social.
- Anesthésie locorégionale doit être privilégiée.
- Traitement symptomatique et vasodilatateur
- Traitement anticoagulant chez les patients avec HTAPi, HTAP héritable et HTAP liées à la prise d’anorexigènes.
- Traitement diurétiques en cas de signes d’insuffisance cardiaque droite.
- Antagonistes calciques : chez les patients répondeurs au test de vasoréactivité au NO.
- Oxygénothérapie en cas d’hypoxémie.
- Thérapeutiquescibléesdel’HTAP
- Dérivés de la prostacycline (PGI2)
- Epoprosténol
- Administré par voie intraveineuse et en milieu hospitalier, il est indiqué en cas d’HTAPi, héritable, associée à une connectivite ou la prise d’anorexigènes de classe fonctionnelle III ou IV de la NYHA.
- Analogues stables de la prostacycline Iloprost inhalé : utilisé à l’aide d’un nébuliseur à raison de 6 à 9 séances par jour, il est indiqué en cas d’HTAPi ou héritable de classe fonctionnelle III de la NYHA.
- Tréprostinil par voie sous cutanée, est indiqué en cas d’HTAPi ou héritable de classe fonctionnelle III de la NYHA.
- Agonistes sélectifs du récepteur de la prostacycline
- Sélexipag par voie orale en deux prises quotidiennes, est indiqué en cas d’HTAPi, héritable, associée à une connectivite ou à une cardiopathie congénitale simple corrigée, en classe fonctionnelle II, III ou IV.
- Antagonistes des récepteurs de l’endothéline (ARE)
- Bosentan actif par voie orale, est indiqué en cas d’HTAPi, associée à une connectivite ou un syndrome d’Eisenmenger en classe fonctionnelle III.
- Ambrisentan est indiqué en cas d’HTAPi, héritable, associée à une connectivite en classe fonctionnelle II ou III.
- Inhibiteurs de la phosphodiéstérase type 5 (iPDE-5)
- Sildénafil actif par voie orale à raison de 20 mg trois par jour, en cas d’HTAPi, héritable ou associée à une connectivite en classe fonctionnelle II ou III .
- Tadalafil prescrit à la dose de 40 mg par jour en une seule prise quotidienne par voie orale en cas d’HTAPi, héritable ou associée à une connectivite en classe fonctionnelle II ou III .
- En Algérie seuls le Bosentanle Sildénafil et l’Iloprost sont disponibles pour la prise en charge de cette maladie.
- Traitements combinés
- Le but est de cibler plusieurs voies physiopathologiques délétères afin d’associer les effets bénéfiques des médicaments. Une bithérapie peut être prescrite d’emblée ou d’une façonséquentielle, en cas de non réponse à un traitement initial. Plusieurs études ont monté l’efficacité de ces associations médicamenteuses notamment de la trithérapie d’emblée chez les patients sévères. Plusieurs études randomisées et contrôlées comparant divers traitements combinés à la monothérapie (étude BREATHE, étude STEP), ont montré soit une amélioration fonctionnelle ou hémodynamique ainsi que sur le retard de survenue de la dégradation clinique.
- Traitement non médicamenteux
- La transplantation est l’ultime recours en cas d’HTAP sévère ne répondant pas au traitement médical.
CONCLUSION
L’HTAP demeure grave avec un pronostic réservé malgré les progrès qu’elle a connu ces dernières années dans le développement de traitements spécifiques. L’information et la formation du personnel de santé est primordiale afin que le dépistage et le diagnostic soient précoces.Sa prise en charge doit être multidisciplinaire dans des centres de référence et de compétences .la transplantation reste le traitement curatif de cette maladie.
Bibliographie
- Pneumologie fondée sur les preuves 5ème Édition 2017
- La lettre du pneumologue, actualités sur l’HTP Vol. XVIII – N° 2 mars-avril 2015
- ESC/ERS GUIDELINES 2015
- D. Montani, A. Yaïci, X. Jaïs, B. Sztrymf, S. Cabrol, A. Hamid, F. Parent, O. Sitbon,
- P. Dartevelle, G. Simonneau, M. Humbert, hypertension artérielle EMC 6-024-A-90
- A. Huertas at Al, physiopathologie de l’hypertension artérielle pulmonaire : as- pects cellulaires et moléculaires, EMC 2014.
- O. Sanchez, M. Humbert, O. Sitbon, X. Jais, G. Simonneau, Diagnostic et prise en charge de l’hypertension pulmonaire en 2009. Commentaires sur les nouvelles recommandations de l’European Society of Cardiology (ESC) et de l’European Respi- ratory Society (ERS), RMR (2010) 27, 141-150
- Andrei Seferian, Gerald Simonneau, Hypertension pulmonaire : définition, dia- gnostic et nouvelle classification, Presse Med. 2014;43 :935-944
- David Montani, Ari Chouat, Diagnostic et classification de l’hypertension pulmo- naire, Presse Med 2010;39 :153-1515.
- Marius M. Hoeper, Definitions and Diagnosis of Pulmonary Hypertension Journal of the American College of Cardiology, Vol.62 ,No.25,supplD,2013
- D. Natali et al, Exploration d’une hypertension pulmonaire, Rev. Pneumologie clinique (2008)64 ,15-161
- O. Sanchez et al, Imagerie de l’hypertension artérielle pulmonaire , Rev. Mal Respir. 2007 ; 24 :155-66
Contrôlez vos connaissances !
- L’HTAP fait partie du groupe 4 de la classification des HTP
- vrai
- faux
- l’HTP pré-capillaire est définie par :
A/PAPm≥25 mmhg, PCP≥15 mmhg
B/PAPm≥25 mmhg, PCP≤15 mmhg
C/PAPm≤25 mmhg, PCP≤15 mmhg
3/chez une patiente qui présente une HTAP quelle précaution doit –on prendre ?
4/ tous ces traitements peuvent êtres prescrits en cas d’HTAP sauf un lequel :
- Sildénafil
- Iloprost
- Benflurex
- Bosentan
- Tadalafil