A. KHELLAF ; M. SEMROUNI ; Z. ARBOUCHE. Service d’Endocrinologie-Diabétologie CHU Beni Messous, Alger.
Résumé : L’arsenal thérapeutique du diabète de type 2 s’est enrichi ces dernières années de plusieurs molécules. Celles-ci présentent certains bénéfices comparées aux anciennes classes thérapeutiques sans pour autant les détrôner. La classe des incrétino-mimétiques offre l’avantage d’un effet neutre voire favorable sur le poids et d’absence de risque hypoglycémique.
Mots-clés : Antidiabétiques, incrétino-mimétiques, inhibiteurs de la DPP-4, analogues du GLP1
Abstract : The armamentarium for type 2 diabetes has been enriched in recent years of several molecules. These have some benefits compared to the old therapeutic classes without unseat them. The class of incretinmimetics offers the advantage of a neutral or favorable effect on the weight and absence of hypoglycemic risk.
Introduction :
Le diabète de type 2 est une maladie due à une résistance à l’action de l’insuline (insulino-résistance) associée à une diminution de la capacité sécrétoire des cellules bêta du pancréas s’aggravant avec le temps. Cette altération de la sécrétion de l’insuline est considérée comme le principal responsable de la détérioration du contrôle glycémique au cours du temps, obligeant le médecin à une ascension thérapeutique régulière afin d’arriver aux objectifs glycémiques. Si la Metformine et les sulfamides hypoglycémiants ont toujours leur place dans la stratégie thérapeutique du diabétique de type 2, d’autres molécules ont fait leur apparition sur le marché sans pour autant se substituer complètement aux anciennes thérapeutiques. Nous aborderons dans cet article la classe des incrétino-mimétiques qui comprend deux types de molécules : les inhibiteurs de la DPP-4 et les analogues du GLP1.
Qu’est ce qu’une incrétine ?
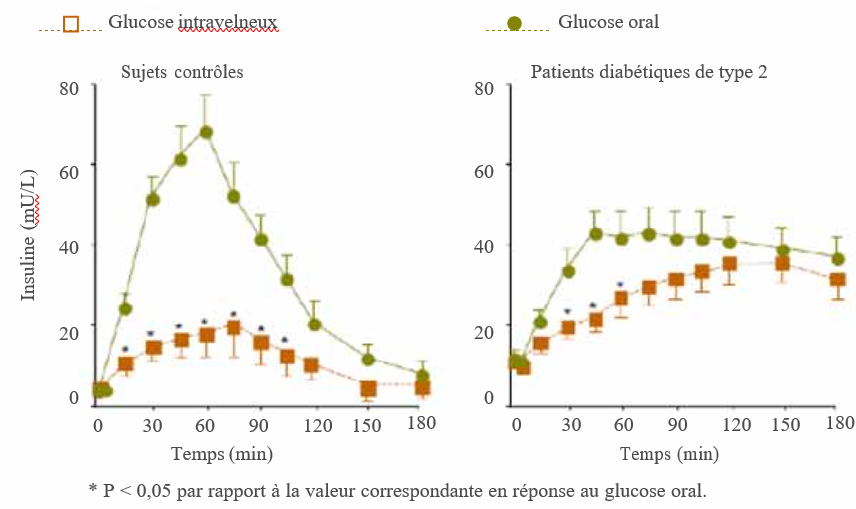
Il a été noté depuis le début du 20ème siècle que la prise orale d’une quantité de glucose entraine une réponse insulino-sécrétoire plus importante que l’administration intraveineuse de la même quantité de glucose. Autrement dit, le glucose est plus efficace pour faire sécréter de l’insuline quand il passe d’abord par le tube digestif. Ceci a été appelé effet « incrétine ». Cet effet est dû à l’action de deux hormones peptidiques, sécrétées par l’intestin en réponse à la prise alimentaire et qui amplifient l’effet stimulant du glucose sur l’insulinosécrétion. Ce sont le GIP (Glucose-dépendent insulinotropic peptide) et le GLP1 (Glucagon-Like peptide 1). On estime que 50 à 60% de l’insuline sécrétée au cours du repas résulte de cet effet incrétine.
Une fois sécrétées dans la circulation générale, ces deux hormones sont rapidement dégradées par une enzyme : la DPP-4 (dipeptidyl peptidase 4) L’action de ces incrétines et en particulier du GLP1 ne se limite pas au pancréas. En effet, celui-ci ralentit la vidange gastrique et diminue l’appétit par une action centrale.
Il a été retrouvé dans le diabète de type 2 une diminution de l’effet incrétine (Figure 1). Ceci est dû à la diminution de l’efficacité du GIP associée à une diminution des taux circulants du GLP1. Pour pallier cette carence de l’effet des incrétines, deux solutions sont à l’heure actuelle proposées.
- L’inhibition de l’enzyme qui détruit les incrétines physiologiques ; ce sont des inhibiteurs de la DPP-4.
- Soit un agoniste du récepteur du GLP1 qui résiste à l’action de la DPP-4, ce sont les analogues du GLP-1.
Ces deux classes thérapeutiques regroupées sous le nom d’incrétino-mimétiques présentent des similitudes mais aussi des différences et des limites respectives.
Les inhibiteurs de la DPP-4 : appelés les Gliptines
La Sitagliptine, la Vildagliptine, la Saxagliptine, l’Alogliptine et la Linagliptine sont les inhibiteurs de la DPP-4 développés et commercialisés dans le monde.
La Sitagliptine, commercialisée sous le nom de Januvia® est la seule gliptine disponible en Algérie. Elle a obtenu son autorisation de mise sur le marché (AMM) mais n’est pas encore remboursée.
Elle se présente sous forme de comprimés dosés à 100 mg avec une excellente biodisponibilité, non influencée par l’alimentation et une demi-vie longue. Elle est donc administrée en une prise unique quotidienne indépendamment du moment du repas. Son élimination est majoritairement rénale
La stimulation de l’insulinosécrétion par une gliptine est gluco-dépendante. En l’absence d’hyperglycémie il n’y a pas de stimulation de l’insulinosécrétion.
La sitagliptine a obtenu une AMM pour les indications suivantes :
En monothérapie orale : chez les patients insuffisamment contrôlés par le régime alimentaire et l’exercice physique seuls, lorsque la metformine est contre indiquée ou n’est pas tolérée.
En bithérapie orale : en association avec la metformine ou avec le sulfamide hypoglycémiant (lorsque la metformine est contre indiquée ou non tolérée)
En trithérapie : en association avec la metformine et un sulfamide hypoglycémiant. La sitagliptine peut être aussi associé à l’insuline.
Sa posologie est d’un comprimé de 100 mg une fois par jour, indépendamment de l’heure du repas.
Chez les patients présentant une insuffisance rénale légère (clairance de la créatinine ≥ 50 ml/mn), aucune adaptation posologique n’est nécessaire. Elle n’est pas recommandée chez les patients présentant une insuffisance rénale modérée à sévère car le dosage de Sitagliptine approprié à ces patients – qui est de 50 mg – n’est pas disponible en Algérie.
Ces médicaments agissent surtout sur la glycémie post prandiale, ils entrainent une baisse de l’HbA1c de 0,7 à 0,8%.
Contrairement aux autres insulino-sécréteurs par voie orale, les inhibiteurs de la DPP4 n’entrainent pas de prise pondérale. En effet les différentes études ont montré un effet neutre sur le poids.
Les inhibiteurs de la DPP4 sont plutôt bien tolérés, une augmentation de la fréquence des rhinopharyngites et des infections des voies respiratoires supérieures a été notée au début du traitement, sans gravité, ainsi que des céphalées. Comme la stimulation de l’insulino sécrétion par les gliptines ne se fait qu’en présence d’hyperglycémie, il n’y a pas de risque d’hypoglycémie, sauf en cas d’association à un sulfamide hypoglycémiant ou à l’insuline. Une réduction de la posologie du sulfamide et de l’insuline doit donc être envisagée lors de l’introduction d’une gliptine en association avec ces thérapeutiques.
Analogues du GLP1 :
Le premier analogue du GLP développé est l’Exenatide (Byetta®) suivi du Liraglutide puis du Lixisénatide (Lixu-mia®).
Le Liraglutide, commercialisé sous le nom de Victosa® est le seul analogue du GLP1 disponible en Algérie. Lui aussi a obtenu l’autorisation de mise sur le marché mais n’est pas encore remboursé.
Il se présente sous forme de solution injectable, dans des stylos pré-remplis, administrée en injection sous cutanée au niveau des bras, cuisses et abdomen, une fois par jour, de préférence à heure fixe et indépendamment du repas. Afin de diminuer les effets secondaires digestifs, il est recommandé d’initier le traitement à doses progressives, à raison de 0,6 mg par jour pendant au moins une semaine avant d’atteindre la dose thérapeutique qui est de 1,2 mg par jour. Si l’équilibre glycémique est jugé non satisfaisant, cette dose pourra être augmentée à 1,8 mg par jour sans la dépasser.
Contrairement à l’insuline, le traitement par analogues injectables du GLP1 ne nécessite pas d’auto-surveillance glycémique pour l’ajustement des doses. Il n’existe pas aussi de risque hypoglycémique vu que la stimulation de l’insulinosécrétion est gluco-dépendante. Néanmoins, l’association à un sulfamide hypoglycémiant augmente le risque d’hypoglycémie. La dose de sulfamide doit donc être réduite voire même arrêtée lors de l’introduction d’un traitement par analogue du GLP1.
Il peut être administré en association avec la Metformine et/ou un Sulfamide hypoglycémiant (en bi ou en tri thérapie).
La baisse de l’HbA1c sous ce traitement est de l’ordre de 1%.
Le principal avantage des analogues du GLP1 est la réduction pondérale qu’ils entrainent et qui est de l’ordre de 2 à 3 Kg. Elle est dose dépendante. Elle s’explique par l’effet satiétogène central du GLP1.
Une enquête descriptive réalisée en Algérie sur un échantillon de 1317 patients traités par Liraglutide a montré une baisse moyenne de l’HbA1c de 1,77% en 6 mois et une perte pondérale de 5,8Kg.
Le traitement par analogues du GLP1 s’accompagne aussi d’une amélioration du profil lipidique avec une baisse des triglycérides et une augmentation du HDLc, ainsi qu’une baisse de la pression artérielle.
Les analogues du GLP1 donnent des effets secondaires gastro-intestinaux fréquents à type de : nausées, diarrhées, vomissements, constipation, douleurs abdominales et dyspepsie. Ces effets sont dose dépendants, surviennent surtout en début de traitement et s’atténuent en général en quelques jours à quelques semaines avec la poursuite du traitement. Leur fréquence peut être réduite avec l’introduction du traitement à doses progressives comme expliqué précédemment. Des cas de pancréatite aiguë ont été décrits avec l’emploi de ces molécules, il est donc nécessaire d’informer le patient sur la nécessité d’interrompre le traitement et de consulter en cas de survenue de douleurs abdominales importantes.
Il n’est pas conseillé d’utiliser le Liraglutide chez les patients présentant une insuffisance hépatique ou une insuffisance rénale sévère ou terminale (clearance à la créatinine CC < 30 ml/mn). L’expérience est très limitée concernant l’insuffisance rénale modérée (CC entre 30 et 60ml/mn).
Conclusion :
L’arrivée des incrétines permet de proposer, avant l’échappement thérapeutique, une alternative au traitement. Cela ouvre des perspectives particulièrement intéressantes pour l’avenir des diabétiques de type 2. Ces options sont nouvelles et offrent principalement l’avantage d’un effet neutre ou favorable sur le poids et de l’absence de risque hypoglycémique. Ce risque hypoglycémique est élevé lorsque l’HbA1c n’est pas très loin des objectifs ou que le patient est âgé et/ou fragile. Ces situations représentent une bonne indication de cette nouvelle classe. Avant la prescription de ces thérapeutiques nouvelles, il faudra prendre en considération leur coût qui reste nettement plus élevé que celui des thérapeutiques anciennes et l’absence de recul suffisant pour prévoir les effets d’une utilisation prolongée.
Références :
- J.F. Gautier, S.P. Choukem. Anomalies de sécrétion et d’ac- tivité des incrétines au cours du diabète de type 2. MMM. 2008 ; 2 Suppl 1.
- S. Halimi. Prise en charge du diabète de type 2, anciens et nouveaux médicaments. Comment choisir ? Press Med. 2013 ; 42 : 861 – 870.
- L. Meillet. Les nouveaux traitements médicamenteux chez le patient souffrant d’un diabète de type 2. Soins 2008 ; 59 : 789 – 15.
- K. Tan F.Pillon .Les incrétines, une nouvelle stratégie pour traiter le diabète de type 2. Act pharma 2009 ; 481 – 21.
- S.Faure. Les incrétines. Act pharma 2011 ; 510 – 49.
- J.F Blicklé. Traitements du diabète en dehors de l’insuline. EMC Endocrino Nutrition 10-366-R-20.
- K. Mohammedi, S. Olivier, R. Roussel. La sitagliptine, inhi- biteur de la DPP-IV : un nouvel antidiabétique oral. MMM 2008 ; 2 – 2 : 160.
- F. Galtier, J. Bringer. Analogues du GLP-1 versus inhibiteurs des DPP – 4 : données de base et en quoi cela diffère-t-il ? MMM 2008 ; 2 Suppl. 1 – S38.
- M. Semrouni, S. Abrouk, Z. Arbouche, R. Malek. Le Li- raglutide dans la vraie vie : Expérience Algérienne. 12émé congrès de la fédération maghrébine d’endocrinologie-Diabé- tologie. Alger 2015.
- Anomalies de sécrétion et d’activité des incrétines au cours du diabète de type 2 J-F. Gautier. Médecine des maladies Mé- taboliques. Mars 2008 – Suppl. 1
- Prise en charge du diabète de type 2, anciens et nouveaux médicaments. Comment choisir ? Serge Halimi. Press Med. 2013 ; 42 : 861 – 870
- Les nouveaux traitements médicamenteux chez le patient souffrant d’un diabète de type 2 – revue: Soins – Volume 59, numéro 789 – pages 15-18 (octobre 2014)
- Les incrétines, une nouvelle stratégie pour traiter le dia- bète de type 2. K. Tan, F. Pillon. Actualités pharmaceutiques ; 481 Janvier 2009
- Les incrétines – S. Faure–Actualités pharmaceutiques N510 Novembre 2011.
- Traitements du diabète en dehors de l’insuline – J.F Blicklé – EMC Endocrinologie Nutrition 10-366-R-20
- La sitagliptine,inhibiteur de la DPP-IV :un nouvel antidia- bétique oral K. Mohammedi Médecine des maladies Métabo- liques – Mars 2008 – Vol. 2 – N°2
- Analogues du GLP-1 versusinhibiteurs des DPP – 4 :don- nées de baseet en quoi cela diffère-t-il ?F. Galtier, J. Bringer Médecine des maladies Métaboliques – Mars 2008 – Suppl. 1
- Le Liraglutide dans la vraie vie : Expérience Algérienne.M. SEMROUNI S. ABROUK. Z. ARBOUCHE.R. MALEK. congrès Maghrébin d’endocrinologie-Diabétolo- gie. Alger 2015