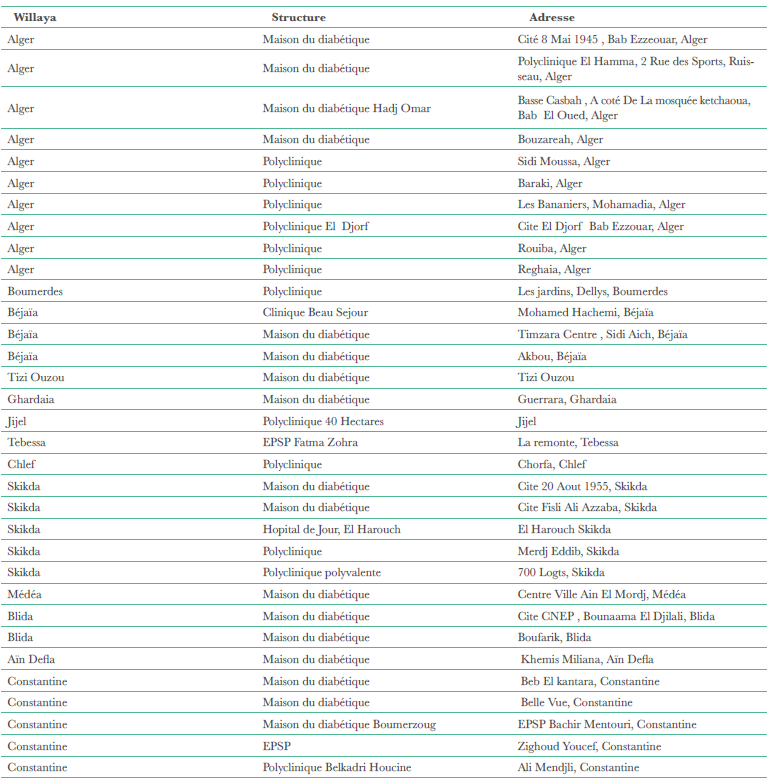
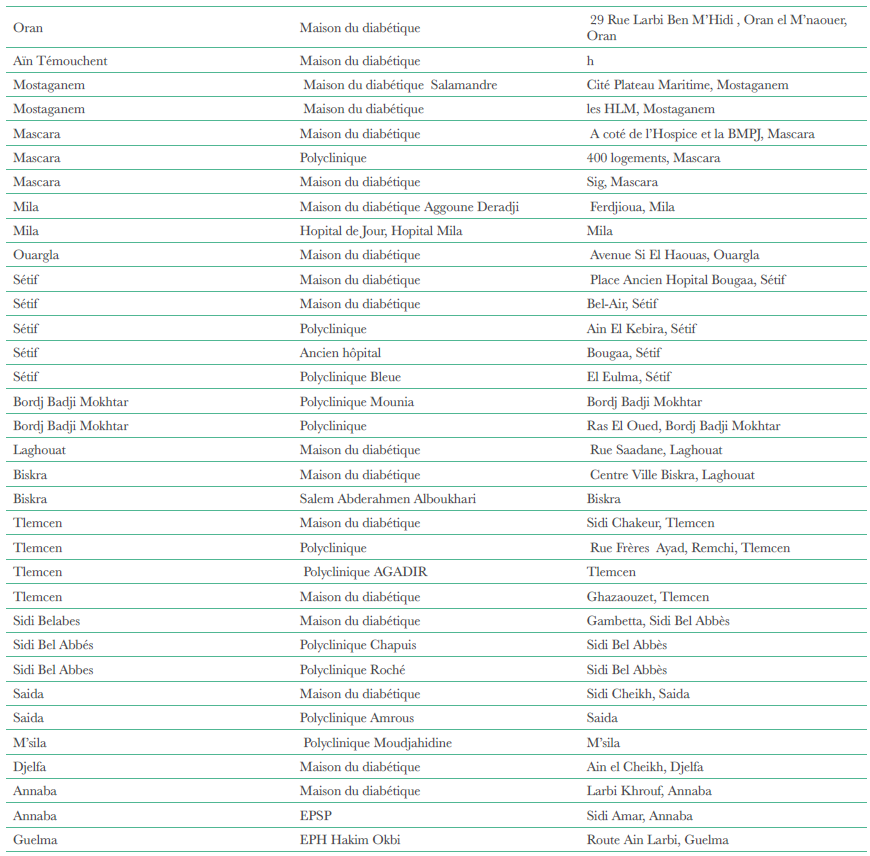
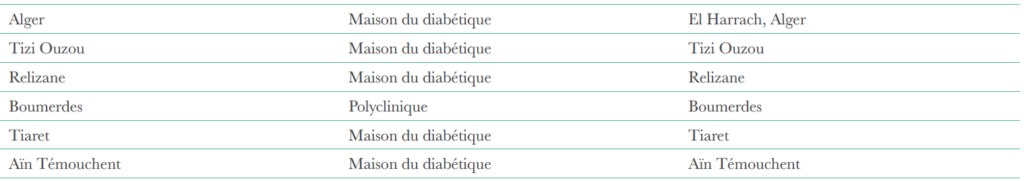
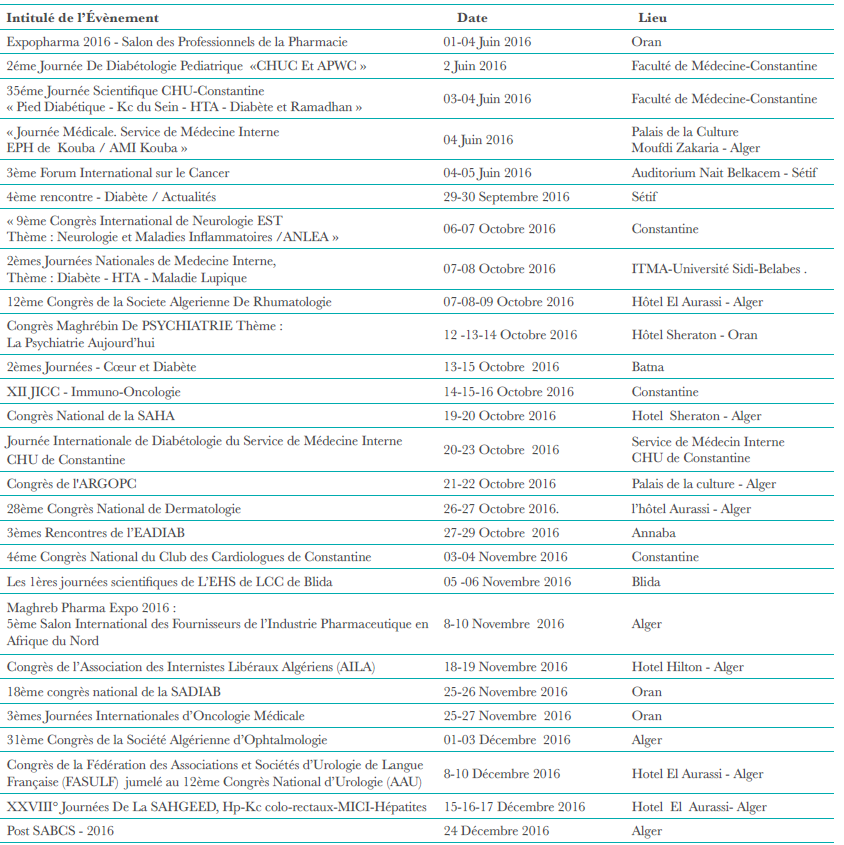
K. Ouerdane , M. Semrouni , Z. Arbouche Service d’endocrinodiabétologie CHU Béni Messous, Alger.
Résumé :
Le diabète sucré est une maladie métabolique chronique dont la fréquence augmente avec l’âge. Elle touche environ 10 % des personnes de plus de 65 ans, sous la forme principale d’un diabète sucré de type 2. Le EDWPOP : European diabetes working party for older people (le groupe de travail européen du diabète de la personne âgée), est un groupe de travail créé en 2000 qui se réunit une fois par an sous l’égide de l’ ALFEDIAM et la SFGG (société française de gériatrie et gérontologie). Ses objectifs sont de rendre la situation actuelle sur le problème du DT2 des personnes âgées, en analysant diverses études, et de libérer un guide pratique des soins. En 2011, il y avait une publication des recommandations de pratique clinique du DT2 des personnes âgées. Un support à partir duquel s’est inspiré cet article afin d’orienter nos praticiens dans leur prise en charge .Le diabète dans cette tranche d’âge est assez particulier : le sujet souffre de nombreuses maladies, prend beaucoup de médicaments et , est en activité physique réduite. Ce qui nécessite une prise en charge multidisciplinaire, avec participation souhaitable car, très contributive d’un médecin gériatre.
mots clés : sujet fragile, polypathologie, évaluation, gérontologique, transition épidémiologique, hyperosmolarité.
Abstract :
The diabetes mellitus is a metabolic chronic disease by which the frequency increases with the age. It affects approximately 10 % of the people of more than 65 years, under the main shape of a diabetes mellitus type 2. The EDWPOP: European diabetes working party for older people, is a workgroup created in 2000 which meets once a year under the aegis of the ALFEDIAM and the SFGG (French society of geriatrics and Geronto- logy). Their objectives are to make the current situation on the problem of the DT2 of the elderly people, by analyzing various studies, and to release a practical guide of care. In 2011, it had a publication of the Clinical Practice Recommendations of the DT2 of the elderly. The diabete in this case is rather specific : the subject is suffering of many diseases, is taking many drugs and, is in reduced physical activity.
Le diabète sucré est une maladie métabolique chronique dont la fréquence augmente avec l’âge.
Il touche environ 10% des personnes de plus de 65 ans, sous la forme principale d’un diabète sucré de type 2.
Définitions :
- Selon l’OMS, un sujet est considéré comme âgé au-delà de 65 ans.
- L’âge physiologique est plus intéressant à considérer, en gériatrie :
- Le sujet est considéré âgé au-delà de 75 ans.
- Ou, au-delà de 65 ans s’il a une polypathologie.
Une évaluation gérontologique standardisée est un outil permettant de codifier la prise en charge des sujets âgés. L’existence de morbidité sensorielle, cognitive et physique permet de classer les sujets âgés diabétiques en 03 catégories:
- Sujet âgé autonome : sans déficit cognitif, bon état nutritionnel et environnement familial favorable = vieillissement réussi.
- Sujet âgé fragile : existence de plusieurs pathologies, altération de la fonction cognitive ou toute rupture de l’équilibre peut conduire à la dépendance.
- Sujet âgé dépendant : souvent en fin de vie, avec l’existence d’une polypathologie responsable de la dépendance du malade = vieillissement pathologique.
Diagnostic positif du diabète sucré :
Du fait de la stabilité de la glycémie avec l’âge, il n’y a pas de modification des critères de diagnostic :
- O2 glycémies GAJ veineuses ≥ 1,26 g / l en dehors d’un état de stress.
- Ou : Glycémie ≥ 2 g/l associée à des signes évocateurs de DS qq soit le moment de la journée.
- Ou : GPP/ HGPO à 2h après 75 g Glucose à ≥ 2g/l
Epidémiologie :
En Algérie, la sonnette d’alarme est tirée….!!! La prévalence du diabète de type 2 chez la personne âgée ne cesse de croitre. Ceci pourrait être expliqué par l’allongement de l’espérance de vie et l’épidémie de l’obésité dans notre société.
L’office national des statistiques (ONS) annonce des prévisions démographiques en faveur du vieillissement de la population algérienne, l’espérance de vie est estimée actuellement à 71,27 ans.
- Concernant la prévalence du diabète chez le sujet âgé, un projet de l’institut national de santé publique (INSP) réalisé sur la transition épidémiologique ; avait avancé le taux de 17,3% en 2005. Récemment une enquête algérienne sur le diabète du sujet âgé a été publiée ; menée en 2012 et ayant concerné 393 sujets âgés de 65 ans et plus habitant la ville de Sidi bel abbes. Cette analyse a permis d’estimer la prévalence du diabète sucré chez le sujet âgé à 26,7 +/- 0,01% .
Physiopathologie :
Il existe une modification du métabolisme glucidique au cours du vieillissement caractérisé par une diminution de l’insulinosécrétion et une augmentation de l’insulinorésistance en relation avec une diminution de la masse musculaire et une augmentation de la masse grasse.
Caractéristiques du DT2 de la personne âgée :
The European diabetes working party for older people (EDWPOP) : est un groupe de travail créé en 2000 qui se réunit une fois par an sous l’égide de l’ALFEDIAM et SFGG (société Française de Gériatrie et de Gérontologie). Ses objectifs visent à faire l’état des lieux sur la problématique du DT2 du sujet âgé, en analysant différentes études, et dégager un guide pratique de prise en charge.
En 2011, il y a eu publication des recommandations pour la pratique clinique du DT2 de la personne âgée. [ www.alfediam.org ; Novembre 2011 Vol 37.]
Caractéristiques cliniques :
La présentation du diabète chez le sujet âgé est souvent asymptomatique et non spécifique ; ainsi le diagnostic clinique peut être retardé. Le syndrome cardinal est rare : (sensation de soif diminuée et polyurie osmotique retardée par augmentation du seuil rénal de Glucose), les complications métaboliques notamment l’hyperosmolarité, et/ou dégénératives peuvent être révélatrices.
Caractéristiques évolutives :
L’évolution peut être émaillée de complications métaboliques ou dégénératives. Les trois principales complications sont :
1° Risque hypoglycémique :
Les hypoglycémies sont multifactorielles : pouvant être expliquées principalement par une diminution de la sécrétion des hormones de la contre régulation, notamment du glucagon, la diminution des signes neurovégétatifs, la diminution de la capacité à se re-sucrer par perte d’autonomie, l’insuffisance rénale par accumulation des sulfamides et, enfin le déficit alimentaire quantitatif ou qualitatif.
2° Risque podologique :
Chez le diabétique, les risques d’ulcération des pieds et d’amputation augmentent fortement avec l’âge ; le retentissement en terme de handicap et de mortalité est énorme.
Les facteurs favorisants cette atteinte podologique sont divers, représentés par des traumatismes directs et indirects du pied sont favorisés par : La mauvaise acuité visuelle, la perte de mobilité , la marche pieds nus à domicile et, l’alitement prolongé .
3°Risque d’hyperosmolarité :
Rare mais grave !! c’est la conséquence d’une hyperglycémie chronique non contrôlée, laquelle provoque une glycosurie puis une polyurie osmotique et enfin une déshydratation. Cette dernière non corrigée se compliquera d’hypernatrémie, d’hyperosmolarité, d’une insuffisance rénale ; et au stade avancé des troubles neurologiques avec un risque comateux.
Caractéristiques thérapeutiques :
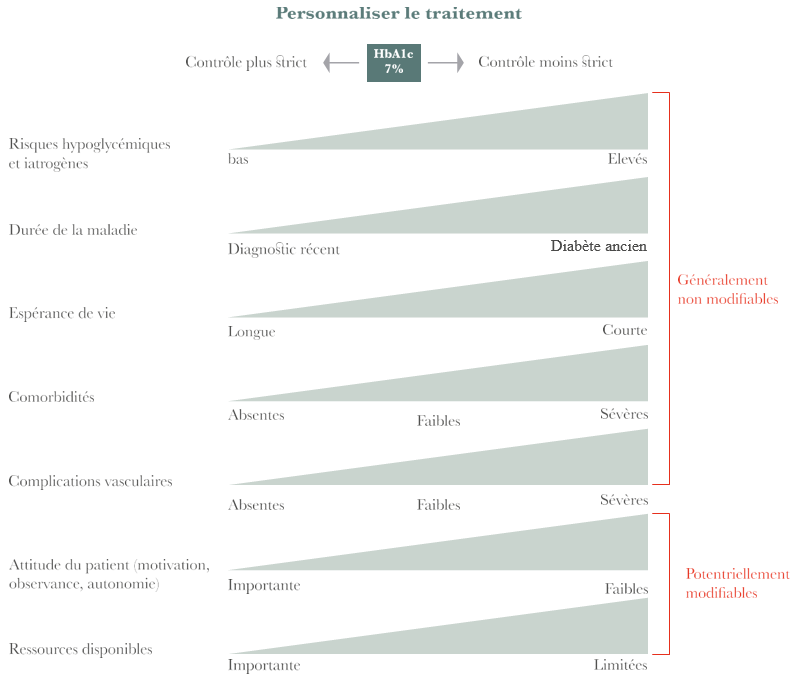
Le traitement doit cibler un rapport bénéfice/risque favorable, permettant d’optimiser l’autonomie du patient âgé à tout moment. Les objectifs du traitement sont de réduire les symptômes liés à l’hyperglycémie et, prévenir les complications métaboliques aigues (hyperosmolarité !!) tout en évitant les hypoglycémies +++. Le choix thérapeutique doit être bien discuté et fondé sur plusieurs paramètres tels que : la vulnérabilité à l’hypoglycémie, le degré d’autonomie physique et cognitive, les comorbidités CVx associées, l’espérance de vie +++, le statut lésionnel et nutritionnel et, enfin l’environnement familial.
1° traitement non médicamenteux :
Education thérapeutique :
Elle doit intéresser le patient et son aidant principal, elle doit être multi-disciplinaire et adaptée aux besoins spécifiques. Les séances doivent être accessibles et régulières ; pouvant être individuelles ou organisées en groupe.
Education diététique :
Objectifs :
- Evaluer l’état nutritionnel
- Eviter la dénutrition
- Favoriser la régularité des repas
Recommandations :
Les règles hygiéno-diététiques ne doivent pas être trop strictes afin d’éviter tout risque de dénutrition !! L’apport énergétique doit être de 30 K cal/kg/j, réparti au minimum en 3 repas /jour. Les glucides doivent représenter 50% de la ration totale et, l’apport de calcium et vitamine D et C est nécessaire.
Activité physique :
La pratique doit être instaurée progressivement, toujours après évaluation cardiovasculaire +++ ; l’activité doit être adaptée aux capacités du sujet diabétique âgé et à ses atteintes motrices et sensorielles.
Il est recommandé actuellement d’associer une activité physique : en endurance (ce qui réduit la masse grasse ex : vélo, step et tapis roulant) et, En résistance (ce qui accroit la masse musculaire et réduit la masse grasse ex : musculation, kinésithérapie).
Recommandations :
Il est conseillé d’associer les deux types d’activité ( en endurance et en résistance), suivant un rythme de trois séances de 30 min, par semaine. L’exercice doit obligatoirement être précédé d’ un échauffement de 5 à 10 min. Une phase de récupération active de 5 à 10 min après la fin de l’exercice permet de diminuer le risque d’ hypotension orthostatique, elle consiste en une petite marche ou quelques pédales à faible résistance. Néanmoins il faut toujours prendre garde du risque d’hypoglycémie à distance (intérêt de l’auto surveillance et des collations+++).
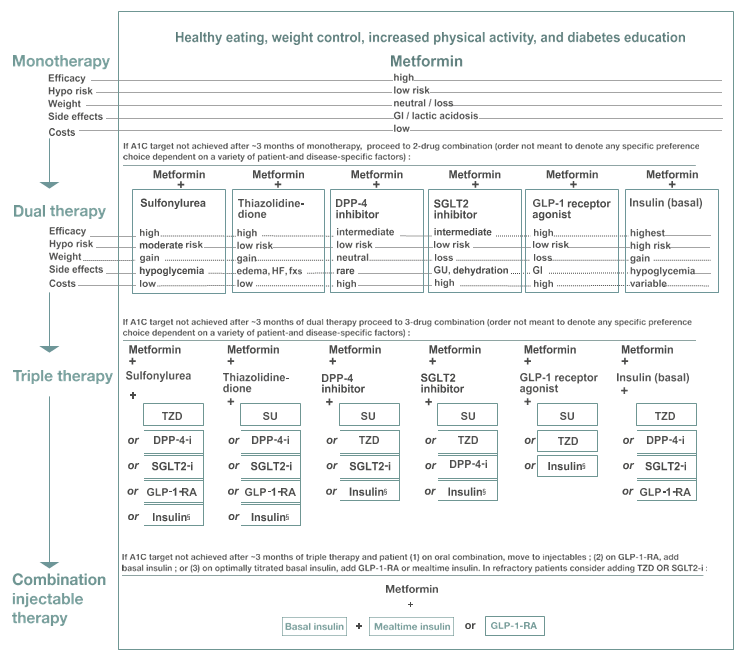
2° traitement médicamenteux :
Les objectifs glycémiques selon le groupe francophone : Alfediam – SFGG (Société Française de Gériatrie et de Gérontologie ; doivent cibler une GAJ entre 0,9 et 1,26 g/l, avec une HBa1c entre 6,5 et 7,5 % chez le sujet âgé diabétique en bonne santé. Les cibles sont moins strictes chez le sujet diabétique âgé fragile : la GAJ doit être entre 1,26 et 1,60 g/l avec une HBa1c entre 7,5 et 8,5%.
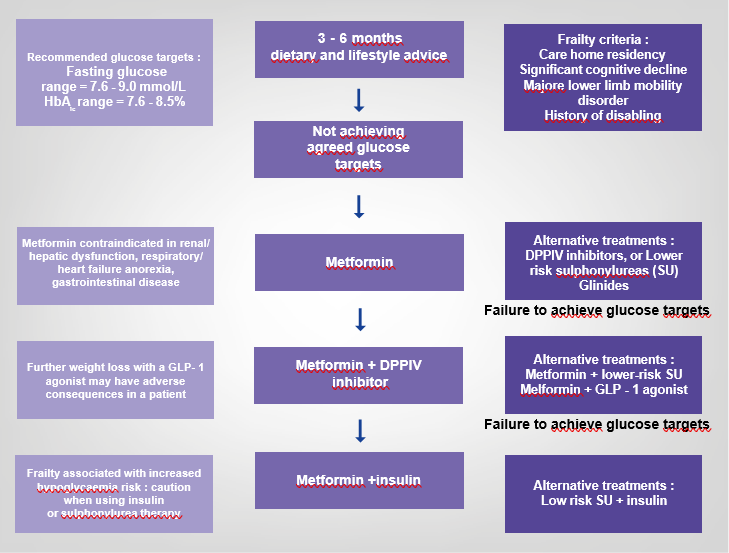
Pour éviter le risque iatrogéne !! Tenir compte des CI et des interférences médicamenteuses +++ :
Biguanides :
Insuffisance rénale : diminuer la dose de metformine à 1 g si CC < 60ml/min, et arrêter si CC< 30ml/min .(MDRD)
- Les situations d’hypoxie tissulaire ex : insuffisance respiratoire et cardiaque sont aussi des contre-indications (CI).
- Doit être interrompue avant tout examen avec produit de contraste et, la veille d’une chirurgie pour être reprise que 48h après si bilan rénal correct.
Sulfamides hypoglycémiants :
- Préférer les SH de demi vie courte et sans métabolites actifs. (éviter le glibenclamide+++)
- La dose initiale doit être réduite et progressive.
- Rechercher une contre indication surtout renale CC < 40 ml/min.
Glinides :
Le Répaglinide doit être utilisé juste au moment du repas, quel qu’en soit l’horaire. Il n’est pas recommandé chez les (+) de 75 ans du fait de l’absence d’étude gériatrique. Il est contre indiqué en cas d’ hépatopathies+++
Inhibiteurs des alpha glucosidases :
Malgré l’absence d’hypoglycémie ; les effets et contre indications digestives limitent très souvent la prescription.
Incrétines :
Sont des molécules qui n’ont pas assez de recul chez le sujet âgé .
Les analogues du GLP1 :
ex : exénatide, liraglutide… etc
Le liraglutide est la molécule disponible actuellement en Algérie ; il s’agit d’un traitement injectable par voie S/C, qui ne nécessite pas de réajustement chez le sujet âgé de plus de 65 ans mais l’expérience manque chez les plus de 75 ans. CI : insuffisance rénale modérée à sévère CC < 30 ml/min , et insuffisance hépatique, insuffisance cardiaque congestive, antécédents de pancréatite et antécédents de CMT .
Les IDPP4 :
Les inhibiteurs de la dipeptylpeptidase sont des traitements oraux non pourvoyeurs d’hypoglycémie tels que : sitagliptine, vidagliptine, linagliptine et saxagliptine. La sitagliptine, est la molécule disponible en Algérie sous forme de cp à 100 mg. La biodisponibilité de la molécule est excellente, non influencée par l’alimentation. La demi vie est longue, ce qui permet une monoprise quotidienne indépendamment des repas. Ce traitement est non recommandé si insuffisance rénale-modérée à sévère CC< 50 ml/min vu que le dosage approprié n’est pas disponible (50mg) en Algérie.
ISGLT2 :
Représentent une nouvelle entité antidiabétique non encore disponible en Algérie. Ils bloquent la réabsorption rénale du glucose en accélérant son élimination. Ils pourraient trouver une indication chez le sujet âgé vu que le risque d’hypoglycémie est absent en monothérapie.
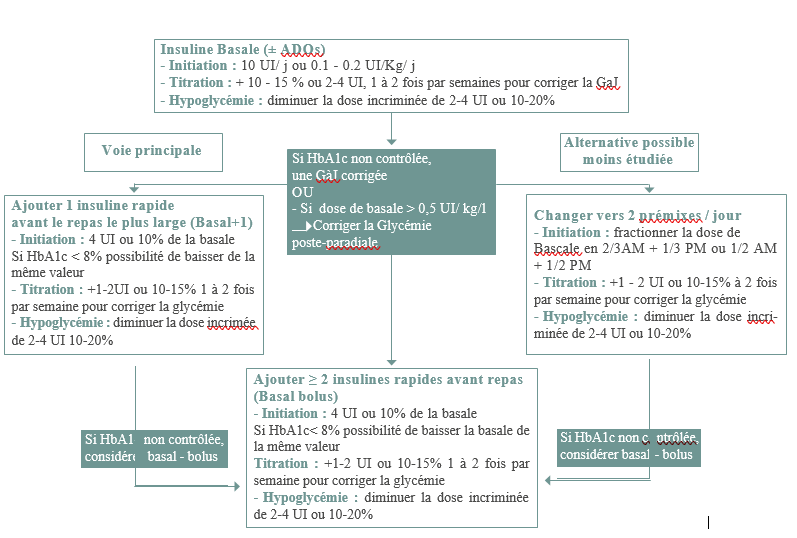
Insuline :
Les co-morbidités notamment rénales chez le sujet âgé limitent souvent le choix du traitement. L’insulinothérapie ne doit en aucun cas être retardée, ses modalités seront adaptées aux objectifs glycémiques escomptés individuellement ! .
Conclusion :
Il y a tout à gagner à prévenir l’apparition du diabète sucré chez le sujet âgé ; ou le cas échéant, à en limiter les complications en suivant quelques recommandations !!! La prescription des ADO doit être soumise à une surveillance accrue du risque iatrogène notamment hypoglycémique ; néanmoins, l’insulinothérapie doit être privilégiée chez le sujet fragile +++. Enfin, la maîtrise de l’évaluation gériatrique standardisée constitue la condition sine qua non d’une bonne prise en charge des sujets diabétiques âgés.
Bibliographie :
- Recommandations pour la pratique clinique du DT2 de la personne âgée. [ www.alfediam. org ; Novembre 2011 Vol 37.]
- Diabète sucré du sujet âgé :la première enquête algérienne.MA .Chami,L .Zemmour,N
- Midoun ,M,Belhadj :Medecine et maladies mé- taboliques ,Mars 2015 –vol 9 n°2 .
- Stratégie médicamenteuse du contrôle glycé- mique du diabète de type 2 :HAS 2013 .