L’hémodialyse a complètement transformé le cours évolutif jadis fatal de l’insuffisance rénale chronique (IRC) et a considérablement modifié les modalités de prise en charge, permettant ainsi d’améliorer le confort des dialysés et leur espérance de vie. Toutefois, en tant que traitement palliatif, l’hémodialyse est vécue comme une nécessité vitale et constitue une contrainte lourde
M.A. Boubchir, Service de Néphrologie/Dialyse, CHU de Bejaïa,
Date de soumission : 26 Janvier 2020.
Résumé : L’hémodialyse a complètement transformé le cours évolutif jadis fatal de l’insuffisance rénale chronique (IRC) et a considérablement modifié les modalités de prise en charge, permettant ainsi d’améliorer le confort des dialysés et leur espérance de vie. Toutefois, en tant que traitement palliatif, l’hémodialyse est vécue comme une nécessité vitale et constitue une contrainte lourde, en effet, le patient se trouve confronté aux remaniements, voire agressions que subissent son corps et sa vie personnelle, familiale et socioprofessionnelle, etc. Ces perturbations sont à l’origine de difficultés d’adaptation et de détresse psychologique. Dès l’annonce du diagnostic final, le déni submerge les cognitions, le champ perspectif, ainsi le conscient de l’hémodialysé, suivi d’un travail de deuil très rigide et lourd, il sera fait à deux reprises, la première sur l’organe perdu (les reins), la deuxième sur la machine et ses contraintes, par conséquent, le moi de l’hémodialysé perd davantage son rôle de régulateur, et ses énergies seront dorénavant vainement investies, notamment lorsque le malade assimile le degré de la gravité de son atteinte et celui de la machine, et engendre des complications qui altèrent à petit feu son organisme, et fragilisent son état psychique, le malade devient vulnérable à toute métamorphose psychosomatique et à toute perte (incapacité physique, statut social, abandon de ses activités professionnelles, etc.), ainsi que la présence de l’idée de la mort.
Mots clés : Insuffisance rénale terminale, hémodialyse, complications psychiques, troubles du sommeil et gonadiques.
Abstract: Haemodialysis has completely transformed the once fatal course of chronic kidney disease (CKD) and has dramatically changed the way people are managed, thereby improving the comfort of people on dialysis and their life expectancies. However, as a palliative treatment, haemodialysis is experienced as a vital necessity and constitutes a heavy constraint, in fact, the patient is confronted with the changes or even aggressions that their body and their personal, family and socio-professional life undergo, etc. These disturbances are the cause of adjustment difficulties and psychological distress. As soon as the final diagnosis is announced, the denial overwhelms the cognitions, the perspective field, thus the consciousness of the haemodialysis patient, followed by a very rigid and heavy work of mourning, it will be done twice, the first on the lost organ (kidneys), the second on the machine and its constraints, therefore, the haemodialysis self loses its regulatory role more, and its energies will henceforth be vainly invested, especially when the patient assimilates the degree of the severity of his impairment and that of the machine, and generates complications which slowly alter his organism, and weaken his mental state, the patient becomes vulnerable to any psychosomatic metamorphosis and to any loss (physical incapacity, social status, abandonment of professional activities, etc.), as well as the presence of the idea of death.
Key words: End-stage renal disease, haemodialysis, mental complications, sleep and gonadal disorders.
L’insuffisance rénale terminale (IRT), maladie lourdement handicapante nécessite un traitement de substitution : dialyse ou transplantation.
Aujourd’hui, des milliers d’insuffisants rénaux survivent heureusement grâce à la dialyse. Ce mode de traitement empêche leur organisme de s’empoisonner, il doit être répété tous les deux jours et dure entre quatre et cinq heures. Avec les temps de transport, d’attente, de récupération, un tiers de l’existence du patient est ainsi amputé.
La qualité de vie des dialysés est très altérée par rapport à celle de la population générale, mais aussi par rapport à celle des transplantés. Jusqu’ici, la transplantation a été un traitement qui permet aux patients d’avoir une meilleure espérance et une meilleure qualité de vie, mais ils ne retrouvent pas vraiment une vie normale ; il change un état chronique pour un autre avec lequel il est plus facile de vivre.
La vie qui reprend son cours entre deux séances reste le plus souvent de mauvaise qualité, parfois dévastée, par la fatigue, les contraintes alimentaires, l’impossibilité de boire à sa soif, les immenses difficultés pour continuer à travailler, l’impossibilité de s’assurer et de faire des projets, les problèmes de couple, l’isolement et la dépression.
On ne peut s’en échapper et la moindre transgression des règles fait peser une menace vitale.
La dialyse reste donc une prison qui met la vie en suspens malgré les espoirs qu’elle a fait naître et les moyens considérables qui lui sont consacrés.
- Notion de qualité de vie (QdV)
Depuis 1948, la santé ne se définit plus comme la seule absence de maladie mais aussi comme un état de bien-être mental, physique et social.
Les questionnaires utilisés dans les études de QdV des patients en IRT sont variés allant des questionnaires génériques à ceux spécifiques aux dialysés/greffés.
La dialyse, cet amalgame
Dans ce chapitre, on rapporte les impressions des patients par apport à cette technique et les phrases qui vont suivre sont issues des entretiens avec les psychologues traitants.
« Alors si la dialyse n’est pas contraignante euh… Je ne connais pas beaucoup de maladies qui le sont ! ». « Et comme je dis, la dialyse, ce n’est pas une maladie qui s’attrape, hein ? ». Deux phrases qui révèlent que pour certains patients, l’hémodialyse est une maladie !
L’hémodialyse est pourtant l’un des traitements qui permet aux malades de survivre à cette pathologie mortelle. Ce traitement est une véritable substitution à la fonction rénale. Le patient est piqué, « rattaché » à une machine qui a pour but de pomper le sang, le filtrer afin de le restituer, débarrassé des toxines urémiques et de la surcharge hydrique. Le malade doit se plier à cette épuration à vie. Ainsi traité, le malade voit son insuffisance rénale perdurer alors qu’il y a encore cinquante ans, il en serait mort [1].
Lorsqu’une personne souffre d’un diabète, elle ne souffre pas de l’insuline, lorsqu’une personne est asthmatique, elle ne souffre pas de la Ventoline®, mais quand une personne est atteinte d’IRC, elle est susceptible de « souffrir d’hémodialyse », le traitement étant alors amalgamé à une maladie. Cette constatation a été relevée de manière récurrente au contact de personnes affectées par une IRC et interrogées sur leur vécu [1]. Pour les patients, l’hémodialyse est une maladie supplémentaire, les malades subissant alors non pas une mais deux maladies.
Comme le cancer, le traitement par hémodialyse expose le patient à une transformation physique extérieure flagrante (pâleur, teint bronzé, dyspnée, œdèmes, déformations osseuses). C’est la raison pour laquelle nous préférons parler ici de signes que de stigmates liés à l’hémodialyse. Nous nous intéresserons aux formes particulières prises par ces signes (la fatigue, la surcharge hydrique, les troubles psychologiques, les troubles du sommeil et les troubles sexuels qui peuvent conduire les patients à ressentir les changements corporels et à amalgamer le traitement avec une maladie.
- La fatigue : est citée par la majorité des patients. Elle est attribuée à l’emploi du temps chargé, aux troubles du sommeil et à la maladie.
- La surcharge hydrique : Les patients sont plus nombreux à évoquer le problème du surpoids. Les signes leur permettant de le repérer sont personnels : « je n’entre plus dans mes chaussures », je ne peux plus attacher mon pantalon », mon alliance ne tourne plus ». La recherche d’œdème, poids sec, BCM (Body Composition Monitor) ; ne sont pas cités par les patients. Les patients réussissent à trouver des indicateurs empiriques qui n’ont rien de commun avec les mesures cliniques.
- Troubles psychologiques
- La castration : La perte de la fonction rénale génère toujours un sentiment de castration.
- La culpabilité : La maladie peut être ressentie comme une punition et réveiller une culpabilité préexistante. La quête étiologique tente d’exclure ce sentiment de culpabilité (étiologie génétique, non-suivi du régime diabétique, mauvais choix du médecin qui n’a rien détecté, etc.) la culpabilité est l’objet de tous les efforts d’annulation et de refoulement.
- La dépendance : Il s’agit d’une situation de dépendance absolue par rapport :
- À un lieu (centre de dialyse),
- À une machine (générateur de dialyse),
- À une équipe soignante.
Cette dépendance est aussi inconditionnelle. La contester en ne se pliant pas à la discipline stricte suffit pour s’attirer des complications organiques, la refuser signifie mourir. A cela s’ajoute d’importantes frustrations d’ordre diététique (régime sans sel, pauvre en potassium et en phosphore, restriction hydrique), sexuel, professionnel (échec des ambitions personnelles, éventuellement relégation à un poste subalterne, etc.), et sociale.
- Le deuil : La réaction de deuil constitue un état dépressif d’intensité et de durée variables, que l’on observe parfois après les premières séances de dialyse, au cours du « retour chez les vivants » ; il correspond à une prise de conscience plus élaborée de la réalité, les malades faisant le deuil de la santé et de l’autonomie qu’ils n’ont plus, réalisant mieux la précarité de leur état et de leur avenir.
- L’agressivité : L’agressivité peut être appréhendée essentiellement comme un premier mode de défense du sujet au traumatisme de sa maladie et de sa thérapeutique, dans la relation dialysé-équipe soignante. L’agressivité est véhiculée à travers le sentiment d’être persécuté et son corollaire, l’accusation du persécuteur. « Les médecins avec leur régime nous ennuient, ils nous persécutent », raconte un dialysé. Un mécanisme de projection permet de confondre médecins et infirmiers avec l’agent persécuteur qui est en réalité le rein défectueux.
La régression : Nous avons pu constater chez le dialysé une régression clinique dans ce que nous avons désigné comme état de deuil aux premiers temps de l’hémodialyse, (d’un point de vue terminologique, régression signifie “marcher en faisant retour en arrière”. Il s’oppose donc à la progression qui est “marcher vers l’avant”).
L. Israël l’explique ainsi : « Abandonné par le groupe et par son propre corps, l’être humain, qu’il le veuille ou non, est obligé de se rattacher à son passé et ce retour en arrière constitue la régression, trait commun à pratiquement chaque état de maladie ».
Dans le cas du dialysé, la régression est d’autant plus franche que le malade doit assumer sa maladie, et la thérapeutique particulière qu’est l’hémodialyse (répétition de la dépendance infantile) [2].
Ainsi, à un moment donné du développement subjectif, quelque chose aurait dû se passer qui ne s’est pas produit, et ce non-événement provoquerait un vide psychique au creux duquel une addiction viendrait se nicher. Dès lors, la survenue d’une addiction dans le parcours de vie d’un sujet constituerait une solution à une impasse psychique [3].
- Dépression : La dépression est le problème psychologique le plus courant chez le dialysé.
- Troubles du sommeil : Les troubles du sommeil, en particulier l’insomnie, le syndrome d’apnées du sommeil, la somnolence diurne et le syndrome des jambes sans repos, sont très fréquents chez les dialysés. Les causes de ces troubles sont multifactorielles et sont liées à la maladie elle-même, au traitement ainsi qu’à des facteurs psychosociaux [4,5].
- Troubles sexuels (dysfonctionnement gonadique) : Les dialysés, les appréhendent comme la conséquence directe de la dialyse, bien que cette représentation s’écarte des données médicales.
L’origine des troubles sexuels est multifactorielle : psychologique, d’une part, et organique, d’autre part, en rapport avec la maladie causale, l’urémie et les autres comorbidités inhérentes à cette population.
La dépression, le syndrome anxio-dépressif, la perte de l’estime de soi (corps déformé et mutilé) sont autant de facteurs complémentaires, fréquents chez ces patients, qui jouent un rôle dans la genèse de ces troubles.
La honte par ailleurs est très présente, bras déformé, parfois de manière très impressionnante par la fistule et les marques de piqûres, etc.
Le dialysé a un profond désir d’apparaitre comme tout le monde. De ce fait, la préoccupation de l’apparence peut viser à maintenir l’intégrité de soi, c’est un moyen de lutter contre les modifications de l’image du corps liées à la maladie chronique [6].
Ce qui est très particulier dans l’insuffisance rénale, c’est que l’organe perdu va être remplacé périodiquement par une machine extérieure à l’enveloppe corporelle qui est d’ailleurs désigné comme un “rein artificiel”. Celui-ci va constituer un prolongement dans l’espace externe de quelque chose qui reste habituellement intime, secret, non dévoilé [7].
– La mauvaise haleine et le changement de la couleur de la peau peuvent atteindre l’image corporelle du patient qui peut se sentir moins attirant(e) et avoir peur du rejet du conjoint.
– La présence de crampes. L’arrêt de la miction “je n’urine pas donc je ne peux pas être en érection”, (l’anurie et l’impuissance sont étroitement liées dans l’esprit des patients).
– Chez la femme, l’irrégularité menstruelle ou l’absence de menstruations peut signifier une perte de la féminité : “je ne suis plus comme les autres femmes, je ne peux plus avoir d’enfants, etc.”.
- Causes organiques
- Chez l’homme
L’IRC entraine un hypogonadisme hypergonadotrope, une hyperprolactinémie, des altérations spermatiques, une baisse de la libido et une dysfonction érectile (DE). Tous ces éléments entrainent donc une baisse de la fertilité [8]. La prévalence de la dysfonction érectile au cours de l’IRC est d’environ 49 à 55% [9].
En cas d’IRC, la testostérone plasmatique totale ou libre est modérément abaissée.
Sur le plan central, il a été observé des taux de gonadotrophines follicule stimulating hormone [FSH] et luteinizing hormone [LH] significativement augmentés chez les patients en IRC. Au niveau testiculaire, il peut exister des anomalies de la spermatogenèse touchant les stades tardifs hormonodépendants [10].
L’IRC chez l’homme est associée à une atteinte mixte périphérique et centrale de l’axe gonadotrope. L’augmentation des taux de gonadotrophines FSH et LH est essentiellement due à la levée du rétrocontrôle négatif des testicules sur l’axe hypothalamo-hypophysaire et à la baisse de l’intensité des pics de GnRH. On estime qu’environ 66% des hémodialysés souffrent d’hypogonadisme hypergonadotrope, ainsi qu’une hyperprolactinémie, entrainant alors une altération de la pulsatilité de la GnRH [8]. La réponse de la testostérone à l’HCG (human chorionic gonadotropin) est amortie. Les anomalies testiculaires sont considérées comme le reflet d’une toxicité directe de l’urémie, mais d’autres facteurs peuvent intervenir : hémochromatose secondaire chez des patients polytransfusés et déficit en zinc [10]. L’histologie testiculaire des hémodialysés retrouve des calcifications et de la fibrose interstitielle avec des lésions des tubes séminifères, ceci s’associant à une diminution du nombre de spermatocytes matures, voire une aplasie des cellules de la lignée germinales. Ces perturbations histologiques entrainent une diminution des taux de testostérone libre et totale avec une SHBG qui reste normale, et un retentissement sur la spermatogenèse. En outre, une variété de médicaments couramment prescrits aux patients au cours de l’IRC tels que les IEC / ARAII, la spironolactone, le kétoconazole, les glucocorticoïdes, statine ou cinacalcet peuvent interférer directement avec la synthèse d’hormones sexuelles [9].
L’IRC chez la femme est responsable d’une diminution de la libido, d’une dysovulation et d’une baisse de la fertilité [9].
En cas d’IRC, œstradiol et progestérone sont diminuées et la morphologie endométriale est anormale chez 80 % des femmes dialysées [8]. La sécrétion de LH et FSH est très perturbée avec, tout au long du cycle, des oscillations sans pic individualisé, c’est cette disparition de la composante cyclique de la sécrétion de gonadotrophines, la sécrétion tonique basale étant intacte, qui est à l’origine des anomalies du cycle [8]. Ces perturbations endocriniennes ont pour conséquence une dysovulation d’origine multifactorielle expliquant en grande partie les troubles du cycle et donc l’infertilité. Parallèlement, les ménorragies observées s’expliquent également en partie par une altération de la fonction plaquettaire [8].
Chez la femme, les perturbations hypothalamiques jouent un rôle majeur, et la dysfonction ovarienne ne semble directement en cause que dans la stérilité. Au stade d’IRC avancée on peut rencontrer aussi bien une aménorrhée que des ménométrorragies. Les cycles sont anovulatoires chez la majorité des patientes. La disparition de l’ovulation entraîne un déséquilibre hormonal responsable des ménométrorragies fréquentes et parfois d’ovaires polykystiques. Les anomalies sont hypothalamiques et non pas hypophysaires.
Si la fécondité des femmes en IRC sévère est globalement basse, une grossesse peut survenir même chez une femme en aménorrhée. Dans le cas d’une IRC modérée, une grossesse peut être menée à terme au prix d’une hypotrophie fréquente et d’une prématurité quasi constante, avec un risque maternel non négligeable lié à l’aggravation de l’hypertension artérielle (HTA : tueur embusqué) ; et de l’IRC. En dialyse, la grossesse est rare et le pronostic fœtal est mauvais [10].
- IRC et hyperprolactinémie
L’hyperprolactinémie est fréquente au cours de l’IRC, chez les deux sexes, sa prévalence varie de 30% à 65% [11]. L’hyperprolactinémie, généralement modérée, n’entraîne qu’exceptionnellement une galactorrhée, mais participe aux perturbations fonctionnelles hypothalamo-hypophysaires [10]. Cette hyperprolactinémie s’explique à la fois par la diminution de sa clairance métabolique d’environ 33%, mais aussi par l’augmentation de sa sécrétion par les cellules lactotropes qui sont moins sensibles à l’inhibition dopaminergique.
Les dialysés sont ceux qui rencontrent le plus de difficultés, vis-à-vis de leur traitement, mais aussi dans toutes les dimensions de leur existence. La lourdeur de la dialyse et ses conséquences nécessitent la prise en compte de l’ensemble de leurs besoins.
Une adaptation ultérieure satisfaisante des patients au rein artificiel parait directement liée à certains faits :
– Un niveau intellectuel suffisant, permettant au malade de participer à son traitement et de comprendre ses aspects techniques ;
– L’existence d’un entourage affectif (un conjoint, des enfants par exemple) donnant au dialysé la volonté de combattre et lui assurant un soutien moral efficace ;
– Une activité professionnelle investie par le patient en raison de l’intérêt qu’elle représente pour lui et du revenu qu’elle lui procure ;
– La capacité d’admettre et de verbaliser son anxiété, ses difficultés émotionnelles face à la dialyse, à ses contraintes, à la mort ;
– L’absence de recours à des mécanismes de défense tels que la somatisation et la toxicophilie (l’alcoolisme, abus de médicaments).
La création d’une Charte de la dialyse a été proposée, dans le but d’améliorer et d’homogénéiser la qualité globale des soins et de l’accompagnement des dialysés. La Charte de la dialyse a été construite collectivement, par toutes les parties prenantes concernées : patients, néphrologues, établissements de dialyse, infirmiers, psychologues, diététiciens, assistants sociaux, etc.
La Charte est destinée aux établissements de dialyse et aux professionnels de santé, autour de plusieurs axes : annonce, information, orientation (priorité à la greffe), autonomie, parcours-qualité des soins, accompagnement (bientraitance).
Les centres de dialyse doivent proposer des séances en soirée ou pendant la nuit pour les patients qui travaillent la journée. Les longs voyages peuvent être organisés à l’avance, afin de profiter des vacances saines et relaxantes. Pour être bénéfique, la dialyse doit être régulière, mais il y a toujours un degré de flexibilité possible pour s’adapter à chaque cas.
La pratique du sport est très bénéfique : du sport les jours sans dialyse, tels que de la gymnastique, de la randonnée, du vélo et de la natation (l’exercice physique est la meilleure médecine !).
Une alimentation saine est vraiment essentielle : pour les dialysés, c’est encore plus vrai : attention à l’excès d’eau et du potassium (K : Potassium : Killer).
– La transplantation rénale qui se présente comme la meilleure solution aux problèmes de l’insuffisance rénale améliore significativement la qualité de vie en général et la fonction sexuelle en particulier, le taux d’hyperprolactinémie baisse considérablement (100% en IRC, 60% en dialyse et 35% en post transplantation).
Un personnel de qualité : Les équipes doivent être à l’écoute des patients. Les médecins néphrologues assurent l’organisation médicale de l’unité, les prescriptions médicales et les consultations.
Des infirmiers formés aux techniques de dialyse, assurent les soins nécessaires en collaboration avec le médecin néphrologue.
Un(e) diététicien(ne) organise la prise en charge nutritionnelle tout au long du parcours du dialysé en respectant ses besoins et ses goûts.
Un(e) psychologue et un sexologue pour l’aider à mieux vivre avec la maladie.
Un(e) assistant(e) social(e) pourra le soutenir dans ses démarches administratives, l’informer sur ses droits (carte d’invalidité, aide à domicile), lui apporter des réponses quant à sa situation professionnelle.
Un transport adapté (véhicule sanitaire léger, ambulance).
Conclusion
La prise en charge de l’insuffisance rénale terminale est un enjeu de santé publique. Il existe un délai d’inscription sur liste nationale de transplantation trop long alors que cette dernière fait partie de la meilleure stratégie thérapeutique.
Les réactions à l’annonce de la maladie constituent toutes, un choc, mais pour l’ensemble des patients, il existait un second choc bien plus dur : l’annonce de la mise en dialyse. L’impact de la dialyse se répercute sur la vie familiale pouvant à la fois renforcer des liens mais aussi en rompre, sur la vie professionnelle avec une perte d’emploi très fréquente engendrant des difficultés financières. La dialyse était souvent vécue comme contraignante, marquant une dépendance aux machines et stigmatisant socialement les patients. Le manque de soutien social est l’une des plaintes principales ainsi qu’un manque d’information. La dialyse sauve des vies mais reste un traitement très imparfait puisqu’elle ne remplace que partiellement la fonction rénale.
On ne pourra pas aborder dans le détail le monde des troubles psychologiques et gonadiques liés à l’IRC, vu la rareté des publications et la complexité des mécanismes physiopathologiques (étiologies intriquées, toxines urémiques).
– Malgré les inconvénients possibles, l’IRC n’empêche en rien l’expression d’une sexualité plaisante et enrichissante pour l’individu et le couple.
– Finalement, l’aide d’un psychologue et d’un sexologue peut s’avérer très utile, pour bien comprendre les causes du problème et être capable de trouver les solutions appropriées.
Liens d’intérêts : Les auteurs déclarent ne pas avoir de liens d’intérêts.
Bibliographie
- Desseix A. « L’hémodialyse, cette maladie ». Approche anthropologique d’un amalgame. Sciences sociales et santé 2011/3 (Vol. 29), pages 41 à 73
- J.P, Roueff. E. (1975), Aspects psychiatriques de l’hémodialyse chronique, in « revue de médecine psychosomatique », Tome 17 n°: 4
- Cloës C. Fonction de la répétition dans la clinique des addictions, « Cliniques » 2017/1 N° 13. Pages 158 à 169 ISSN 2115-8177.
- Parker KP, Bliwise DL, Bailey JL, Rye DB. « Polysomnographic measures of nocturnal sleep in patients on chronic, intermittent daytime haemodialysis vs those with chronic kidney disease ». Nephrol Dial Transplant 2005; 20:1422-8.
- Walker S, Fine A, Kryger MH. « Sleep complaints are common in a dialysis unit ». Am J Kidney Dis 1995; 26: 751-6.
- S, Et Shahidi. M. (2005), « nouveaux précis de sémiologie des troubles psychiques », Paris, Ed Heures de France
- Jacquot C, (1991), « perturbations psychologiques au cours de l’hémodialyse ou de la perturbation », in dialogue 85, Paris, actualités internationales
- Delesalle AS. Robin G. « Impact de l’insuffisance rénale chronique et de la greffe rénale sur la fonction reproductive ». Gynécologie Obstétrique & Fertilité. Vol 43 – N° 1 P. 33-40 – janvier 2015.
- Meuwesea CL. « Chronic Kidney Disease and Hypothalamic. Pituitary Axis Dysfunction: The Chicken or the Egg? » Archives of Medical Research, 2013 Nov; 44(8): 591-600.
- Viron B, Mignon F. « Complications de l’insuffisance rénale chronique (autres que cardiovasculaires et ostéoarticulaires) ». EMC, Néphrologie, [18-062-E-10].
- Silvia Ros, Juan J. Carrero, « Endocrine alterations and cardiovascular risk in CKD: Is there a link? » Nefrologia 2013;33(2):181-187.
Télécharger le PDF de cet article


 Figure 2 : Angiographie rétinienne à la fluoresceine
Figure 2 : Angiographie rétinienne à la fluoresceine Figure 3
Figure 3
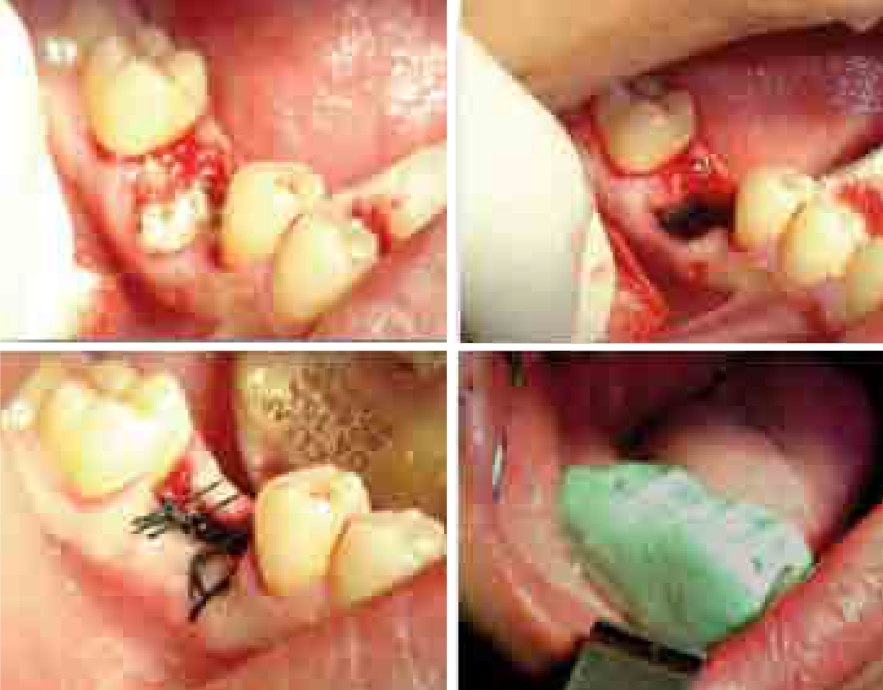

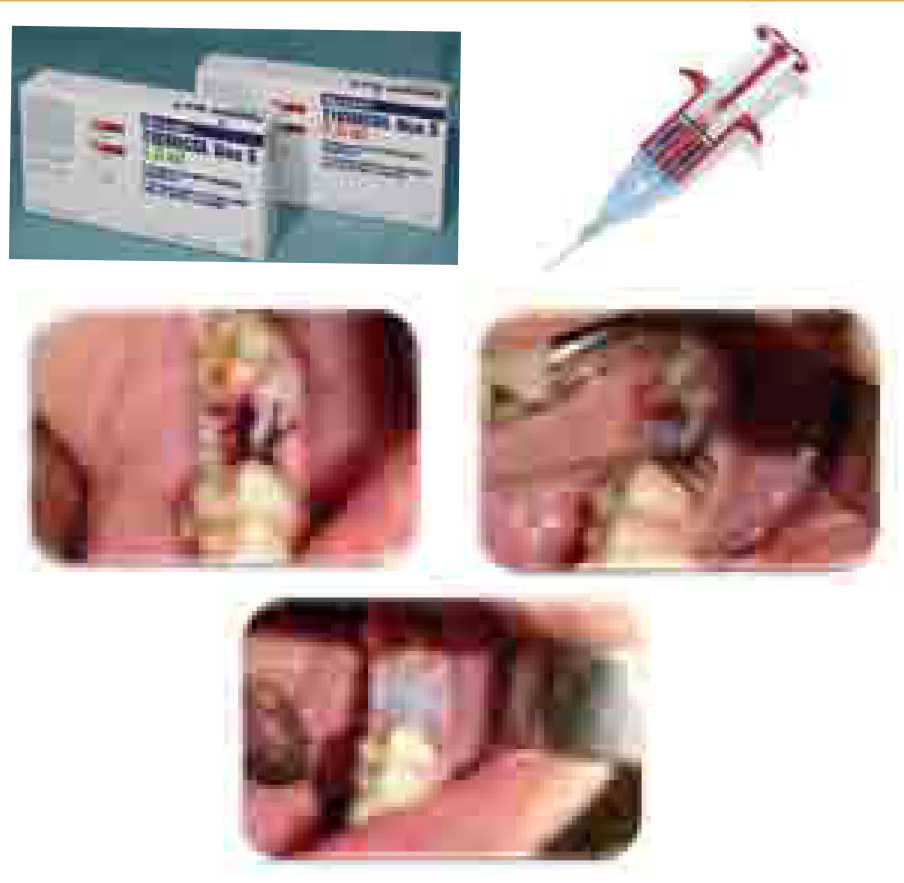 Figure 1 : Mise en place des moyens locaux d’hémostase
Figure 1 : Mise en place des moyens locaux d’hémostase
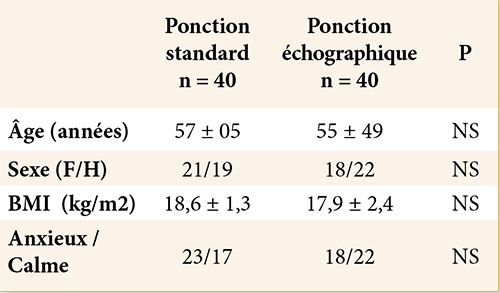
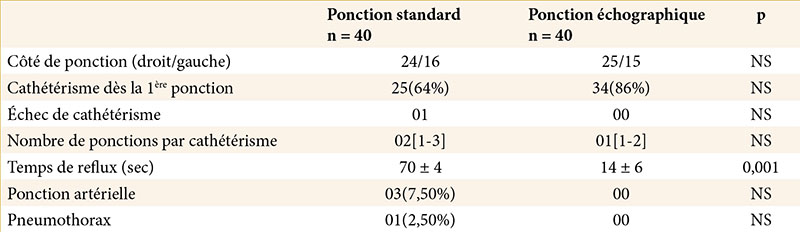 NS : non significatif ; moyenne ± DS
NS : non significatif ; moyenne ± DS